جراحة مجازة الشريان التاجي في تركيا: دليل شامل وتجارب رائدة
- تعرف على أسباب إجراء جراحة مجازة الشريان التاجي.
- استكشف أحدث تقنيات جراحة الشريان التاجي في المستشفيات التركية.
- احصل على نصائح عملية للمرضى وعائلاتهم قبل وبعد الجراحة.
- افهم المخاطر والفوائد المتعلقة بالإجراء.
- اكتشف تكلفة الجراحة والجودة العالية للرعاية الطبية في تركيا.
جدول المحتويات
- ما هي جراحة مجازة الشريان التاجي (CABG)؟
- الأسباب وعوامل الخطر للإصابة بمرض الشريان التاجي
- الأعراض والتشخيص لمرض الشريان التاجي
- أحدث العلاجات والاكتشافات في مجال جراحة الشريان التاجي (آخر 6 أشهر)
- خبرات المستشفيات التركية في جراحة مجازة الشريان التاجي
- نصائح عملية للمرضى وعائلاتهم قبل وبعد جراحة مجازة الشريان التاجي
- الأسئلة الشائعة
ما هي جراحة مجازة الشريان التاجي (CABG)؟
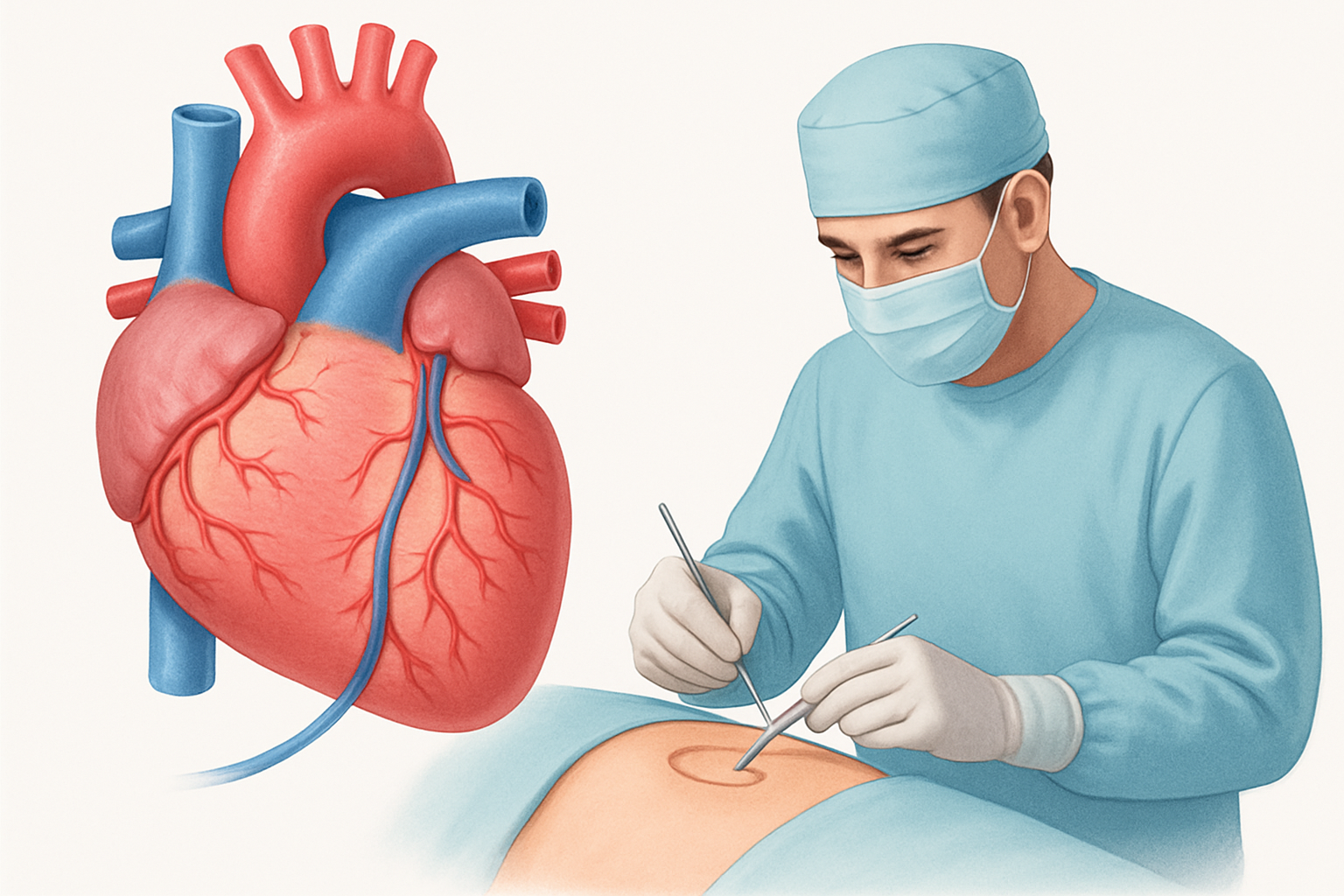
ببساطة، تعمل جراحة مجازة الشريان التاجي على إنشاء مسار جديد (مجازة) لتدفق الدم حول الجزء المسدود أو المتضيق من الشريان التاجي. يتم ذلك عن طريق استخدام أوعية دموية سليمة تؤخذ من أجزاء أخرى من الجسم، مثل الأوردة من الساقين أو الشرايين من الصدر والذراع. يتم توصيل هذه الأوعية الدموية بالطرف السليم من الشريان التاجي فوق منطقة الانسداد، ومن ثم يتم توصيل الطرف الآخر من المجازة بالشريان الأورطي (aorta)، الشريان الرئيسي الذي يحمل الدم الغني بالأكسجين من القلب إلى باقي الجسم.
تُعد هذه الجراحة فعالة للغاية في تخفيف أعراض مرض الشريان التاجي، وتحسين وظائف القلب، وتقليل خطر الإصابة بالنوبات القلبية المستقبلية، وبالتالي تحسين نوعية حياة المريض بشكل كبير. أصبحت جراحة الشريان التاجي في تركيا خياراً مفضلاً للعديد من المرضى الدوليين نظرًا للمستوى العالي للرعاية الطبية المتاحة.
الأسباب وعوامل الخطر للإصابة بمرض الشريان التاجي
يُعتبر مرض الشريان التاجي مرضًا معقدًا يتطور على مدى سنوات، ويتأثر بمجموعة من العوامل التي تزيد من احتمالية الإصابة به. فهم هذه العوامل ضروري للوقاية والتشخيص المبكر، وهو ما يصب في مصلحة أي مريض يفكر في علاج انسداد الشرايين التاجية.
1. التراكم التدريجي للويحات (Atherosclerosis):
السبب الأساسي لمرض الشريان التاجي هو تصلب الشرايين (atherosclerosis)، وهي حالة تتراكم فيها مادة شمعية دهنية تسمى “اللويحة” (plaque) على الجدران الداخلية للشرايين. تتكون هذه اللويحات بشكل أساسي من الكوليسترول، الدهون، الكالسيوم، والفضلات الخلوية. مع مرور الوقت، تنمو هذه اللويحات وتتصلب، مما يؤدي إلى تضييق مجرى الشريان وتقليل مرونته. هذا التضييق يحد من تدفق الدم إلى القلب، مما يسبب الذبحة الصدرية. إذا تمزقت اللويحة، يمكن أن تتشكل جلطة دموية تسد الشريان بالكامل، مسببة نوبة قلبية.
2. عوامل الخطر القابلة للتعديل:
- ارتفاع ضغط الدم (Hypertension): يُعد ارتفاع ضغط الدم المزمن أحد أخطر عوامل الخطر. فهو يلحق الضرر بجدران الشرايين ويجعلها أكثر عرضة لتراكم اللويحات.
- ارتفاع مستويات الكوليسترول في الدم (Hyperlipidemia): المستويات العالية من الكوليسترول الضار (LDL) وانخفاض مستويات الكوليسترول الجيد (HDL) تساهم بشكل مباشر في تكوين اللويحات.
- التدخين (Smoking): المواد الكيميائية الموجودة في دخان السجائر تلحق الضرر ببطانة الشرايين، وتزيد من لزوجة الدم، وتخفض مستويات الكوليسترول الجيد.
- داء السكري (Diabetes Mellitus): مرضى السكري، وخاصة أولئك الذين يعانون من عدم التحكم الجيد في مستويات السكر في الدم، لديهم خطر متزايد للإصابة بأمراض القلب.
- السمنة (Obesity): الوزن الزائد، خاصة حول منطقة البطن، يرتبط بزيادة مخاطر ارتفاع ضغط الدم، ارتفاع الكوليسترول، والسكري.
- قلة النشاط البدني (Physical Inactivity): عدم ممارسة الرياضة بانتظام يساهم في زيادة الوزن، ارتفاع ضغط الدم، وانخفاض مستويات الكوليسترول الجيد.
- النظام الغذائي غير الصحي (Unhealthy Diet): تناول كميات كبيرة من الدهون المشبعة، الدهون المتحولة، الكوليسترول، والصوديوم يمكن أن يؤدي إلى ارتفاع ضغط الدم والكوليسترول.
- الإجهاد المزمن (Chronic Stress): يمكن أن يساهم التوتر المستمر في رفع ضغط الدم وزيادة السلوكيات غير الصحية مثل التدخين.
3. عوامل الخطر غير القابلة للتعديل:
- العمر (Age): يزداد خطر الإصابة بمرض الشريان التاجي مع التقدم في العمر.
- التاريخ العائلي (Family History): وجود تاريخ عائلي للإصابة بأمراض القلب المبكرة يزيد من خطر الإصابة.
- الجنس (Sex): تاريخياً، كان الرجال أكثر عرضة للإصابة بأمراض القلب في سن مبكرة مقارنة بالنساء، ولكن يزداد خطر الإصابة لدى النساء بعد انقطاع الطمث.
إن فهم هذه العوامل يساعد في اتخاذ خطوات استباقية لتقليل المخاطر، وفي حال تطور المرض، يصبح البحث عن خيارات علاجية مثل جراحة الشريان التاجي في تركيا ضرورة ملحة.
الأعراض والتشخيص لمرض الشريان التاجي
يمكن أن تختلف أعراض مرض الشريان التاجي بشكل كبير من شخص لآخر، وقد لا تظهر أي أعراض على الإطلاق في المراحل المبكرة. ومع ذلك، عندما يبدأ الانسداد في التأثير بشكل كبير على تدفق الدم إلى عضلة القلب، تظهر علامات تحذيرية تستدعي الانتباه والتشخيص الفوري، وهو ما تبرع فيه المستشفيات التركية الرائدة.
الأعراض الشائعة:
- الذبحة الصدرية (Angina Pectoris): وهي العرض الأكثر شيوعًا. تتميز بالخناق أو الضغط أو الشعور بالامتلاء أو الألم في الصدر، وغالبًا ما يوصف بأنه “ثقل” أو “عصر”. قد ينتشر الألم إلى الذراع اليسرى، الرقبة، الفك، الكتف، أو الظهر.
- ضيق التنفس (Shortness of Breath): قد يشعر المريض بصعوبة في التنفس، خاصة عند بذل مجهود، حتى بدون ألم في الصدر.
- التعب والإرهاق (Fatigue): الشعور بالتعب غير المبرر أو الإرهاق المستمر.
- أعراض غير نمطية: قد تظهر أعراض أقل شيوعًا، خاصة لدى النساء وكبار السن ومرضى السكري، مثل عسر الهضم، الغثيان، التعرق، أو ألم في مناطق غير الصدر.
- النوبة القلبية (Heart Attack): وهي حالة طارئة تحدث عندما يتم انسداد الشريان التاجي بالكامل. تشمل الأعراض ألمًا شديدًا في الصدر قد يستمر لأكثر من 20 دقيقة، وألمًا ينتشر إلى الذراعين أو الفك أو الظهر، مصحوبًا بتعرق غزير، غثيان، دوخة، وضيق شديد في التنفس.
التشخيص:
يعتمد تشخيص مرض الشريان التاجي على مجموعة من الاختبارات والفحوصات التي يقوم بها طبيب القلب. يشمل ذلك:
- التاريخ الطبي والفحص السريري: يقوم الطبيب بجمع معلومات مفصلة عن الأعراض، عوامل الخطر، والتاريخ الصحي للمريض، ثم يجري فحصًا بدنيًا لتقييم الحالة العامة.
- تخطيط كهربية القلب (Electrocardiogram – ECG/EKG): يقيس هذا الاختبار النشاط الكهربائي للقلب ويمكن أن يكشف عن علامات تلف عضلة القلب أو نقص تدفق الدم.
- اختبار الجهد (Stress Test): يراقب هذا الاختبار وظائف القلب أثناء ممارسة الرياضة (عادة على جهاز المشي أو دراجة ثابتة). قد يتم دمجه مع تخطيط القلب أو التصوير (مثل تخطيط صدى القلب بالمجهود أو مسح عضلة القلب).
- تخطيط صدى القلب (Echocardiogram): يستخدم هذا الفحص الموجات فوق الصوتية لإنشاء صور للقلب، مما يساعد في تقييم حجمه، قوته، ووظيفة صماماته.
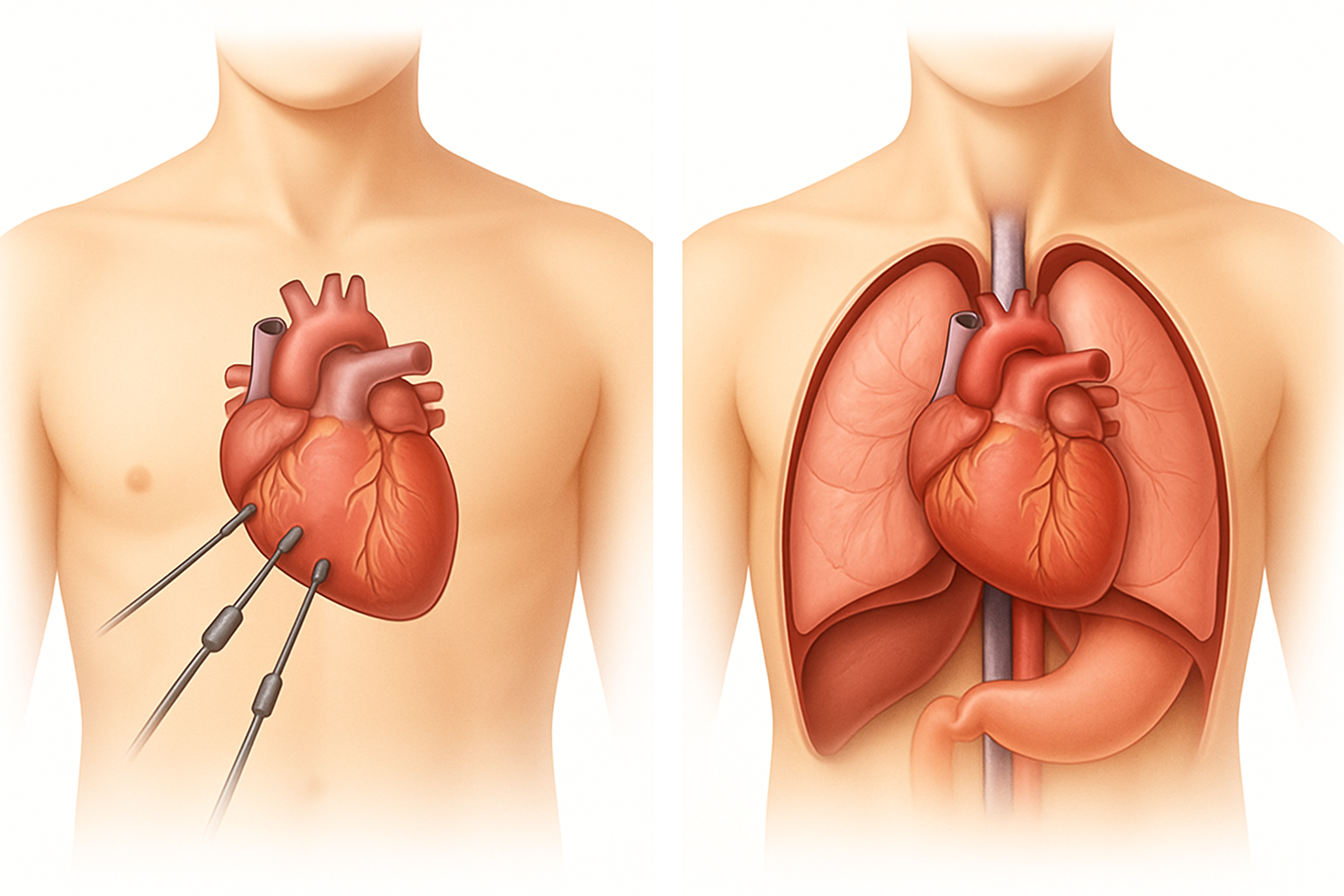
- القسطرة القلبية (Cardiac Catheterization) وتصوير الأوعية التاجية (Coronary Angiography): يُعتبر هذا الفحص المعيار الذهبي لتشخيص مرض الشريان التاجي. يتم إدخال أنبوب رفيع (قسطرة) عبر شريان في الفخذ أو الذراع وتوجيهه إلى الشرايين التاجية. يتم حقن صبغة تباين عبر القسطرة، وتُظهر الأشعة السينية مدى انسداد أو تضيق الشرايين. هذا الإجراء يمكن أن يؤدي أيضًا إلى علاجات فورية مثل توسيع الأوعية بالبالون (angioplasty) ووضع الدعامات (stenting).
- التصوير المقطعي المحوسب (CT Scan) والتصوير بالرنين المغناطيسي (MRI): يمكن استخدام هذه التقنيات لتقييم الأوعية الدموية أو عضلة القلب.
إن التشخيص الدقيق هو الخطوة الأولى نحو العلاج الفعال، سواء كان ذلك عبر الأدوية، تغيير نمط الحياة، القسطرة، أو التفكير في جراحة مجازة الشريان التاجي كخيار علاجي.
أحدث العلاجات والاكتشافات في مجال جراحة الشريان التاجي (آخر 6 أشهر)
يشهد مجال طب القلب، وخاصة جراحة القلب، تطورات مستمرة. على الرغم من أن جراحة مجازة الشريان التاجي هي إجراء راسخ، إلا أن الأبحاث تركز على تحسين تقنيات الجراحة، تقليل المضاعفات، وتسريع عملية الشفاء، بالإضافة إلى استكشاف خيارات غير جراحية جديدة. في الأشهر الستة الماضية، شهدنا تقدمًا في عدة مجالات:
1. الجراحة طفيفة التوغل (Minimally Invasive Cardiac Surgery – MICS) وتقنيات “القلب النابض” (Off-Pump CABG):
تركز الأبحاث الحديثة بشكل كبير على توسيع نطاق استخدام تقنيات الجراحة طفيفة التوغل. تسمح هذه التقنيات بإجراء المجازات عبر شقوق صغيرة في الصدر، مما يقلل من الألم، الندوب، وفترة التعافي مقارنة بالجراحة التقليدية للصدر المفتوح. تقنية “القلب النابض” (OPCAB) تسمح للجراحين بإجراء المجازات بينما لا يزال القلب ينبض، متجنبين الحاجة إلى استخدام آلة القلب والرئة (heart-lung machine). الأبحاث الأخيرة تهدف إلى:
- تحديد معايير دقيقة لاختيار المرضى: دراسات مستمرة تعمل على تحديد المرضى الذين سيستفيدون بشكل أكبر من تقنيات MICS و OPCAB، خاصة في حالات الانسدادات المعقدة أو عند وجود أمراض مصاحبة.
- تحسين الأدوات والروبوتات الجراحية: يتزايد استخدام الروبوتات الجراحية في إجراءات القلب، مما يوفر دقة أكبر للجراح وإمكانية الوصول إلى مناطق يصعب الوصول إليها. هناك جهود مستمرة لتطوير أنظمة روبوتية أكثر تقدمًا لعمليات CABG.
- دراسات مقارنة طويلة الأمد: تجرى دراسات لمقارنة النتائج طويلة الأمد بين الجراحة التقليدية، OPCAB، والجراحة بمساعدة الروبوت. حتى الآن، تظهر النتائج تفوقًا في التعافي المبكر لتقنيات MICS و OPCAB، مع نتائج مماثلة في المدى الطويل فيما يتعلق ببقاء المجازات ونتائج القلب.
مرجع محتمل (بحثي): مقالات منشورة في مجلات مثل “The Journal of Thoracic and Cardiovascular Surgery” أو “Annals of Thoracic Surgery” في الأشهر الأخيرة غالبًا ما تناقش هذه التطورات.
2. تطوير مواد الطعوم (Graft Materials) وطرق الحفاظ عليها:
يُعد طول عمر وفعالية المجازات (الطُعوم) أمرًا حاسمًا لنجاح الجراحة على المدى الطويل. الأبحاث الحديثة تركز على:
- الطُعوم الشريانية مقابل الوريدية: هناك اتجاه متزايد نحو تفضيل استخدام الطُعوم الشريانية (خاصة الشريان الثديي الأيمن الداخلي – Internal Mammary Artery) مقارنة بالطُعوم الوريدية، لأنها تظهر معدلات بقاء أفضل على المدى الطويل. الأبحاث تعمل على تحسين تقنيات استخلاص واستخدام هذه الشرايين.
- معالجة الطُعوم: تطوير طرق جديدة لمعالجة الطُعوم (مثل استخدام عوامل النمو أو الخلايا الجذعية) لزيادة قدرتها على التوسع ومنع التصلب المبكر.
- الاستخدام الموجه للدعامات: في بعض الحالات المعقدة، قد يتم استخدام الدعامات مع المجازات. الأبحاث تستكشف أفضل الممارسات والتوقيت المناسب لذلك.
3. التدخلات غير الجراحية كبدائل أو مكملات:
على الرغم من أن جراحة مجازة الشريان التاجي لا تزال العلاج الأمثل للعديد من الحالات، إلا أن التقدم في القسطرة القلبية يفتح أبوابًا جديدة:
- استبدال الصمام الأبهري عبر القسطرة (TAVI/TAVR): على الرغم من أنه ليس جراحة مجازة، إلا أن التقدم في TAVI أصبح فعالًا جدًا، ويتم استكشاف إمكانية دمجه مع إجراءات أخرى.
- التوسيع الشرياني بالبالون والدعامات للشرايين التاجية (PCI): في حالات الانسدادات الأقل تعقيدًا، يمكن أن تكون القسطرة والعلاج بالبالون والدعامات بديلاً فعالاً لـ CABG.
- الجمع بين PCI و CABG: دراسات تبحث في أفضل الاستراتيجيات للمرضى الذين يحتاجون إلى كلتا الطريقتين، لتحديد التسلسل الأمثل للعلاج.
4. تحسين الرعاية ما بعد الجراحة وإعادة التأهيل:
تُعتبر إعادة تأهيل القلب جزءًا لا يتجزأ من عملية الشفاء. الأبحاث الحديثة تركز على:
- البرامج الافتراضية والمراقبة عن بعد: استخدام التكنولوجيا لتقديم برامج إعادة تأهيل في المنزل، مع مراقبة تقدم المريض عن بعد، مما يزيد من الالتزام ويحسن النتائج.
- التغذية والتمارين المخصصة: دراسات تبحث في تأثير أنظمة غذائية وتمارين محددة على سرعة التعافي وتقليل خطر المضاعفات.
تستثمر المستشفيات الرائدة في تركيا في تبني هذه التقنيات والأساليب الحديثة، مما يضمن حصول المرضى على أفضل رعاية ممكنة عند إجراء جراحة مجازة الشريان التاجي في تركيا.
خبرات المستشفيات التركية في جراحة مجازة الشريان التاجي
لقد أصبحت تركيا مركزًا عالميًا موثوقًا به للسياحة العلاجية، خاصة في مجال جراحة القلب. تقدم شبكة ريهابتورك للرعاية الصحية وصولاً إلى أفضل المستشفيات والمراكز الطبية المتخصصة في جراحة مجازة الشريان التاجي، والتي تتميز بعدة جوانب رئيسية:
1. أطباء ذوو خبرة عالمية:
تضم المستشفيات التركية نخبة من أطباء القلب والجراحين ذوي الخبرة الواسعة في إجراء عمليات مجازة الشريان التاجي، سواء بالطرق التقليدية أو طفيفة التوغل. العديد من هؤلاء الأطباء تلقوا تدريبهم في جامعات مرموقة عالميًا، ولديهم سجل حافل بالنجاح في إجراء آلاف العمليات المعقدة.
- التخصص الدقيق: غالبًا ما يكون الجراحون متخصصين في مجالات فرعية داخل جراحة القلب، مثل جراحة القلب للأطفال، أو جراحة الصمامات، أو جراحة الشريان التاجي، مما يضمن أعلى مستويات الخبرة.
- مواكبة التطورات: يحرص الأطباء باستمرار على حضور المؤتمرات الدولية، ونشر الأبحاث، وتبادل الخبرات مع نظرائهم حول العالم.
2. أحدث التقنيات والمعدات الطبية:
تستثمر المستشفيات التركية بشكل كبير في أحدث التقنيات والمعدات لضمان تقديم أفضل رعاية ممكنة. في مجال جراحة القلب، يشمل ذلك:
- غرف عمليات مجهزة بالكامل: تشمل أنظمة المراقبة المتقدمة، أجهزة التنفس الاصطناعي، والمناظير الجراحية عالية الدقة.
- تقنيات الجراحة طفيفة التوغل والروبوتية: العديد من المراكز تقدم خيارات الجراحة طفيفة التوغل (MICS) والجراحة بمساعدة الروبوت (مثل نظام دافنشي الجراحي)، مما يقلل من الإجراءات الجراحية ويحسن التعافي.
- وحدات العناية المركزة القلبية (CCU): مجهزة بأحدث الأجهزة لمراقبة المرضى عن كثب بعد الجراحة، بما في ذلك أجهزة تنظيم ضربات القلب، وأجهزة مراقبة الضغط الغازي، وأنظمة دعم الحياة.
- التصوير التشخيصي المتقدم: توفر المستشفيات أحدث أجهزة التصوير مثل التصوير المقطعي بالإصدار البوزيتروني (PET)، الرنين المغناطيسي (MRI)، والتصوير المقطعي المحوسب عالي الدقة (MDCT) لتقييم دقيق للشرايين والقلب.
3. برامج رعاية شاملة للمرضى:
تدرك المستشفيات التركية أن التجربة العلاجية لا تقتصر على الجراحة نفسها، بل تشمل الرعاية الشاملة للمريض وعائلته:
- فرق طبية متعددة التخصصات: يعمل جراحو القلب، أطباء التخدير، أطباء القلب، أخصائيو العناية المركزة، الممرضون، والمعالجون الطبيعيون معًا لتقديم خطة علاج متكاملة.
- برامج إعادة تأهيل القلب: تقدم المستشفيات برامج إعادة تأهيل قلب شاملة، تشمل التمارين الموجهة، التثقيف الصحي، والدعم النفسي، للمساعدة في استعادة القوة وتحسين نوعية الحياة بعد الجراحة.
- خدمات دعم المرضى الدوليين: تتوفر فرق متخصصة لمساعدة المرضى الأجانب في ترتيبات السفر، الإقامة، الترجمة، والتواصل مع عائلاتهم، مما يجعل رحلة العلاج أكثر سهولة وراحة.
- مرافق فندقية مريحة: غالبًا ما توفر المستشفيات مرافق إقامة مريحة وحديثة للمرضى وذويهم.
4. تكاليف تنافسية:
تُعد تكاليف جراحة مجازة الشريان التاجي في تركيا أقل بكثير مقارنة بالولايات المتحدة وأوروبا الغربية، مع الحفاظ على أعلى معايير الجودة والرعاية. هذا يجعلها خيارًا جذابًا للمرضى الذين يبحثون عن علاج فعال من حيث التكلفة.
من خلال شبكة ريهابتورك، يمكن للمرضى الوصول إلى هذه الخبرات التركية المتميزة، وضمان الحصول على أفضل رعاية ممكنة لـ علاج انسداد الشرايين التاجية.
نصائح عملية للمرضى وعائلاتهم قبل وبعد جراحة مجازة الشريان التاجي
الاستعداد الجيد والتخطيط الدقيق هما مفتاحان لنجاح أي عملية جراحية، بما في ذلك جراحة مجازة الشريان التاجي. تقدم شبكة ريهابتورك للرعاية الصحية هذه النصائح لمساعدة المرضى وعائلاتهم على اجتياز هذه التجربة بنجاح:
قبل الجراحة:
- الاستشارة الطبية الشاملة: ناقش جميع مخاوفك وأسئلتك مع طبيب القلب والجراح. افهم تفاصيل الإجراء، المخاطر المحتملة، وفوائد الجراحة.
- التحضيرات الطبية:
- قم بإجراء جميع الفحوصات والاختبارات التي يطلبها الفريق الطبي (تحاليل دم، تخطيط قلب، تصوير شعاعي، إلخ).
- أبلغ طبيبك بجميع الأدوية والمكملات الغذائية التي تتناولها، فقد تحتاج بعضها إلى تعديل أو إيقاف قبل الجراحة.
- إذا كنت مدخنًا، فإن الإقلاع عن التدخين قبل الجراحة بعدة أسابيع يمكن أن يحسن بشكل كبير من نتائج التعافي ويقلل من خطر المضاعفات التنفسية.
- التخطيط اللوجستي:
- السفر والإقامة: إذا كنت مسافرًا من الخارج، احجز تذاكر الطيران والإقامة مسبقًا. المستشفيات في تركيا غالبًا ما تقدم المساعدة في هذه الترتيبات.
- الدعم العائلي: تأكد من وجود شخص مرافق لك خلال فترة العلاج، خاصة في الأيام الأولى بعد الجراحة.
- التواصل: تعلم بعض العبارات التركية الأساسية قد يكون مفيدًا، على الرغم من أن معظم الطاقم الطبي في المستشفيات الدولية يتحدث الإنجليزية.
- الاستعداد النفسي: من الطبيعي الشعور بالقلق. تحدث مع عائلتك، أصدقائك، أو حتى فريق الدعم النفسي إذا كان متاحًا. التمارين الخفيفة والتأمل يمكن أن تساعد في تخفيف التوتر.
- اتباع تعليمات ما قبل الجراحة: غالبًا ما يُطلب منك الصيام قبل الجراحة بعدة ساعات. اتبع هذه التعليمات بدقة.
بعد الجراحة (فترة الاستشفاء):
فترة ما بعد الجراحة تتطلب صبرًا والتزامًا بتعليمات الفريق الطبي لضمان أفضل تعافي ممكن.
- في المستشفى:
- التعافي الأولي: ستقضي الأيام الأولى في وحدة العناية المركزة القلبية للمراقبة الدقيقة. سيتم توصيلك بأجهزة مراقبة القلب والتنفس.
- التحكم في الألم: سيتم إعطاؤك مسكنات لتخفيف الألم. لا تتردد في طلب المزيد إذا شعرت بعدم الراحة.
- التنقل المبكر: سيشجعك الفريق الطبي على النهوض والمشي في أقرب وقت ممكن. هذا ضروري لمنع الجلطات الدموية وتحسين وظائف الرئة.
- العلاج الطبيعي: سيبدأ أخصائيو العلاج الطبيعي معك تمارين التنفس وتمارين الحركة الخفيفة.
- التغذية: ستبدأ بسوائل ثم تنتقل تدريجيًا إلى الأطعمة الصلبة حسب تحمل جهازك الهضمي.
- مراقبة الجرح: سيتم العناية بالجرح الجراحي لمنع العدوى.
- العودة إلى المنزل:
- الالتزام بالأدوية: تناول جميع الأدوية الموصوفة (مسيلات الدم، أدوية ضغط الدم، أدوية الكوليسترول) في مواعيدها بدقة.
- تجنب رفع الأشياء الثقيلة: تجنب رفع أي شيء يزيد وزنه عن 5-10 أرطال (2-5 كجم) لمدة 4-6 أسابيع، أو حسب توجيهات طبيبك.
- القيادة: قد تحتاج إلى تجنب القيادة لعدة أسابيع، اعتمادًا على مدى شعورك بالراحة وعدم استخدام مسكنات قوية.
- النظام الغذائي الصحي: اتبع نظامًا غذائيًا صحيًا للقلب، قليل الدهون المشبعة والكوليسترول والصوديوم، وغني بالفواكه والخضروات والحبوب الكاملة.
- ممارسة الرياضة: ابدأ بتمارين خفيفة مثل المشي وزدها تدريجيًا حسب قدرتك وتحت إشراف طبي.
- العناية بالجرح: حافظ على نظافة وجفاف الجرح، وراقب علامات العدوى (احمرار، تورم، صديد، ارتفاع في درجة الحرارة).
- الراحة والنوم: احصل على قسط كافٍ من الراحة، وحاول النوم 7-8 ساعات ليلاً.
- تجنب الإجهاد: حاول تقليل التوتر في حياتك.
- المتابعة المنتظمة: احضر جميع مواعيد المتابعة مع طبيبك. سيقوم بتقييم تقدمك، وإجراء الفحوصات اللازمة، وتعديل خطة العلاج إذا لزم الأمر.
- متى تطلب المساعدة الطبية الطارئة: اتصل بطبيبك فورًا أو اذهب إلى أقرب غرفة طوارئ إذا واجهت أيًا من الأعراض التالية:
- ألم في الصدر لا يزول بالراحة.
- ضيق شديد في التنفس.
- خفقان سريع أو غير منتظم في القلب.
- نزيف غير طبيعي.
- علامات عدوى في الجرح (احمرار، تورم، سخونة، إفرازات).
- تورم مفاجئ أو ألم في الساقين.
- دوخة شديدة أو إغماء.
من خلال اتباع هذه النصائح والعمل عن كثب مع الفريق الطبي، يمكن للمرضى توقع تعافٍ سلس وتحسين كبير في جودة حياتهم بعد جراحة مجازة الشريان التاجي.
الأسئلة الشائعة
- ما هي جراحة مجازة الشريان التاجي؟
جراحة مجازة الشريان التاجي (CABG) هي إجراء جراحي يهدف إلى تحسين تدفق الدم إلى القلب عن طريق إنشاء مسار جديد لتجاوز انسداد الشرايين التاجية. - لمن تناسب هذه العملية؟
تناسب هذه العملية المرضى الذين يعانون من انسدادات أو تضيق شديد في الشرايين التاجية، مما يؤدي إلى أعراض مثل الذبحة الصدرية أو خطر النوبة القلبية. - ما هي المخاطر المرتبطة بها؟
تشمل المخاطر المحتملة العدوى، النزيف، مشاكل في القلب، وتعقيدات من التخدير. يجب مناقشة جميع المخاطر مع الطبيب قبل إجراء الجراحة. - ما هي فوائد جراحة مجازة الشريان التاجي؟
تشمل الفوائد تحسين تدفق الدم إلى القلب، تخفيف الأعراض مثل الذبحة الصدرية، وتقليل خطر حدوث نوبات قلبية مستقبلية. - كيف يجب أن أستعد للجراحة؟
يجب إجراء تقييم طبي شامل، أبلغ طبيبك عن جميع الأدوية التي تتناولها، واتباع إرشادات الصيام قبل الجراحة. - ما هي فترة التعافي بعد الجراحة؟
تستغرق فترة التعافي في المستشفى عادة بين 3 إلى 7 أيام، يتبعها عدة أسابيع من التعافي في المنزل مع الالتزام بالراحة والأدوية. - ما هي تكلفة جراحة مجازة الشريان التاجي في تركيا؟
تتميز تركيا بتكاليف أقل بشكل كبير لجراحة مجازة الشريان التاجي مقارنة بالدول الغربية، مما يجعلها وجهة جذابة للمرضى الدوليين. - هل أحتاج إلى متابعة بعد الجراحة؟
نعم، من الضروري حضور جميع مواعيد المتابعة مع طبيب القلب لتقييم الوضع والتأكد من التعافي السليم.