مرض الشريان التاجي وأحدث العلاجات – دليل شامل
- معلومات دقيقة حول مرض الشريان التاجي وأحدث العلاجات.
- طرق الوقاية والإدارة للنمط الحياة للمصابين.
- تعرف على خبرات المستشفيات في تركيا وعلاجها المتقدم.
جدول المحتويات
- ما هو مرض الشريان التاجي؟
- أسباب وعوامل خطر الإصابة بمرض الشريان التاجي
- أعراض مرض الشريان التاجي
- تشخيص مرض الشريان التاجي
- أحدث العلاجات والاكتشافات في مرض الشريان التاجي
- خبرات المستشفيات التركية في علاج مرض الشريان التاجي
- نصائح عملية للمرضى وعائلاتهم
- أسئلة شائعة
ما هو مرض الشريان التاجي؟
مرض الشريان التاجي هو حالة مزمنة تتسبب في تضييق أو انسداد الشرايين التاجية، وهي الأوعية الدموية التي تزود عضلة القلب بالدم الغني بالأكسجين والمواد المغذية. يحدث هذا التضييق عادةً نتيجة لتراكم الترسبات الدهنية، المعروفة باسم اللويحات (Plaques)، على الجدران الداخلية للشرايين. تُعرف هذه العملية باسم تصلب الشرايين (Atherosclerosis).
فهم آلية تصلب الشرايين التاجية
عندما تتراكم اللويحات الدهنية في الشرايين التاجية، فإنها تقلل من قطر الوعاء الدموي، مما يعيق تدفق الدم إلى عضلة القلب. في المراحل المبكرة، قد لا تظهر أي أعراض، ولكن مع تفاقم التضيق، يمكن أن يؤدي نقص تدفق الدم إلى نقص تروية عضلة القلب (Myocardial Ischemia). إذا لم يحصل جزء من عضلة القلب على كمية كافية من الدم والأكسجين لفترة طويلة، يمكن أن تتضرر هذه الخلايا وتموت، مما يؤدي إلى احتشاء عضلة القلب (Myocardial Infarction)، أو ما يُعرف بالنوبة القلبية.
الفرق بين مرض الشريان التاجي والذبحة الصدرية والنوبة القلبية
من المهم فهم الفروقات بين هذه المصطلحات:
- مرض الشريان التاجي (CAD): هو الحالة الأساسية التي تتمثل في تصلب وتضييق الشرايين التاجية.
- الذبحة الصدرية (Angina Pectoris): هي عرض شائع لمرض الشريان التاجي. وهي عبارة عن ألم أو ضغط في الصدر يحدث عندما لا تحصل عضلة القلب على ما يكفي من الدم والأكسجين، وغالبًا ما يحدث ذلك عند بذل مجهود بدني أو الإصابة بالتوتر.
- احتشاء عضلة القلب (النوبة القلبية): يحدث عندما يتم انسداد أحد الشرايين التاجية بشكل كامل، مما يؤدي إلى تلف دائم في جزء من عضلة القلب نتيجة لانقطاع تدفق الدم.
أسباب وعوامل خطر الإصابة بمرض الشريان التاجي
تتعدد الأسباب وعوامل الخطر التي تساهم في تطور مرض الشريان التاجي، وتشمل مزيجًا من العوامل الوراثية، ونمط الحياة، والحالات الطبية الأخرى. فهم هذه العوامل ضروري للوقاية والتدخل المبكر.
عوامل الخطر الرئيسية غير القابلة للتعديل:
- العمر: يزداد خطر الإصابة بمرض الشريان التاجي مع تقدم العمر. يتعرض الرجال لخطر أكبر في سن مبكرة مقارنة بالنساء، ولكن خطر الإصابة لدى النساء يزداد بشكل كبير بعد انقطاع الطمث.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بمرض الشريان التاجي، خاصةً في سن مبكرة (قبل 55 عامًا لدى الذكور وقبل 65 عامًا لدى الإناث)، يزيد من خطر الإصابة لديك.
- الجنس: الرجال أكثر عرضة للإصابة بمرض الشريان التاجي مقارنة بالنساء في سن مبكرة، لكن الخطر يتساوى تقريبًا في الأعمار المتقدمة.
- العرق: قد تلعب الاختلافات العرقية دورًا، حيث تظهر بعض الدراسات أن مجموعات عرقية معينة قد تكون أكثر عرضة للإصابة.
عوامل الخطر القابلة للتعديل:
- ارتفاع ضغط الدم (Hypertension): يُعدّ ضغط الدم المرتفع أحد أهم عوامل الخطر. فهو يضر بجدران الشرايين ويسرّع عملية تصلب الشرايين.
- ارتفاع مستويات الكوليسترول في الدم (Hypercholesterolemia): المستويات المرتفعة من الكوليسترول الضار (LDL) وانخفاض مستويات الكوليسترول الجيد (HDL) تساهم في تراكم اللويحات الدهنية في الشرايين.
- التدخين: يُلحق التدخين أضرارًا جسيمة بجدران الشرايين، ويقلل من كمية الأكسجين في الدم، ويزيد من ضغط الدم ومعدل ضربات القلب، ويسهم في تكوين الجلطات.
- مرض السكري (Diabetes Mellitus): يزيد مرض السكري، وخاصةً غير المنضبط، من خطر الإصابة بأمراض القلب والشرايين بشكل كبير، حيث يؤثر على الأوعية الدموية ويزيد من مستويات الكوليسترول الضار.
- السمنة وزيادة الوزن (Obesity and Overweight): ترتبط السمنة بزيادة خطر الإصابة بارتفاع ضغط الدم، وارتفاع الكوليسترول، ومرض السكري، وهي كلها عوامل خطر لأمراض القلب.
- قلة النشاط البدني (Physical Inactivity): يؤدي عدم ممارسة الرياضة بانتظام إلى زيادة الوزن، وارتفاع ضغط الدم، وانخفاض الكوليسترول الجيد.
- النظام الغذائي غير الصحي: تناول كميات كبيرة من الدهون المشبعة، والدهون المتحولة، والكوليسترول، والصوديوم، والسكر يمكن أن يساهم في ارتفاع ضغط الدم، وارتفاع الكوليسترول، وزيادة الوزن.
- التوتر المزمن (Chronic Stress): يمكن أن يؤدي التوتر المزمن إلى زيادة ضغط الدم، وتغيير مستويات الكوليسترول، وتشجيع عادات غير صحية مثل التدخين والإفراط في الأكل.
- إدمان الكحول (Excessive Alcohol Consumption): الإفراط في تناول الكحول يمكن أن يؤدي إلى ارتفاع ضغط الدم، وزيادة الوزن، وإتلاف عضلة القلب.
أعراض مرض الشريان التاجي
تختلف أعراض مرض الشريان التاجي من شخص لآخر، وقد لا تظهر أي أعراض على الإطلاق في المراحل المبكرة. غالبًا ما تظهر الأعراض عندما يتضيق الشريان التاجي بنسبة 70% أو أكثر. الأعراض الأكثر شيوعًا تشمل:
الذبحة الصدرية (Angina)
تُعدّ الذبحة الصدرية العرض الأكثر شيوعًا لمرض الشريان التاجي. تتصف عادةً بـ:
- ألم أو ضغط في الصدر: غالبًا ما يوصف بأنه شعور بالثقل، أو الضغط، أو الامتلاء، أو العصر في منتصف الصدر.
- امتداد الألم: قد يمتد الألم إلى الذراعين (خاصة الذراع اليسرى)، أو الكتفين، أو الرقبة، أو الفك، أو الظهر.
- العوامل المحفزة: تزداد الأعراض سوءًا عند بذل مجهود بدني، أو التعرض للبرد، أو عند الشعور بالتوتر.
- الراحة: غالبًا ما يخف الألم بالراحة أو تناول أدوية معينة مثل النيتروجليسرين.
أعراض أخرى قد تشير إلى مرض الشريان التاجي أو مضاعفاته:
- ضيق التنفس (Dyspnea): خاصة عند بذل مجهود.
- الإرهاق والتعب: الشعور بالتعب غير المبرر.
- الدوار أو الدوخة.
- الغثيان والقيء.
- التعرق.
أعراض النوبة القلبية (احتشاء عضلة القلب)
تُعدّ النوبة القلبية حالة طبية طارئة تتطلب عناية فورية. قد تكون الأعراض مشابهة لأعراض الذبحة الصدرية ولكنها غالبًا ما تكون أكثر شدة وطويلة الأمد، وقد تشمل:
- ألم شديد ومستمر في الصدر، أو ضغط، أو شعور بالاحتراق.
- انتشار الألم إلى الذراعين، الرقبة، الفك، أو الظهر.
- ضيق شديد في التنفس.
- تعرق غزير.
- غثيان وقيء.
- دوار شديد أو فقدان للوعي.
- خفقان في القلب.
ملاحظة هامة: قد لا تظهر الأعراض واضحة لدى النساء أو كبار السن أو مرضى السكري، وقد تظهر لديهم أعراض أقل نمطية مثل التعب الشديد، ضيق التنفس، أو اضطرابات الجهاز الهضمي.
تشخيص مرض الشريان التاجي
يعتمد تشخيص مرض الشريان التاجي على مجموعة من الفحوصات الطبية، بما في ذلك التاريخ المرضي والفحص البدني، بالإضافة إلى الاختبارات التشخيصية المتخصصة. الهدف هو تقييم مدى خطورة الحالة وتحديد أفضل مسار للعلاج.
1. التاريخ المرضي والفحص البدني
يبدأ الطبيب بجمع معلومات مفصلة حول الأعراض التي يعاني منها المريض، والتاريخ الصحي العائلي، وعوامل الخطر (مثل التدخين، السكري، ارتفاع ضغط الدم، الكوليسترول). يلي ذلك فحص بدني شامل، قد يشمل قياس ضغط الدم، الاستماع إلى صوت القلب والرئتين، والتحقق من وجود أي علامات تدل على مشاكل في الدورة الدموية.
2. تخطيط كهربية القلب (Electrocardiogram – ECG/EKG)
يقيس هذا الاختبار النشاط الكهربائي للقلب. يمكن أن يكشف عن تغيرات تشير إلى نقص تدفق الدم إلى عضلة القلب، أو نوبة قلبية سابقة، أو تضخم في عضلة القلب.
3. اختبار الإجهاد (Stress Test)
يُجرى هذا الاختبار لتقييم كيفية استجابة القلب للجهد البدني. غالبًا ما يتم ربط المريض بجهاز تخطيط القلب، ويُطلب منه المشي على جهاز المشي أو ركوب دراجة ثابتة مع زيادة الحمل تدريجيًا. يتم مراقبة معدل ضربات القلب وضغط الدم وتخطيط القلب لتحديد ما إذا كانت هناك علامات على نقص تروية عضلة القلب.
4. التصوير بالموجات فوق الصوتية للقلب (Echocardiogram)
يستخدم هذا الاختبار الموجات الصوتية لإنشاء صور تفصيلية للقلب، بما في ذلك حجمه، شكله، وكيفية عمل صماماته وعضلاته. يمكن أن يكشف عن تلف عضلة القلب أو ضعف في وظيفتها.
5. فحوصات الدم
يمكن أن تكشف فحوصات الدم عن مؤشرات حيوية معينة، مثل إنزيمات القلب، التي قد ترتفع مستوياتها في حالة حدوث نوبة قلبية. كما تُستخدم لقياس مستويات الكوليسترول، السكر في الدم، ووظائف الكلى.
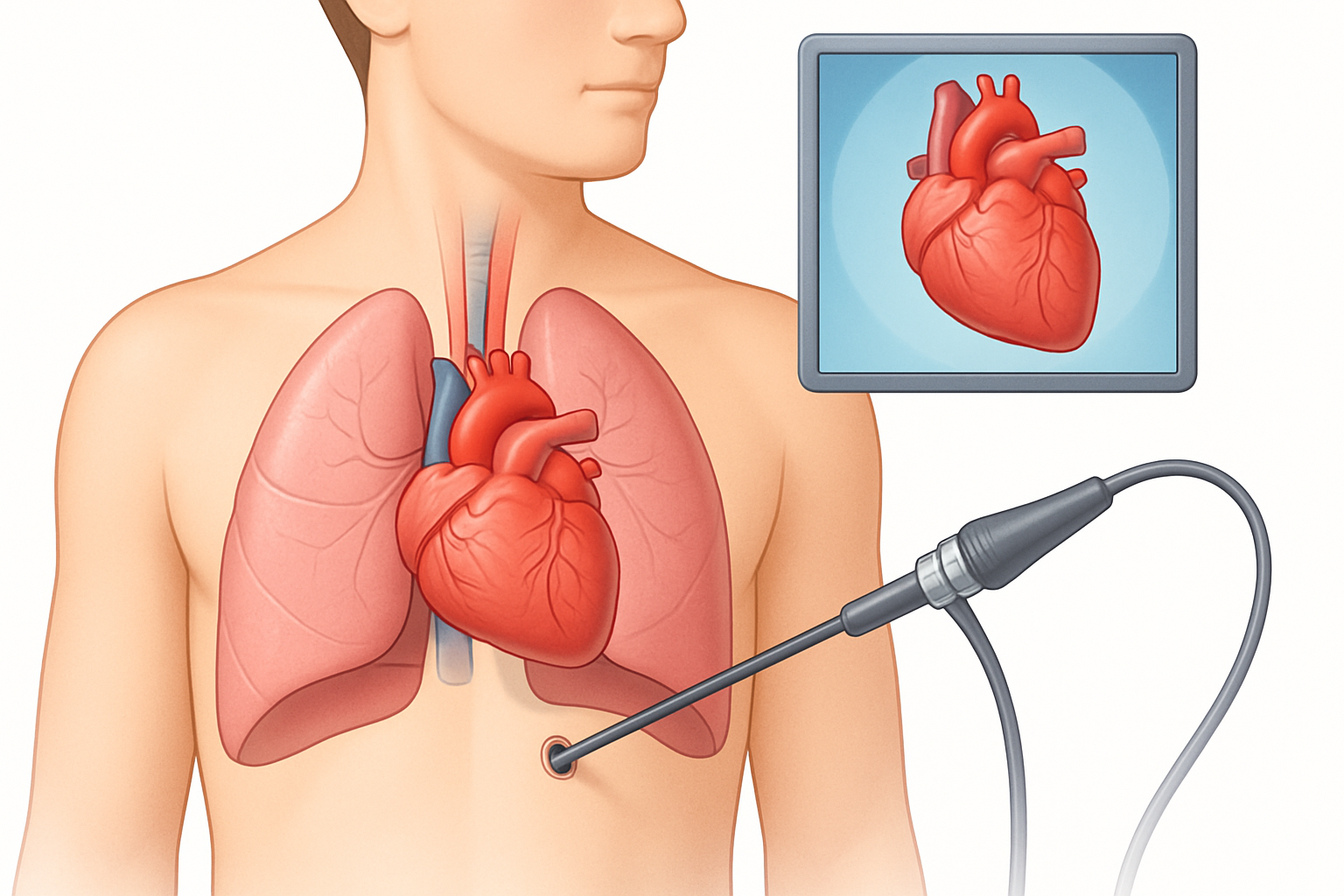
6. تصوير الأوعية التاجية (Coronary Angiography) أو القسطرة التشخيصية
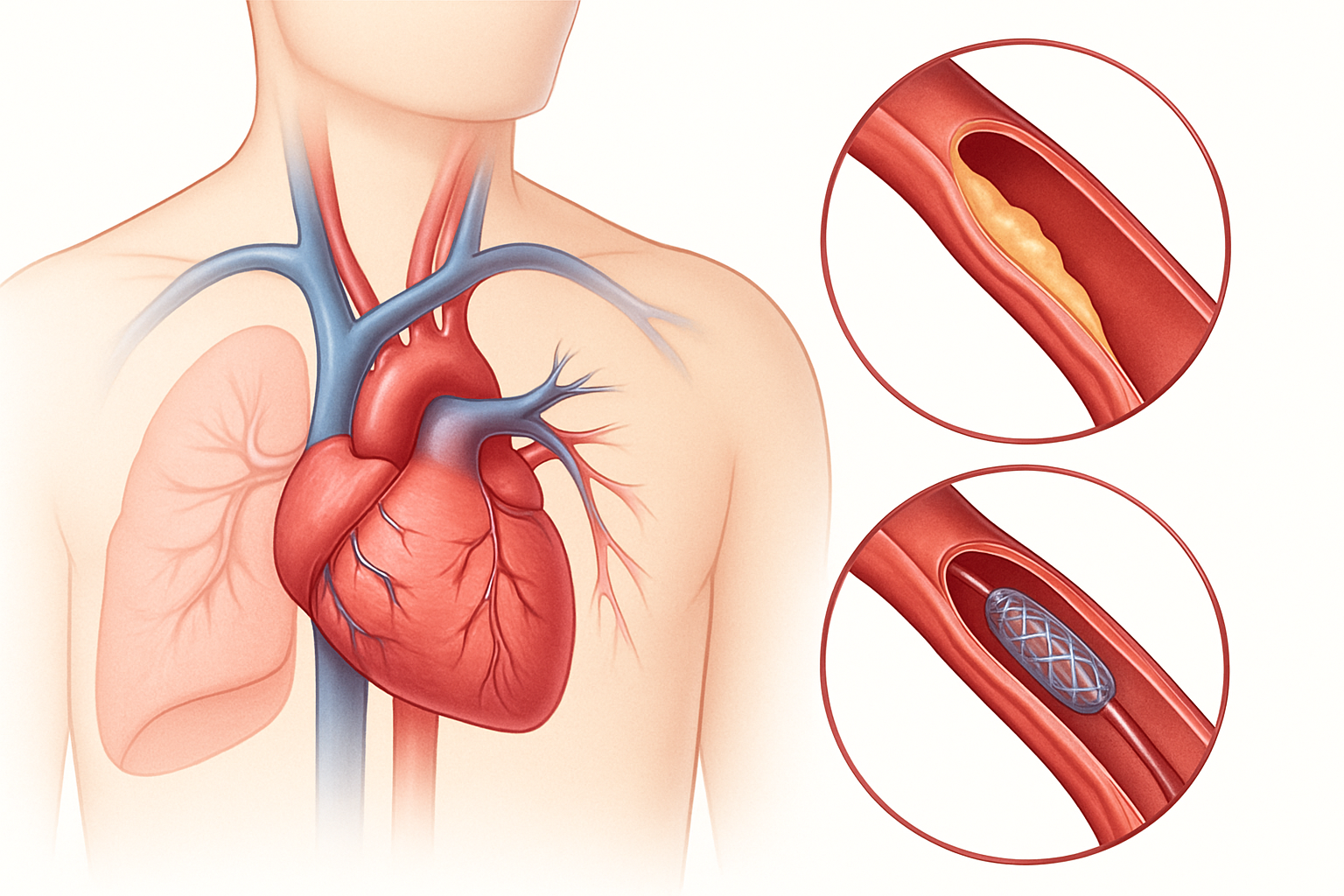
يُعدّ هذا الاختبار المعيار الذهبي لتشخيص مرض الشريان التاجي. يتم إدخال قسطرة رفيعة ومرنة عبر شريان في الفخذ أو الذراع، وتوجيهها إلى الشرايين التاجية. يتم حقن صبغة تباين عبر القسطرة، ثم يتم التقاط صور بالأشعة السينية (angiogram) لإظهار أي تضيقات أو انسدادات في الشرايين.
7. التصوير المقطعي المحوسب (CT Scan) والتصوير بالرنين المغناطيسي (MRI)
يمكن استخدام هذه التقنيات لتوفير صور مفصلة للشرايين التاجية وعضلة القلب، وتقييم مدى ترسب اللويحات الدهنية، وتحديد وجود تكلسات في الشرايين.
8. اختبار الإجهاد النووي (Nuclear Stress Test)
يُحقن المريض بكمية صغيرة من مادة مشعة، وتُستخدم كاميرا خاصة لالتقاط صور للقلب قبل وبعد بذل الجهد. توضح هذه الصور مدى تدفق الدم إلى أجزاء مختلفة من عضلة القلب.
أحدث العلاجات والاكتشافات في مرض الشريان التاجي (آخر 6 أشهر)
يشهد مجال أمراض القلب تطورات مستمرة، وهناك جهود بحثية مكثفة تهدف إلى تحسين طرق الوقاية، التشخيص، والعلاج لمرض الشريان التاجي. في الأشهر الستة الماضية، تم نشر العديد من الدراسات والتقنيات الواعدة:
1. التقنيات التدخلية المتقدمة (Catheter-based Interventions)
- الدعامات القابلة للتحلل (Bioresorbable Scaffolds – BRS): على الرغم من أن هذه التقنية ليست جديدة تمامًا، إلا أن الأبحاث مستمرة لتحسين تصميمها وفعاليتها. الهدف هو توفير دعم مؤقت للشريان التاجي ثم يتحلل تدريجيًا، مما يعيد للشريان مرونته الطبيعية ويقلل من خطر التخثر المتأخر مقارنة بالدعامات المعدنية التقليدية. تشير الدراسات الحديثة إلى تحسن في النتائج طويلة الأمد مع أنواع جديدة من هذه الدعامات.
- تقنيات الإزالة الميكانيكية للويحات (Mechanical Plaque Removal): يتم تطوير أدوات أكثر تطورًا لإزالة اللويحات الدهنية الصلبة والمعقدة من الشرايين دون الحاجة إلى فتح القلب. تشمل هذه التقنيات أجهزة مثل الكاشطات (atherectomy devices) التي تقوم بكشط اللويحة، أو أجهزة الاستئصال بالليزر، أو الموجات فوق الصوتية. تركز الأبحاث الحالية على تقليل الضرر الذي قد يلحق بجدار الشريان أثناء الإجراء.
- المبادئ التوجيهية الجديدة لاستخدام الدعامات الدوائية (Drug-Eluting Stents – DES): يتم باستمرار تحديث المبادئ التوجيهية لاستخدام الدعامات الدوائية بناءً على الأدلة الجديدة. تركز الأبحاث الحديثة على تحسين أنواع الأدوية المستخدمة في الدعامات، وتحسين مواد الدعامة نفسها، وتحديد المرضى الذين يستفيدون بشكل أكبر من أنواع معينة من الدعامات.
2. العلاجات الدوائية المبتكرة
- مثبطات SGLT2 (SGLT2 Inhibitors): أظهرت هذه الأدوية، التي تستخدم في الأصل لعلاج مرض السكري، فوائد كبيرة في تقليل مخاطر الأحداث القلبية الوعائية، بما في ذلك مرض الشريان التاجي، حتى لدى المرضى غير المصابين بالسكري.
- مثبطات PCSK9: تستخدم هذه الحقن لخفض مستويات الكوليسترول الضار (LDL) بشكل كبير.
- العلاجات المضادة للصفائح الدموية الجديدة: يتم تطوير أدوية جديدة ومحسنة مضادة للصفائح الدموية.
3. التشخيص المبكر باستخدام الذكاء الاصطناعي (AI)
بدأت تطبيقات الذكاء الاصطناعي في إحداث ثورة في التشخيص الطبي. في مجال أمراض القلب، تُستخدم خوارزميات الذكاء الاصطناعي لتحليل صور الأشعة.
4. العلاج الجيني والخلايا الجذعية
على الرغم من أنها لا تزال في مراحل البحث والتجربة السريرية المبكرة.
5. التنبؤ بالنتائج باستخدام نماذج متقدمة
تُستخدم نماذج التعلم الآلي (Machine Learning) لتحليل كميات هائلة من بيانات المرضى.
خبرات المستشفيات التركية في علاج مرض الشريان التاجي
تُعدّ تركيا وجهة رائدة عالميًا في مجال الرعاية الصحية، خاصة في أمراض القلب وجراحاته.
1. التكنولوجيا المتقدمة
- وحدات قسطرة القلب المتطورة: تمتلك المستشفيات التركية غرف قسطرة مجهزة بأحدث أجهزة التصوير ثلاثي الأبعاد (3D imaging).
- أنظمة الجراحة الروبوتية وطفيفة التوغل: تستخدم بعض المستشفيات الروبوتات والجراحات طفيفة التوغل (Minimally Invasive Surgery).
- أجهزة التصوير المتقدمة: تتوفر أجهزة التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT) عالية الدقة.
2. الكفاءات الطبية والفرق متعددة التخصصات
- أطباء قلب متخصصون: تضم تركيا نخبة من أطباء القلب ذوي الخبرة الواسعة.
- فرق متكاملة: تعمل الفرق الطبية في المستشفيات التركية بنظام متعدد التخصصات.
- الخبرة في الحالات المعقدة: تمتلك المستشفيات التركية خبرة واسعة في التعامل مع الحالات المعقدة.
3. رعاية المرضى والخدمات الموجهة للمرضى الدوليين
- مراكز تنسيق دولية: توفر معظم المستشفيات مراكز متخصصة لتنسيق رعاية المرضى الدوليين.
- التواصل متعدد اللغات: تتوفر فرق دعم قادرة على التواصل بلغات متعددة.
- الرعاية ما بعد العلاج (Rehabilitation): تقدم المستشفيات برامج إعادة تأهيل قلبي شاملة.
نصائح عملية للمرضى وعائلاتهم
يمكن أن يكون التعامل مع مرض الشريان التاجي تحديًا، ولكن هناك خطوات عملية يمكن للمرضى وعائلاتهم اتخاذها لتحسين جودة الحياة.
1. الالتزام بالخطة العلاجية
- الأدوية: تناول الأدوية الموصوفة بانتظام.
- المتابعة الطبية: الالتزام بالمواعيد الدورية مع الطبيب.
2. تبني نمط حياة صحي
- التغذية الصحية: اتباع نظام غذائي متوازن غني بالفواكه.
- ممارسة النشاط البدني بانتظام: بعد استشارة الطبيب، ابدأ برنامجًا لممارسة الرياضة.
- الإقلاع عن التدخين: إذا كنت مدخنًا، فإن الإقلاع عن التدخين هو أحد أهم الخطوات.
3. تثقيف نفسك وعائلتك
- فهم الحالة: تعلم أكبر قدر ممكن عن مرض الشريان التاجي.
- التعرف على علامات التحذير: كن على دراية بأعراض الذبحة الصدرية والنوبة القلبية.
4. الاستعداد للطوارئ
- معرفة أرقام الطوارئ: احتفظ بأرقام الطوارئ.
- بطاقة معلومات طبية: حمل بطاقة تعريفية تتضمن معلومات حول حالتك الصحية.
أسئلة شائعة
ما هو مرض الشريان التاجي؟
مرض الشريان التاجي هو سمنة صحية تؤدي إلى تضيق أو انسداد الشرايين التاجية التي تغذي القلب.
ما هي أعراض مرض الشريان التاجي؟
أهم الأعراض تشمل الذبحة الصدرية، ضيق النفس، والإرهاق.
كيف يتم تشخيص مرض الشريان التاجي؟
يتم التشخيص عبر فحص التاريخ الطبي، الفحص البدني، والفحوصات المخبرية.
ما هي علاج مرض الشريان التاجي؟
يشمل العلاج الأدوية، تغييرات نمط الحياة، أو العمليات الجراحية.
ما هي مضاعفات مرض الشريان التاجي؟
من المضاعفات المحتملة النوبة القلبية وفشل القلب.
كيف يمكن الوقاية من مرض الشريان التاجي؟
من خلال اتباع نظام غذائي صحي، التمارين الرياضية، وعدم التدخين.
ما هي التدخلات الجراحية اللازمة لعلاج مرض الشريان التاجي؟
قد يتطلب العلاج القسطرة أو جراحة تحويل مسار الشريان التاجي.
ما هي الفحوصات المستخدمة لتشخيص مرض الشريان التاجي؟
تشمل الفحوصات التخطيط الكهربائي للقلب، الأشعة السينية، وتحليل الدم.
كيف تؤثر عوامل الخطر على مرض الشريان التاجي؟
تؤدي عوامل مثل الضغط العالي والكوليسترول إلى زيادة الخطر.