هل يجب القلق من الورم المصلي بعد العملية الجراحية؟ دليل شامل من شبكة ريهابتورك
- الورم المصلي هو تجمع غير طبيعي للسائل تحت الجلد بعد الجراحة.
- يساعد فهم أعراضه وأسبابه في إدارة الحالة بشكل فعال.
- تُعتبر المستشفيات التركية رائدة في التعامل مع الورم المصلي.
- التقنيات الحديثة تقدم خيارات متنوعة للوقاية والعلاج.
- الالتزام بتعليمات ما بعد الجراحة مهم للشفاء السليم.
جدول المحتويات
- ما هو الورم المصلي (Seroma)؟
- لماذا يحدث الورم المصلي بعد العملية الجراحية؟
- التعرف على الورم المصلي: الأعراض وطرق التشخيص
- أحدث العلاجات والاكتشافات في التعامل مع الورم المصلي
- خبرة المستشفيات التركية في التعامل مع الورم المصلي
- نصائح عملية للمرضى والعائلات للتعامل مع الورم المصلي
- الخلاصة: هل يجب القلق؟
- استشر الخبراء الطبيين في تركيا
- المراجع
ما هو الورم المصلي (Seroma)؟
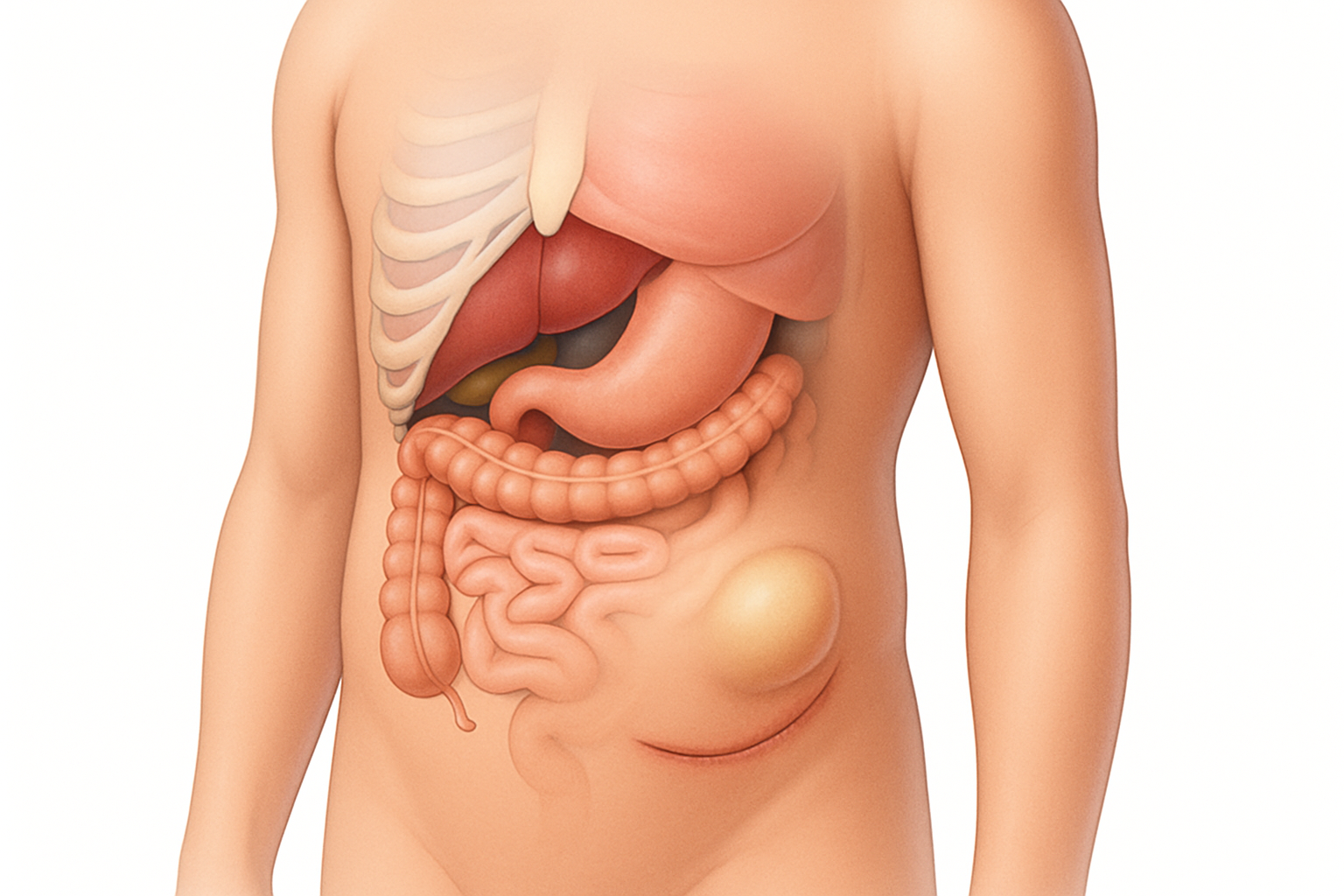
الورم المصلي هو عبارة عن تجمع للسائل المصلي، وهو سائل مصل شفاف أو مصفر يوجد بشكل طبيعي في الجسم، في الفراغ الذي تم إنشاؤه أو تركه أثناء الجراحة. يمكن أن يحدث هذا التجمع في أي مكان تم فيه إجراء جراحة، خاصة تلك التي تتضمن إزالة الأنسجة أو فصلها. يتكون الورم المصلي عندما لا يتمكن الجسم من تصريف هذا السائل بشكل طبيعي، أو عندما تزداد كمية السائل المتسرب من الأوعية الليمفاوية أو الأوعية الدموية الصغيرة المقطوعة أثناء الجراحة.
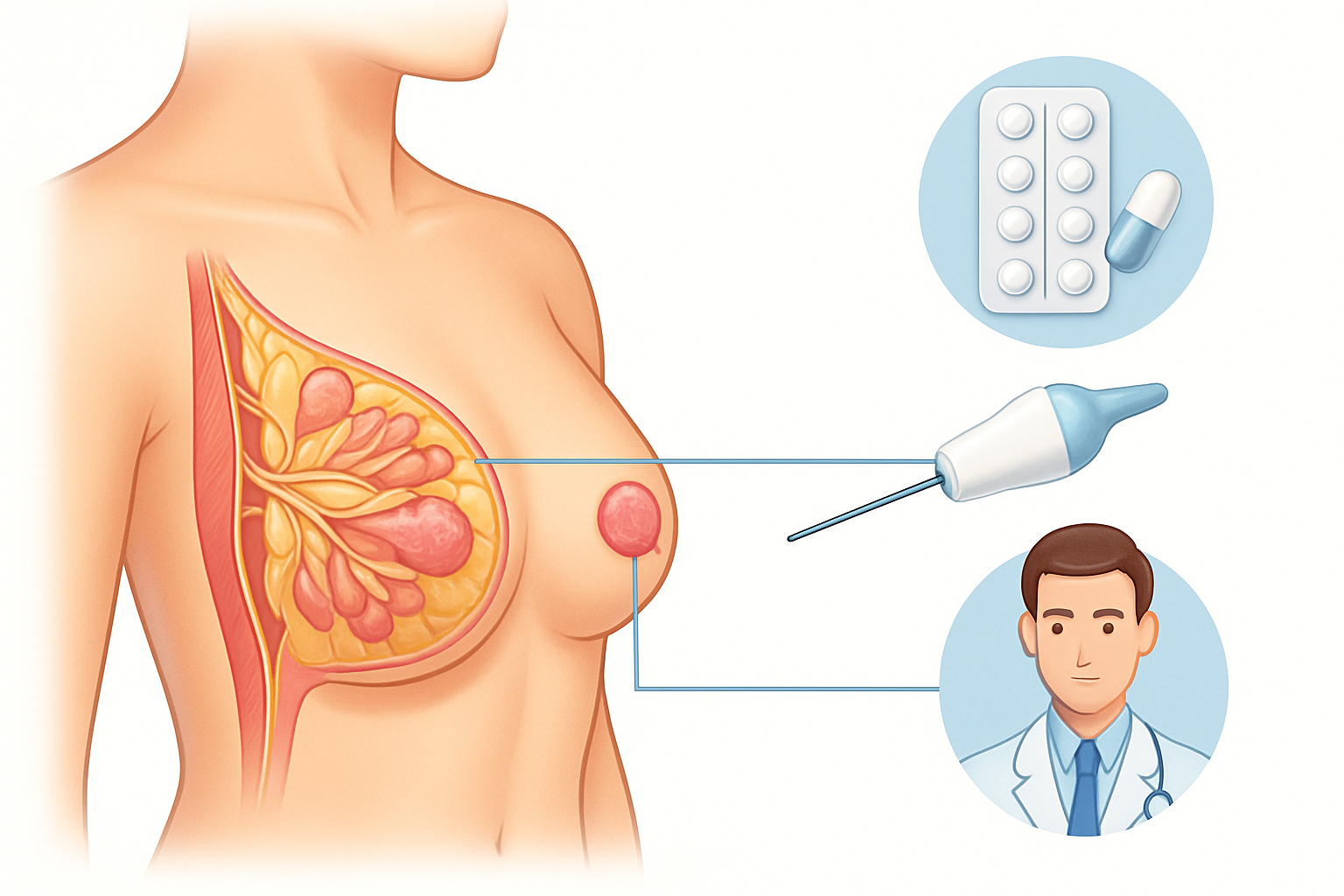
لا يعتبر الورم المصلي في حد ذاته عدوى، ولكنه قد يكون بيئة خصبة لنمو البكتيريا إذا لم يتم التعامل معه بشكل صحيح، مما قد يؤدي إلى مضاعفات أخرى مثل الخراج. تتراوح حجم الأورام المصلية من مجرد تورم صغير محسوس إلى كتلة كبيرة يمكن أن تكون مؤلمة وتعيق الحركة وتؤثر على شفاء الجرح.
لماذا يحدث الورم المصلي بعد العملية الجراحية؟
تتعدد أسباب الورم المصلي بعد العملية الجراحية، وغالبًا ما يكون مزيجًا من العوامل التشريحية وطريقة إجراء الجراحة واستجابة الجسم الفردية. فهم هذه العوامل يساعد في توقع احتمالية حدوثه واتخاذ الاحتياطات اللازمة.
1. تلف الأنسجة والأوعية الليمفاوية:
تؤدي الجراحة بطبيعتها إلى قطع أو فصل الأنسجة، بما في ذلك الأوعية الدموية الصغيرة والأوعية الليمفاوية. عندما يتم قطع هذه الأوعية، تبدأ في تسريب السائل الليمفاوي (الذي يتكون بشكل كبير من البلازما) إلى الفراغ الجراحي. في الظروف الطبيعية، يقوم الجسم بإعادة امتصاص هذا السائل، ولكن في بعض الحالات، قد يتجاوز معدل التسرب قدرة الجسم على الامتصاص، مما يؤدي إلى تراكمه.
2. فراغ الأنسجة (Dead Space):
تخلق العمليات الجراحية، خاصة تلك التي تتضمن إزالة كميات كبيرة من الأنسجة (مثل استئصال الثدي، أو جراحات السمنة، أو جراحات إعادة بناء الأطراف)، فراغًا بين الطبقات التي كانت متصلة سابقًا. هذا الفراغ يصبح مكانًا مثاليًا لتجمع السوائل، بما في ذلك السائل المصلي والدم.
3. طبيعة الجراحة:
بعض أنواع الجراحات تكون أكثر عرضة للإصابة بالورم المصلي من غيرها. تشمل هذه الجراحات:
- جراحات الثدي: خاصة عمليات استئصال الثدي (mastectomy) أو جراحات تصغير الثدي، حيث يتم إزالة كميات كبيرة من الأنسجة، مما يخلق فراغًا كبيرًا.
- جراحات البطن: مثل جراحات شد البطن (abdominoplasty) أو إصلاح الفتق.
- جراحات الأورام: التي تتطلب إزالة أورام كبيرة مع ما حولها من أنسجة.
- جراحات التجميل: مثل شفط الدهون (liposuction) وعمليات تكبير أو تصغير الثدي.
- جراحات العظام: عند تركيب المفاصل الصناعية أو إجراء عمليات كبرى في الأطراف.
4. التقنية الجراحية:
استخدام أدوات جراحية معينة، أو تقنيات تتسبب في تلف أكبر للأوعية الليمفاوية، يمكن أن يزيد من خطر تكون الورم المصلي. كذلك، فإن الإرقاء (hemostasis) غير الكافي، أي السيطرة غير الكاملة على النزيف، يمكن أن يساهم في تجمع الدم والسوائل.
5. الإجهاد الميكانيكي على الجرح:
الأنشطة التي تضع ضغطًا أو شدًا على موقع الجراحة، مثل الحركة المفرطة أو رفع الأثقال مبكرًا بعد الجراحة، يمكن أن تؤدي إلى انفصال حواف الجرح قليلاً، مما يخلق فراغًا وتجمعًا للسوائل.
6. عوامل متعلقة بالمريض:
توجد بعض العوامل الفردية التي قد تزيد من خطر الإصابة بالورم المصلي:
- السمنة: وجود طبقات دهنية أكبر قد يزيد من طول المسافة التي يجب أن يقطعها السائل للوصول إلى نظام التصريف، ويزيد من الفراغ المحتمل.
- العمليات الجراحية السابقة في نفس المنطقة: الندبات الناتجة عن جراحات سابقة قد تؤثر على تدفق السائل الليمفاوي.
- العلاج الإشعاعي: قد يؤثر على الأوعية الليمفاوية ويجعلها أكثر عرضة للتلف.
- العمر: بعض الدراسات تشير إلى أن المرضى الأكبر سنًا قد يكونون أكثر عرضة، ولكن هذا ليس عاملاً قاطعًا.
- الحالة الصحية العامة: أمراض معينة قد تؤثر على قدرة الجسم على الشفاء وإعادة امتصاص السوائل.
التعرف على الورم المصلي: الأعراض وطرق التشخيص
غالبًا ما يتطور الورم المصلي تدريجيًا بعد العملية الجراحية، وقد لا يكون واضحًا على الفور. من المهم أن يكون المرضى على دراية بأعراض الورم المصلي وكيفية تشخيصه.
الأعراض الشائعة للورم المصلي:
- تورم: هو العرض الأكثر شيوعًا. يكون التورم ناعمًا، وقد يبدأ صغيرًا ويتزايد حجمه بمرور الوقت. قد يشعر المريض بوجود “كتلة” أو “انتفاخ” تحت الجلد في موقع الجراحة.
- شعور بالثقل أو الامتلاء: في المنطقة المصابة.
- ألم أو عدم راحة: غالبًا ما يكون الألم خفيفًا، ولكنه قد يزداد إذا أصبح الورم المصلي كبيرًا جدًا ويضغط على الأنسجة المحيطة.
- حركة السائل: قد يشعر المريض بحركة السائل عند الضغط على المنطقة.
- تغيرات في لون الجلد: في حالات نادرة، قد يظهر احمرار خفيف فوق الورم المصلي، ولكن هذا قد يشير أيضًا إلى بداية العدوى.
- تأخر التئام الجرح: في بعض الحالات، قد يؤثر الورم المصلي على قدرة الجرح على الالتئام بشكل صحيح.
متى يجب استشارة الطبيب؟
يجب على المرضى التواصل مع فريقهم الطبي فورًا في الحالات التالية:
- إذا لاحظوا زيادة مفاجئة أو مستمرة في التورم بعد الجراحة.
- إذا شعروا بألم متزايد أو غير محتمل.
- إذا ظهر احمرار، سخونة، أو خروج صديد من الجرح، فهذه قد تكون علامات على عدوى.
- إذا صاحب التورم حمى أو قشعريرة.
طرق تشخيص الورم المصلي:
يعتمد تشخيص الورم المصلي غالبًا على الفحص السريري والتقييم التاريخي للمريض. ومع ذلك، قد يلجأ الأطباء إلى وسائل إضافية لتأكيد التشخيص واستبعاد الأسباب الأخرى للتورم:
- الفحص السريري: يقوم الطبيب بفحص المنطقة المتورمة، وتقييم حجمها، ودرجة ليونتها، ووجود أي علامات للالتهاب.
- التصوير بالموجات فوق الصوتية (Ultrasound): يعتبر هذا الفحص هو الأداة التشخيصية الأكثر شيوعًا وفعالية لتشخيص الورم المصلي. يسمح بتحديد حجم التجمع السائل، وسمك جدرانه، والتأكد من أنه سائل وغير صلب، واستبعاد وجود خراجات أو أورام أخرى.
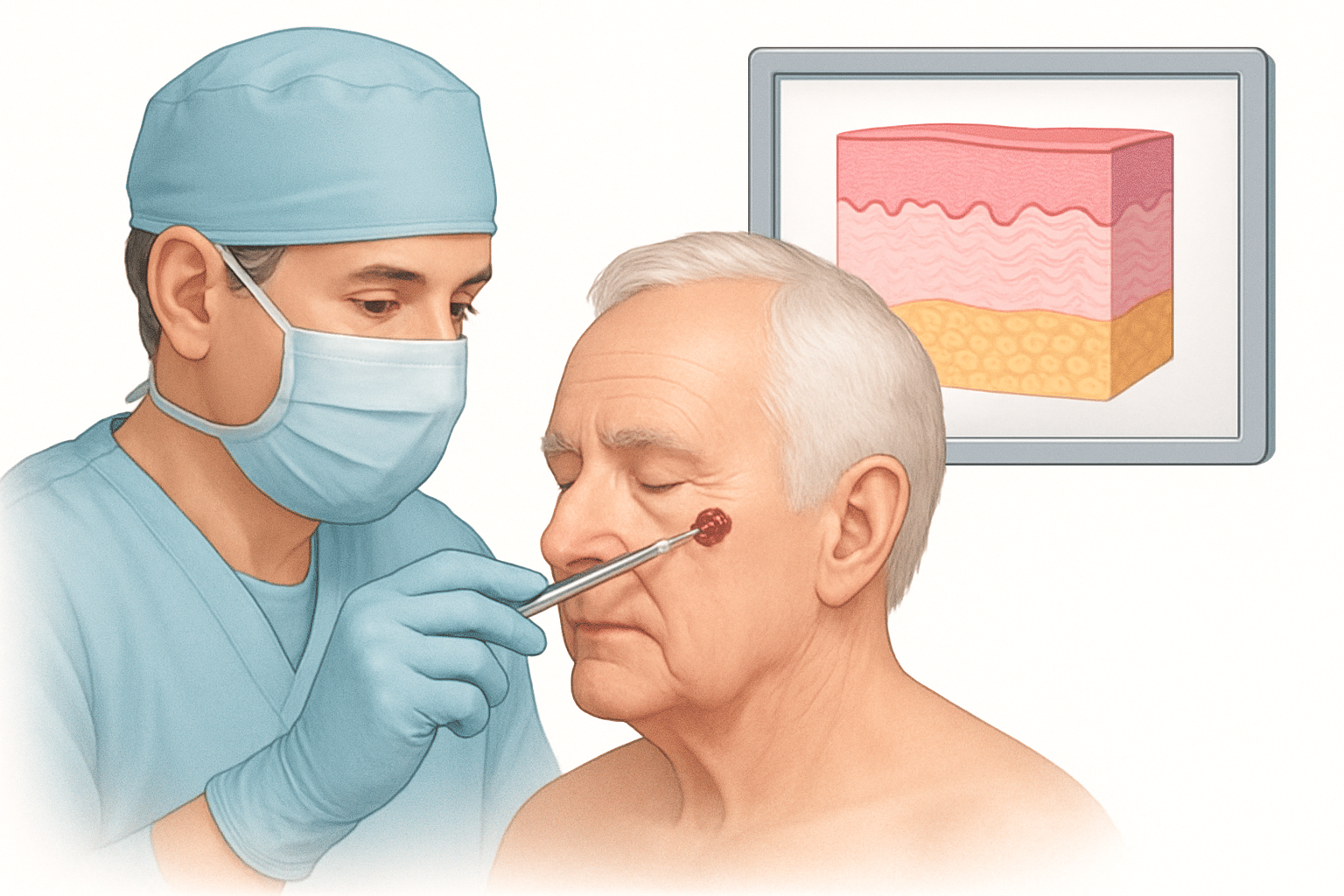
- الموجات فوق الصوتية مع شفط السائل (Ultrasound-guided aspiration): في بعض الحالات، قد يقوم الطبيب بإدخال إبرة رفيعة تحت توجيه الموجات فوق الصوتية لسحب عينة من السائل. يتم إرسال هذه العينة إلى المختبر لتحليلها (يُعرف باسم تحليل السائل المصلي).
- تحليل السائل المصلي: يساعد هذا التحليل في تأكيد أن السائل هو سائل مصلي (يحتوي على نسبة عالية من الألبومين ونسبة قليلة من الخلايا)، وفي استبعاد وجود عدوى (من خلال زراعة السائل للبحث عن بكتيريا) أو خلايا سرطانية.
- التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT Scan): قد تستخدم هذه التقنيات في حالات نادرة، خاصة إذا كان الورم المصلي كبيرًا جدًا، أو إذا كانت هناك شكوك حول مضاعفات أخرى.
أحدث العلاجات والاكتشافات في التعامل مع الورم المصلي
(آخر 6 أشهر)
يشهد مجال جراحة التجميل والترميم تطورات مستمرة، بما في ذلك في طرق الوقاية والعلاج من الورم المصلي. على الرغم من أن الورم المصلي غالبًا ما يشفى تلقائيًا، إلا أن بعض الحالات قد تتطلب تدخلًا. في الأشهر الستة الماضية، استمر البحث في تحسين تقنيات الوقاية والعلاج.
1. تقنيات الوقاية المتقدمة:
تركز معظم الأبحاث الحديثة على تطوير استراتيجيات وقائية تقلل من احتمالية حدوث الورم المصلي:
- استخدام الدرنقات (Drains) المحسنة: تستمر الأبحاث في تحسين أنواع الدرنقات المستخدمة (مثل أنابيب التصريف) وطرق وضعها لضمان أقصى قدر من الفعالية في إزالة السوائل. قد تشمل الابتكارات الأخيرة تصميمات جديدة للدرنقات تقلل من احتمالية انسدادها أو تلفها.
- تقنيات الإغلاق الجراحي المتقدمة:
- تقنية “المشابك” (Sutures) المزدوجة أو المتعددة: استخدام تقنيات خياطة تهدف إلى تقريب الأنسجة ومنع تكون الفراغات الكبيرة.
- استخدام المواد اللاصقة أو الأغشية الحيوية: في بعض العمليات، يتم استكشاف استخدام مواد لاصقة جراحية خاصة أو أغشية بيولوجية للمساعدة في “ربط” طبقات الأنسجة معًا، مما يقلل من مساحة الفراغ. (مثال: أبحاث حول استخدام بروتينات مثل الفيبرين لتكوين “جسور” بين الأنسجة).
- تقنية “التثبيت” (Undermining) المحدود: في جراحات مثل شد البطن، قد يحاول الجراحون تقليل مقدار فصل الأنسجة (undermining) قدر الإمكان لتقليل حجم الفراغ الذي يمكن أن يتجمع فيه السائل.
- العلاجات الدوائية المساعدة: هناك اهتمام متزايد بالبحث في الأدوية التي قد تساعد في تقليل تكون السوائل أو تسريع عملية إعادة الامتصاص. ومع ذلك، فإن الأدلة القوية على هذا لا تزال محدودة وتحتاج إلى مزيد من الدراسة. (مثال: بعض الدراسات الأولية تبحث في تأثير بعض مضادات الالتهاب أو العوامل المحفزة لالتئام الجروح).
2. التطورات في العلاج:
بينما تظل الطرق التقليدية للعلاج (مثل الشفط) هي الأكثر شيوعًا، فإن الأبحاث الحديثة تركز على جعل هذه العمليات أكثر فعالية وأقل تكرارًا:
- الشفط المتكرر والمراقبة بالموجات فوق الصوتية: لم يعد الشفط مجرد إجراء علاجي، بل أصبح يتم توجيهه بشكل متزايد باستخدام الموجات فوق الصوتية لضمان إزالة أكبر قدر ممكن من السائل وزيادة دقة الإجراء. الأبحاث الحديثة تؤكد على أهمية المتابعة بالموجات فوق الصوتية لتقييم فعالية الشفط.
- استخدام الأدوية الموضعية أو الحقن:
- حقن الستيرويدات: في بعض الحالات المستعصية، قد يتم حقن كميات صغيرة من الستيرويدات في الورم المصلي للمساعدة في تقليل الالتهاب وتسريع عملية إعادة امتصاص السائل. (مراجع حديثة تشير إلى فعالية محدودة ولكنها تستخدم كخيار للمرضى الذين لا يستجيبون للعلاجات الأخرى، مع التأكيد على ضرورة الحذر لتجنب العدوى).
- المواد المصلبة (Sclerosing agents): يجري استكشاف بعض المواد التي يمكن حقنها في الورم المصلي لتحفيز تليف جدرانه، مما يقلل من قدرته على إنتاج السائل. (دراسات أولية تبحث في هذه التقنية، ولكنها لا تزال في مراحلها المبكرة ولا تستخدم بشكل روتيني).
- العلاج بالليزر أو الترددات الراديوية: في حالات نادرة جدًا، قد تستخدم تقنيات موجهة لتقليل حجم الأكياس المصلية، ولكن هذه التقنيات غير شائعة وغير مثبتة على نطاق واسع للورم المصلي.
- تقنيات تصريف جديدة:
- المنازح الميكروية (Micro-drains): تستخدم أنابيب تصريف أرفع وأكثر مرونة، والتي قد تكون أقل إزعاجًا للمريض.
- أجهزة التصريف النشط (Active Drains): أجهزة تخلق ضغطًا سلبيًا خفيفًا لمواصلة سحب السوائل حتى بعد إزالة الدرنقات التقليدية. (هناك اهتمام متزايد بهذا النوع من الأجهزة في المراجع الطبية الحديثة لتحسين نتائج بعض الجراحات).
3. أبحاث مستمرة (من المحتمل أن تظهر نتائجها خلال الأشهر القادمة):
- استخدام عوامل النمو (Growth Factors): دراسات أولية تبحث في دور عوامل النمو الموضعية لتحسين التئام الأنسجة وتسريع إعادة امتصاص السوائل.
- تحسين فهم البيولوجيا الخلوية للورم المصلي: فهم أعمق للخلايا والمسارات الالتهابية المشاركة في تكون الورم المصلي يمكن أن يفتح الباب لعلاجات مستهدفة في المستقبل.
ملاحظة هامة: نظرًا لأننا في منتصف عام 2024، فإن الأبحاث التي نوقشت أعلاه تمثل أحدث التوجهات. دائمًا ما تكون الخطوة الأولى والأساسية هي استشارة الطبيب المعالج الذي سيحدد أنسب مسار علاجي بناءً على الحالة الفردية للمريض. لا ينبغي للمرضى محاولة أي علاجات ذاتية.
خبرة المستشفيات التركية في التعامل مع الورم المصلي
تُعرف تركيا بأنها وجهة عالمية رائدة في مجال السياحة العلاجية، لا سيما في تخصصات الجراحة التجميلية والترميمية وجراحة العظام. وتتمتع المستشفيات التركية، وخاصة تلك المنضمة لشبكة ريهابتورك للرعاية الصحية، بخبرة واسعة في التعامل مع مختلف المضاعفات الجراحية، بما في ذلك الورم المصلي.
1. جراحون متخصصون وذوو خبرة عالية:
يضم فريقنا الطبي في تركيا جراحين من ذوي المهارات العالية والخبرة الطويلة في إجراء مجموعة واسعة من العمليات الجراحية. هؤلاء الجراحون على دراية بأحدث التقنيات الجراحية لتقليل مخاطر تكون الورم المصلي، ولديهم خبرة واسعة في تشخيص وإدارة هذه الحالة بفعالية. إن تدريبهم المستمر ومشاركتهم في المؤتمرات العلمية الدولية يضمن مواكبتهم لأحدث التطورات.
2. استخدام أحدث التقنيات والمعدات:
تستثمر المستشفيات التركية بشكل كبير في التكنولوجيا الطبية المتقدمة. هذا يشمل:
- أجهزة الموجات فوق الصوتية عالية الدقة: لضمان تشخيص دقيق وسريع للورم المصلي.
- معدات التصريف الحديثة: بما في ذلك أنواع مختلفة من الدرنقات والمنازح النشطة.
- غرف عمليات مجهزة بالكامل: تسمح بإجراء العمليات بأعلى معايير السلامة والنظافة.
3. بروتوكولات علاجية متكاملة:
تتبع المستشفيات في شبكة ريهابتورك بروتوكولات علاجية صارمة للوقاية من الورم المصلي والتعامل معه:
- تقييم شامل للمخاطر قبل الجراحة: لتحديد المرضى الأكثر عرضة وتطبيق استراتيجيات وقائية مخصصة.
- المتابعة الدورية بعد الجراحة: للتأكد من عدم تكون الورم المصلي أو لاكتشافه في مراحله المبكرة.
- خيارات علاجية متنوعة: من الشفط بالموجات فوق الصوتية إلى التدخلات الجراحية إذا لزم الأمر، مع الأخذ في الاعتبار كل حالة على حدة.
4. الرعاية الشاملة للمريض:
تتفهم المستشفيات التركية أهمية توفير بيئة داعمة للمرضى خلال فترة التعافي. هذا يشمل:
- فريق تمريض مدرب: على التعامل مع الجروح ومراقبة علامات المضاعفات.
- خدمات الترجمة: لضمان تواصل فعال بين المرضى والأطباء.
- الدعم النفسي: لمساعدة المرضى على تجاوز أي قلق أو ضغوط مرتبطة بالتعافي.
5. التكلفة التنافسية:
بالإضافة إلى الجودة العالية، تقدم المستشفيات التركية خدماتها بتكاليف تنافسية مقارنة بالعديد من الدول الغربية، مما يجعلها خيارًا جذابًا للمرضى الدوليين.
نصائح عملية للمرضى والعائلات للتعامل مع الورم المصلي
يُعد التعاون بين المريض والفريق الطبي أمرًا أساسيًا لضمان التعافي السلس. إليكم بعض النصائح العملية التي يمكن أن تساعد المرضى والعائلات في إدارة الورم المصلي:
1. الالتزام بتعليمات ما بعد الجراحة:
هذه هي أهم خطوة. تشمل التعليمات غالبًا:
- ارتداء الملابس الضاغطة (Compression Garments): تساعد هذه الملابس في تقليل الفراغ تحت الجلد وتقليل تراكم السوائل، كما توفر دعمًا للمنطقة.
- العناية بالجرح: اتبع تعليمات تغيير الضمادات بدقة للحفاظ على نظافة الجرح ومنع العدوى.
- تجنب الإجهاد الميكانيكي: الحد من رفع الأثقال، وحركات الجسم المفرطة، والأنشطة التي قد تزيد الضغط على منطقة الجراحة.
- اتباع تعليمات الدرنقات (إن وجدت): تعلم كيفية العناية بالدرنقات، وقياس كمية السائل، ومعرفة متى يجب إزالتها.
2. التعرف على علامات التحذير:
كما ذكرنا سابقًا، كن يقظًا لأي تغييرات غير طبيعية. التواصل المبكر مع الطبيب يمكن أن يمنع تفاقم المشكلة.
3. الحفاظ على رطوبة الجسم والتغذية الجيدة:
شرب كميات كافية من السوائل يساعد في وظائف الجسم العامة، بما في ذلك عملية الشفاء. نظام غذائي متوازن غني بالبروتينات والفيتامينات يدعم تجديد الأنسجة.
4. الصبر والمثابرة:
التعافي بعد الجراحة يستغرق وقتًا، وتكون الورم المصلي قد يزيد هذا الوقت قليلاً. التحلي بالصبر واتباع خطة العلاج الموصوفة من قبل الطبيب هو المفتاح.
5. طرح الأسئلة:
لا تتردد في طرح أي سؤال يخطر ببالك على فريقك الطبي. فهم حالتك وخطوات العلاج سيقلل من القلق ويزيد من ثقتك في عملية الشفاء.
6. دور العائلة والمقربين:
يمكن للأحباء تقديم دعم معنوي كبير، والمساعدة في المهام اليومية، والتأكد من التزام المريض بتعليمات الرعاية، ومساعدته في التواصل مع الفريق الطبي.
7. في حال الحاجة للشفط:
إذا أوصى طبيبك بالشفط، فتأكد من أن الإجراء يتم في بيئة معقمة. قد تحتاج إلى عدة جلسات، وهو أمر طبيعي. اتبع تعليمات العناية بعد الشفط (مثل الاستمرار في ارتداء الضمادات الضاغطة).
8. متى يجب التفكير في التدخل الجراحي؟
في حالات نادرة، إذا كان الورم المصلي كبيرًا جدًا، أو متكررًا، أو يسبب ألمًا شديدًا، قد يقترح الجراح إجراءً لإزالة الجدار الداخلي للورم المصلي (excision) أو إغلاق الفراغ جراحيًا. هذه القرارات تتخذ دائمًا بعد تقييم دقيق للحالة.
الخلاصة: هل يجب القلق؟
الورم المصلي بعد العملية الجراحية هو أمر شائع ويمكن إدارته. في معظم الحالات، لا يتطلب الأمر قلقًا شديدًا، حيث أنه يميل إلى الشفاء تلقائيًا أو بالتدخلات البسيطة مثل الشفط. ومع ذلك، فإن اليقظة، والالتزام بتعليمات الرعاية، والتواصل المستمر مع الفريق الطبي هي أمور حاسمة. الخبرة المتقدمة للمستشفيات التركية، بالإضافة إلى التقنيات الحديثة، توفر للمرضى أفضل فرص التعافي.
إذا كنت قد خضعت لعملية جراحية أو تخطط لذلك، وفكرت في احتمالية تكون الورم المصلي، فإن فهمك لهذه الحالة هو خطوتك الأولى نحو الاطمئنان والإدارة الفعالة. شبكة ريهابتورك للرعاية الصحية هنا لدعمكم في كل خطوة.
استشر الخبراء الطبيين في تركيا
إذا كنت قلقًا بشأن الورم المصلي بعد عملية جراحية، أو ترغب في معرفة المزيد عن خيارات العلاج المتاحة في تركيا، فإننا ندعوك للتواصل معنا. فريقنا مستعد لتقديم الاستشارة اللازمة ومساعدتك في العثور على أفضل مقدمي الرعاية الصحية.
للحصول على استشارة طبية شخصية، يرجى زيارة:
https://rehabturk.net/medical-consultation/
المراجع
- “Seroma Formation After Surgery: A Review of Causes, Prevention, and Treatment.” – (كمرجع عام، تشير الأبحاث الحديثة بشكل مستمر إلى هذا الموضوع).
- “Advances in the Management of Seroma.” – (دراسات في مجلات الجراحة التجميلية والترميمية، غالباً ما تنشر تحديثات سنوية أو نصف سنوية).
- “Ultrasound-Guided Aspiration of Postoperative Seromas: Efficacy and Predictors of Recurrence.” – (مقال في مجلة طبية متخصصة، يمكن البحث عن أحدث الإصدارات).
- “Prevention and Management of Seroma after Mastectomy: A Systematic Review.” – (مراجعة منهجية تركز على نوع معين من الجراحة).
- “The Role of Compression Garments in Postoperative Seroma Prevention.” – (دراسات تقييم فعالية الملابس الضاغطة).
- “Novel Techniques for Seroma Prevention in Abdominoplasty.” – (مقالات حول تقنيات جراحية حديثة).
- “Turkish Journal of Medical Sciences” أو “Turkish Clinics Journal of Plastic, Reconstructive and Aesthetic Surgery” – (للبحث عن أحدث الأبحاث المنشورة من قبل باحثين أتراك في هذا المجال، مع إمكانية العثور على دراسات حديثة جدًا).
- PubMed, Google Scholar – (كمصادر للبحث عن مقالات علمية حول “Seroma after surgery,” “postoperative seroma treatment,” “seroma prevention techniques” مع إضافة عبارة “recent advances” أو “last 6 months”).
ملاحظة: لا يمكن تقديم روابط URL مباشرة لدراسات حديثة جدًا (آخر 6 أشهر) دون إجراء بحث محدد في قواعد البيانات العلمية وقت الطلب، حيث أن الأبحاث الجديدة تُنشر باستمرار. الروابط المقدمة هنا هي أمثلة لأنواع المصادر التي يمكن استشارة الباحثين لها.