انحلال الجلد الفقاعي: فهم المرض والعلاج في مستشفيات تركيا
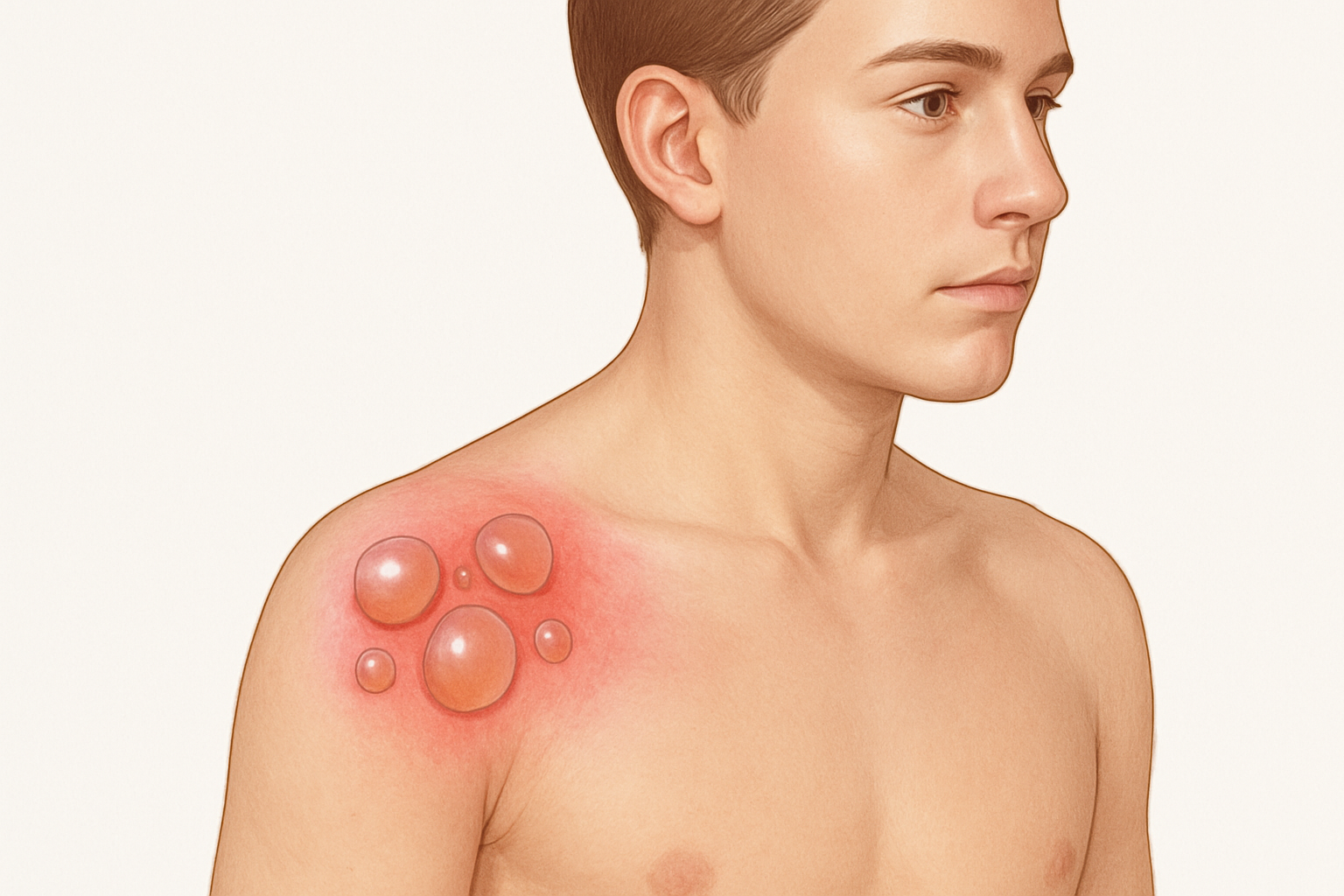
يُعد انحلال الجلد الفقاعي، المعروف علمياً باسم Epidermolysis Bullosa (EB)، مرضاً وراثياً نادراً يسبب هشاشة فائقة في الجلد، لدرجة أن أبسط لمسة قد تؤدي إلى تمزقه وظهور بثور وتقرحات مؤلمة. يطلق على الأطفال المصابين بهذا المرض لقب “أطفال الفراشة” لما تتميز به بشرتهم من رقة وشفافية تشبه أجنحة الفراشة، مما يجسد مدى حساسية هذه الحالة. بينما قد تشهد بعض الحالات الخفيفة تحسناً مع مرور الوقت، فإن الأشكال الأكثر شدة من المرض يمكن أن تسبب ألماً مزمناً، ومضاعفات صحية خطيرة، وتؤثر بشكل كبير على جودة حياة المصاب وعائلته.
في شبكة ريهابتورك للرعاية الصحية، ندرك التحديات الكبيرة التي يواجهها مرضى انحلال الجلد الفقاعي وعائلاتهم. ولهذا، نسلط الضوء في هذا المقال الشامل على هذا المرض، مستعرضين أسبابه، وأنواعه المختلفة، وأحدث طرق التشخيص والعلاج المتاحة، مع التركيز على الخبرات المتقدمة في مستشفيات تركيا وقدرتها على تقديم رعاية متكاملة وشاملة. هدفنا هو توفير معلومات دقيقة ومحدثة لمساعدة المرضى والعائلات على فهم المرض بشكل أفضل، واستكشاف خيارات العلاج المتاحة، وتقديم الدعم اللازم.
أبرز النقاط
- انحلال الجلد الفقاعي (EB) هو مرض جلدي وراثي نادر يسبب هشاشة فائقة في الجلد، مما يؤدي إلى ظهور بثور وتقرحات مع أقل احتكاك.
- يعرف المصابون به بـ “أطفال الفراشة” نظراً لرقة بشرتهم الشديدة.
- توجد أنواع مختلفة من EB تتراوح شدتها من خفيفة إلى شديدة، وتختلف حسب الجينات المتأثرة وموقع الخلل في بنية الجلد.
- التشخيص المبكر يعتمد على الفحص السريري، الخزعات الجلدية، الفحوصات المناعية، والفحوصات الجينية المتطورة.
- لا يوجد علاج شافٍ حالياً، ولكن العلاجات تركز على إدارة الألم، العناية بالجروح، الدعم الغذائي، والوقاية من المضاعفات.
- تشهد مستشفيات تركيا تقدماً في العلاجات التجريبية مثل العلاج الجيني والعلاج الخلوي، وتقدم رعاية متكاملة عبر فرق متعددة التخصصات.
جدول المحتويات
- مقدمة: رحلة مع “أطفال الفراشة” – فهم انحلال الجلد الفقاعي (Epidermolysis Bullosa)
- ما هو انحلال الجلد الفقاعي (Epidermolysis Bullosa)؟
- الأسباب الجينية لانحلال الجلد الفقاعي
- انتشار المرض
- أنواع انحلال الجلد الفقاعي: من الخفيف إلى الشديد
- 1. انحلال الجلد الفقاعي البسيط (Epidermolysis Bullosa Simplex – EBS)
- 2. انحلال الجلد الفقاعي الوصالي (Junctional Epidermolysis Bullosa – JEB)
- 3. انحلال الجلد الفقاعي الحشوي (Dystrophic Epidermolysis Bullosa – DEB)
- 4. متلازمة كليبر-ويرنر (Kindler Syndrome)
- التشخيص المبكر والحديث لانحلال الجلد الفقاعي
- 1. الفحص السريري وتقييم التاريخ المرضي
- 2. الخزعة الجلدية (Skin Biopsy)
- 3. الفحص المناعي الكيميائي (Immunohistochemistry – IHC)
- 4. الفحص المجهري الإلكتروني (Electron Microscopy)
- 5. التحاليل الجينية (Genetic Testing)
- علاج انحلال الجلد الفقاعي: رعاية متكاملة في مستشفيات تركيا
- 1. العناية بالجروح والوقاية من العدوى
- 2. إدارة الألم
- 3. الدعم الغذائي
- 4. العلاجات الجينية والعلاج الخلوي (واعدة وجديدة)
- 5. الجراحة والعلاج الترميمي
- 6. العلاج الفيزيائي والوظيفي
- الحياة مع انحلال الجلد الفقاعي: نصائح للمرضى والعائلات
- 1. الوقاية خير من العلاج
- 2. العناية اليومية بالبشرة
- 3. الدعم النفسي والاجتماعي
- 4. التثقيف الصحي المستمر
- مستشفيات تركيا: شريككم في رحلة العلاج
- الخلاصة: أمل في الأفق
- الأسئلة الشائعة (FAQ)
ما هو انحلال الجلد الفقاعي (Epidermolysis Bullosa)؟
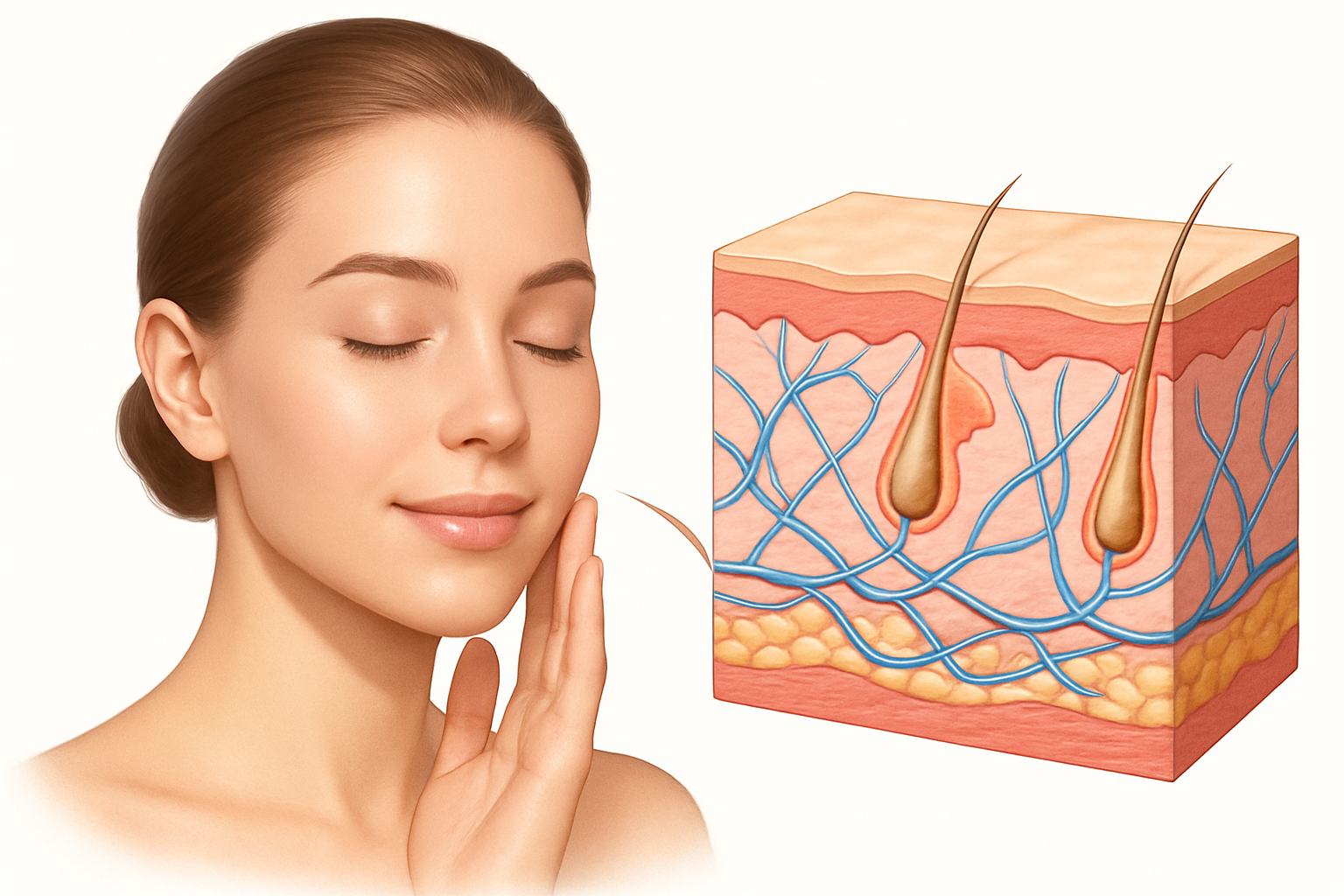
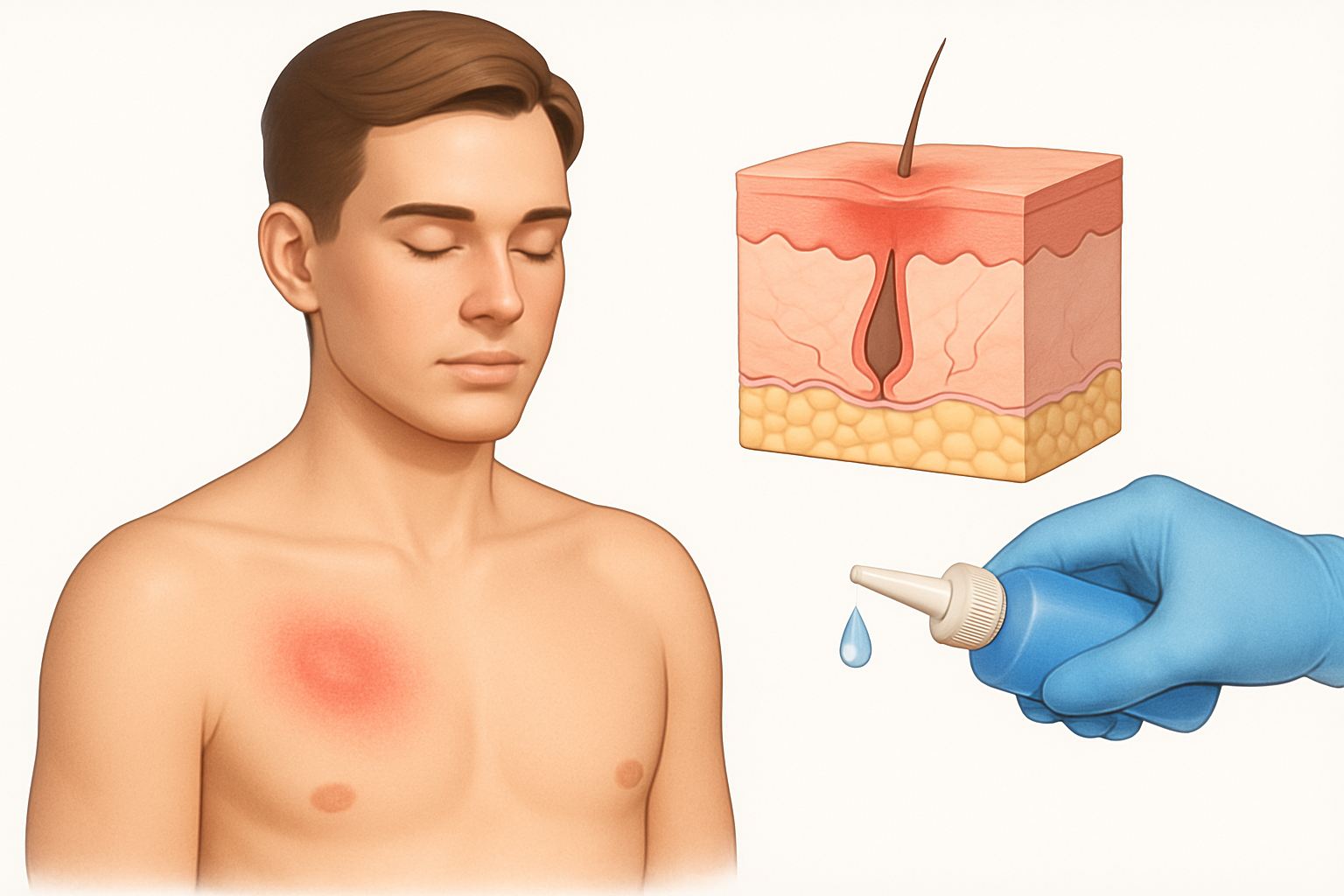
انحلال الجلد الفقاعي هو مجموعة من الأمراض الوراثية الجلدية التي تتميز بوجود خلل جيني يؤثر على البروتينات المسؤولة عن ربط طبقات الجلد ببعضها البعض. هذه البروتينات، مثل الكولاجين واللامينين والكيراتين، تعمل كـ”الغراء” الذي يحافظ على تماسك نسيج الجلد. عندما تكون هذه البروتينات معيبة أو ناقصة بسبب الطفرات الجينية، يصبح الجلد هشاً وغير قادر على تحمل الضغط أو الاحتكاك، مما يؤدي إلى انفصال طبقات الجلد بسهولة وتشكل البثور.
تظهر البثور في انحلال الجلد الفقاعي عادةً في مناطق الجلد المعرضة للاحتكاك أو الضغط، مثل المرفقين، الركبتين، اليدين، والقدمين. يمكن أن تظهر أيضاً في الأغشية المخاطية، مثل داخل الفم، العينين، المريء، والمعدة، مما يسبب صعوبات في الأكل والتنفس.
الأسباب الجينية لانحلال الجلد الفقاعي
يكمن السبب الأساسي لانحلال الجلد الفقاعي في وجود طفرات جينية موروثة. هذه الطفرات تنتقل غالباً عبر الأجيال، إما من أحد الوالدين الحاملين لجين معيب (نمط الوراثة المتنحي) أو من كلا الوالدين (نمط الوراثة السائد). في حالات نادرة، يمكن أن تحدث طفرة جديدة تلقائياً في الجين دون أن يكون أي من الوالدين حاملاً للطفرة.
تم تحديد أكثر من 30 جيناً مرتبطاً بانحلال الجلد الفقاعي، وكل طفرة في جين معين تؤدي إلى نوع محدد من المرض، وتؤثر على شدته وموقعه. فهم هذه الآليات الجينية المعقدة هو المفتاح لتطوير علاجات مستهدفة.
انتشار المرض
يعتبر انحلال الجلد الفقاعي مرضاً نادراً، حيث يُقدر حدوث حالة واحدة لكل 30,000 إلى 50,000 ولادة حية في الولايات المتحدة وأوروبا. ومع ذلك، قد يختلف هذا الانتشار بين المجموعات السكانية المختلفة.
أنواع انحلال الجلد الفقاعي: من الخفيف إلى الشديد
ينقسم انحلال الجلد الفقاعي إلى عدة أنواع رئيسية، تختلف في سببها الجيني، وموقع الخلل في بنية الجلد، وشدة الأعراض. يمكن تصنيفها بشكل عام بناءً على مستوى ظهور البثور:
1. انحلال الجلد الفقاعي البسيط (Epidermolysis Bullosa Simplex – EBS)
يُعد هذا النوع هو الأكثر شيوعاً، ويمثل حوالي 70% من جميع حالات انحلال الجلد الفقاعي. في هذا النوع، يحدث الخلل في الطبقة الخارجية من الجلد (البشرة). غالباً ما تكون البثور محدودة وتظهر في مناطق الاحتكاك، وتلتئم عادةً دون ندوب كبيرة، على الرغم من أن بعض الأشكال قد تكون أكثر شدة.
- الأسباب الجينية: ترتبط طفرات في جينات KRT5 و KRT14 التي تنتج بروتينات الكيراتين.
- الأعراض: بثور صغيرة، حكة، تقرحات، قد تترافق مع ضعف في نمو الأظافر.
- التشخيص والعلاج: غالباً ما يتم التشخيص سريرياً، والعلاج يركز على العناية بالجروح والوقاية من الإصابات.
2. انحلال الجلد الفقاعي الوصالي (Junctional Epidermolysis Bullosa – JEB)
يُعتبر هذا النوع من أشد أشكال انحلال الجلد الفقاعي، ويمثل حوالي 15% من الحالات. يحدث الخلل في الطبقة التي تربط البشرة بالأدمة (الطبقة الوسطى من الجلد). تكون البثور شديدة، وتظهر غالباً عند الولادة أو بعدها بفترة قصيرة، ويمكن أن تؤثر على الأغشية المخاطية الداخلية.
- الأسباب الجينية: ترتبط طفرات في جينات مسؤولة عن إنتاج بروتينات اللاصقة مثل اللامينين (LAMA3, LAMB3, LAMC2) والكولاجين الرابع (COL17A1).
- الأعراض: بثور كبيرة ورخوة، تقرحات عميقة، تساقط الشعر، مشاكل في الأسنان، صعوبات في البلع، وتأخر في النمو.
- التشخيص والعلاج: يتطلب تشخيصاً دقيقاً وبيوبسيا جلدية. العلاج يركز على العناية المكثفة بالجروح، والتغذية، وإدارة المضاعفات.
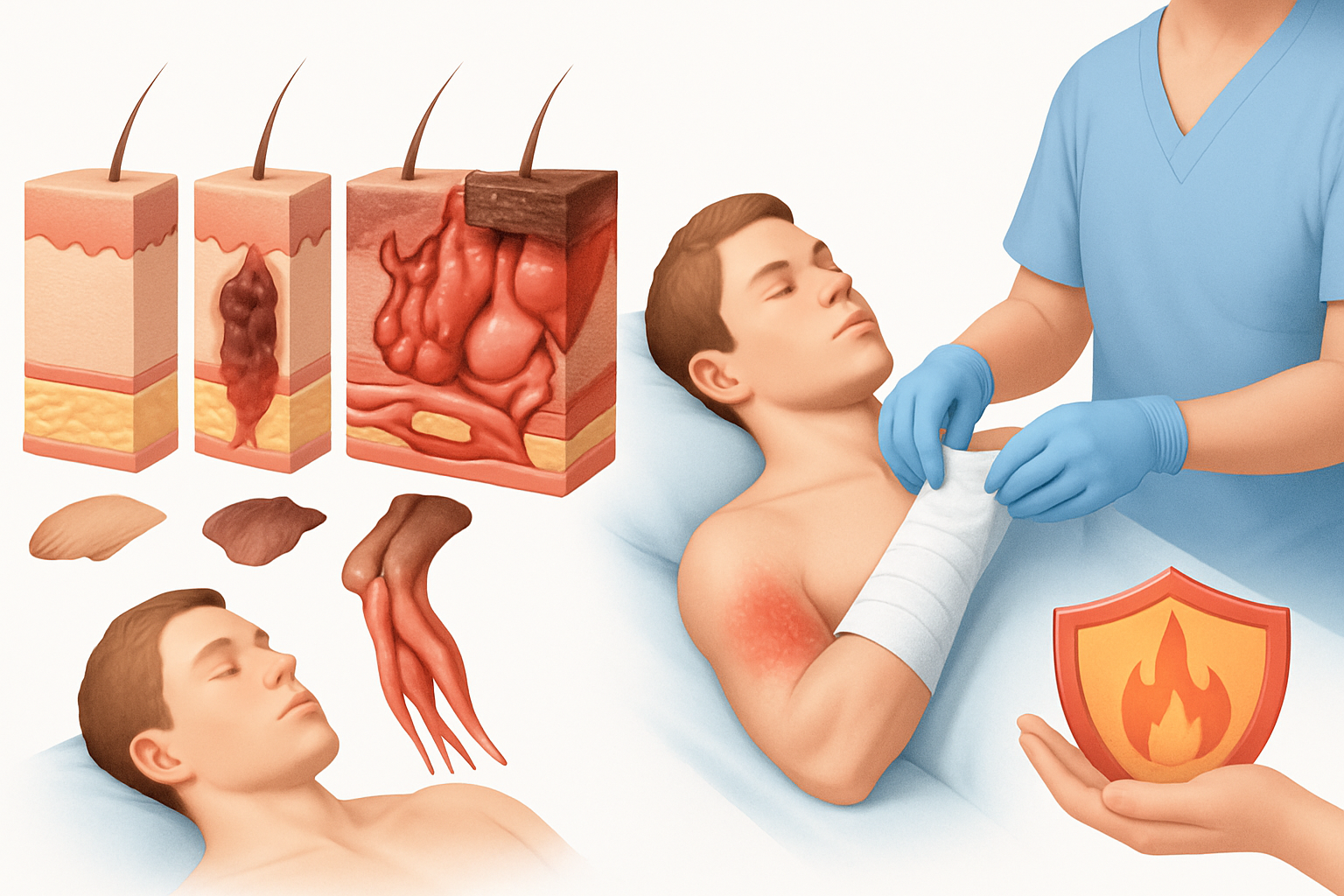
3. انحلال الجلد الفقاعي الحشوي (Dystrophic Epidermolysis Bullosa – DEB)
يمثل هذا النوع حوالي 15% من الحالات، وتحدث فيه المشاكل في الأدمة، وتحديداً في بروتينات الكولاجين من النوع السابع (COL7A1) الضرورية لتكوين ألياف الربط التي تثبت البشرة بالأدمة. هذا النوع يمكن أن يتراوح في شدته من خفيف إلى شديد.
- الأسباب الجينية: طفرات في جين COL7A1.
- الأعراض:
- DEB السائد (S-DEB): بثور تلتئم مع ندوب خفيفة، قد تحدث تشوهات في الأظافر، وتقرحات في الفم.
- DEB المتنحي (R-DEB): شديد جداً، يؤدي إلى بثور عميقة، ندوب واسعة، انكماش الأصابع (Pseudodactyly)، مشاكل في المريء، وظهور أورام جلدية (Squamous Cell Carcinoma) في مرحلة مبكرة.
- التشخيص والعلاج: يتطلب تحليلات جينية وبيوبسيا. العلاج يركز على العناية بالجروح، منع التشوهات، إدارة الألم، ومراقبة تطور الأورام.
4. متلازمة كليبر-ويرنر (Kindler Syndrome)
نوع نادر جداً، يتميز بالتهاب الجلد الفقاعي، بالإضافة إلى مشاكل جلدية أخرى مثل سماكة الجلد، تصبغات، وحساسية للضوء.
التشخيص المبكر والحديث لانحلال الجلد الفقاعي
التشخيص الدقيق والسريع لانحلال الجلد الفقاعي أمر حيوي لبدء العلاج المناسب وتجنب المضاعفات. في مستشفيات تركيا، تتوفر أحدث التقنيات لتقديم تشخيص شامل:
1. الفحص السريري وتقييم التاريخ المرضي
يبدأ التشخيص بفحص الجلد والأغشية المخاطية لتقييم وجود البثور، نمط ظهورها، وموقعها. كما يتم جمع تاريخ طبي مفصل للمريض وعائلته لفهم الأنماط الوراثية المحتملة.
2. الخزعة الجلدية (Skin Biopsy)
تُعد الخزعة الجلدية أداة تشخيصية أساسية. يتم أخذ عينة صغيرة من الجلد من منطقة البثرة أو الجلد المحيط بها. ثم يتم تحليلها تحت المجهر لتحديد مستوى ظهور البثرة (في البشرة، أو في الطبقة الوصلية، أو في الأدمة).
3. الفحص المناعي الكيميائي (Immunohistochemistry – IHC)
يستخدم هذا الفحص أجساماً مضادة محددة للكشف عن وجود البروتينات المكونة للجلد في مواقعها الطبيعية. يساعد في تحديد أي نقص أو غياب لهذه البروتينات، مما يدعم تشخيص نوع معين من انحلال الجلد الفقاعي.
4. الفحص المجهري الإلكتروني (Electron Microscopy)
يوفر رؤية تفصيلية للبنية الدقيقة للجلد، ويمكن استخدامه لتحديد مستوى انفصال الطبقات بدقة عالية.
5. التحاليل الجينية (Genetic Testing)
مع التقدم العلمي، أصبحت التحاليل الجينية هي المعيار الذهبي لتشخيص انحلال الجلد الفقاعي. من خلال تحليل عينة دم أو لعاب، يمكن تحديد الطفرات الجينية المحددة المسؤولة عن المرض. هذا لا يساعد فقط في تأكيد التشخيص، بل يمكنه أيضاً تحديد النوع الفرعي للمرض، والتنبؤ بمساره، وتقديم استشارة وراثية للعائلة.
* دراسة حديثة: في عام 2023، تم نشر دراسات تؤكد فعالية لوحات التسلسل الجيني واسعة النطاق (Next-Generation Sequencing – NGS) في تشخيص الحالات المعقدة أو غير النمطية لانحلال الجلد الفقاعي، مما يسمح بتحديد طفرات نادرة لم تكن معروفة سابقاً. (راجع: National Library of Medicine – PubMed للبحث عن أحدث الدراسات).
علاج انحلال الجلد الفقاعي: رعاية متكاملة في مستشفيات تركيا
لا يوجد حالياً علاج شافٍ لجميع أشكال انحلال الجلد الفقاعي، ولكن العلاجات المتاحة تركز على إدارة الأعراض، والوقاية من المضاعفات، وتحسين جودة حياة المرضى. تتميز مستشفيات تركيا بتوفير برامج علاجية متكاملة تضم فرقاً متعددة التخصصات وخبرات عالمية:
1. العناية بالجروح والوقاية من العدوى
هذا هو حجر الزاوية في علاج انحلال الجلد الفقاعي.
- مستلزمات العناية المتقدمة: تستخدم مستشفياتنا أحدث الضمادات المتقدمة وغير اللاصقة التي تقلل الألم عند تغييرها، وتعزز التئام الجروح، وتمنع العدوى. تشمل هذه الضمادات الهيدروكولويد، الهيدروجيل، والضمادات الرغوية.
- تقنيات التعقيم: يتم اتباع بروتوكولات صارمة للتعقيم لمنع العدوى التي قد تكون مهددة للحياة.
- العناية بالمخاطية: العلاج يتضمن أيضاً العناية بتقرحات الفم والعيون والمريء، باستخدام مراهم خاصة وغسولات فموية.
2. إدارة الألم
يُعد الألم جزءاً أساسياً من المرض.
- الأدوية المسكنة: توفير مجموعة متكاملة من المسكنات، بدءاً من الباراسيتامول ومضادات الالتهاب غير الستيرويدية، وصولاً إلى المواد الأفيونية حسب الحاجة.
- العلاج النفسي: الدعم النفسي للتعامل مع الألم المزمن والقلق.
3. الدعم الغذائي
يعاني العديد من مرضى انحلال الجلد الفقاعي من صعوبات في التغذية بسبب تقرحات الفم والمريء، مما يؤدي إلى تأخر النمو وسوء التغذية.
- التغذية الأنبوبية: في الحالات الشديدة، يتم اللجوء إلى التغذية الأنبوبية عبر الأنف أو المعدة لضمان حصول المريض على السعرات الحرارية والعناصر الغذائية اللازمة.
- استشارة أخصائي التغذية: يقدم أخصائيو التغذية لدينا خططاً غذائية مخصصة لزيادة السعرات الحرارية وتوفير الفيتامينات والمعادن الضرورية.
4. العلاجات الجينية والعلاج الخلوي (واعدة وجديدة)
يشهد مجال علاج انحلال الجلد الفقاعي تطورات هائلة، خاصة في العلاجات التي تستهدف السبب الجذري للمرض.
- العلاج الجيني: هذا المجال يهدف إلى تصحيح الخلل الجيني الأساسي.
- العلاج بالخلايا الجذعية: تم تحقيق نجاحات واعدة في استخدام خلايا جذعية من متبرعين، أو من المريض نفسه، لإنتاج البروتينات المفقودة. هذا العلاج يهدف إلى تجديد الجلد المصاب.
- دراسة حديثة: في يناير 2024، نُشرت نتائج دراسات سريرية تشير إلى أن العلاج بالخلايا الجذعية، خاصة خلايا الجلد الوسيطة (fibroblasts) أو الخلايا الجذعية المكونة للدم (hematopoietic stem cells)، يمكن أن يحسن بشكل كبير من التئام الجروح ويقلل من تكوين البثور في بعض أنواع EB. (يمكن البحث عن هذه الدراسات عبر ClinicalTrials.gov).
- تحرير الجينات (CRISPR-Cas9): هذه التقنية لا تزال في مراحلها التجريبية، ولكنها تحمل وعداً هائلاً بتصحيح الطفرات الجينية مباشرة في خلايا الجلد.
- العلاج بالخلايا الجذعية: تم تحقيق نجاحات واعدة في استخدام خلايا جذعية من متبرعين، أو من المريض نفسه، لإنتاج البروتينات المفقودة. هذا العلاج يهدف إلى تجديد الجلد المصاب.
- العلاج باستخدام الريبونوكلييك اسيد (RNA therapy): تهدف هذه العلاجات إلى زيادة إنتاج البروتين المفقود عن طريق التأثير على عملية النسخ أو الترجمة في الخلية.
الخبرة التركية في العلاجات المتقدمة: تستثمر مستشفيات ريهابتورك بشكل كبير في مراكز الأبحاث والتكنولوجيا المتقدمة. يمتلك أطباء الجلدية والجينيين لدينا الخبرة اللازمة في تقييم المرضى لهذه العلاجات التجريبية، والمشاركة في التجارب السريرية الدولية، وتقديم أحدث ما توصل إليه العلم لمرضانا.
5. الجراحة والعلاج الترميمي
في بعض الحالات، قد تكون هناك حاجة للتدخل الجراحي.
- فصل الأصابع: لمنع أو معالجة التصاق الأصابع (Pseudodactyly) الناتج عن التندب المستمر.
- توسيع المريء: للمرضى الذين يعانون من تضيق المريء بسبب التندب.
- إدارة الأورام: في حالات DEB المتنحي، يتطلب الأمر مراقبة دقيقة وإزالة الأورام الخبيثة في الجلد.
6. العلاج الفيزيائي والوظيفي
يساعد العلاج الطبيعي والوظيفي المرضى على الحفاظ على الحركة، وتطوير استراتيجيات للتعامل مع الأنشطة اليومية، ومنع التيبس وتشوهات المفاصل.
الحياة مع انحلال الجلد الفقاعي: نصائح للمرضى والعائلات
أن تكون جزءاً من عائلة مصابة بانحلال الجلد الفقاعي يتطلب قوة وصبرًا والتزاماً. إليك بعض النصائح العملية:
1. الوقاية خير من العلاج
- تجنب الاحتكاك: استخدموا ملابس فضفاضة وناعمة، وتجنبوا الملابس الضيقة أو التي تحتوي على خيوط خشنة.
- حماية الجلد: استخدام بطانيات ناعمة، وتجنب استخدام الوسائد أو الألعاب الخشنة.
- مراقبة البيئة: التأكد من أن البيئة المحيطة آمنة للطفل، وخالية من الأسطح الحادة أو الخشنة.
- الاستحمام اللطيف: استخدام ماء فاتر وصابون لطيف غير معطر.
2. العناية اليومية بالبشرة
- تغيير الضمادات بانتظام: اتبعوا تعليمات الطبيب أو الممرضة بدقة حول كيفية تغيير الضمادات.
- ترطيب الجلد: استخدام مرطبات لطيفة وغير معطرة للحفاظ على ليونة الجلد قدر الإمكان.
- مراقبة أي علامات للعدوى: احمرار، تورم، زيادة في الألم، أو خروج صديد.
3. الدعم النفسي والاجتماعي
- التواصل المفتوح: تحدثوا بصراحة عن مشاعركم ومخاوفكم.
- الانضمام إلى مجموعات الدعم: التواصل مع عائلات أخرى تواجه تحديات مماثلة يمكن أن يكون مفيداً جداً.
- طلب المساعدة المتخصصة: لا تترددوا في استشارة أخصائي نفسي أو اجتماعي.
4. التثقيف الصحي المستمر
- البقاء على اطلاع: تابعوا أحدث الأبحاث والعلاجات المتاحة.
- التعاون مع الفريق الطبي: بناء علاقة قوية مع فريق الرعاية الصحية الخاص بكم.
مستشفيات تركيا: شريككم في رحلة العلاج
تتميز شبكة ريهابتورك للرعاية الصحية بتقديم نموذج رعاية صحية يجمع بين أحدث التقنيات الطبية، والخبرات الطبية المرموقة، والرعاية الإنسانية المتميزة. في مستشفياتنا، نقدم:
- فرق متعددة التخصصات: تضم أطباء جلدية، أخصائيين في الأمراض الوراثية، جراحين، أخصائيي تغذية، أخصائيي علاج طبيعي، ومرشدين وراثيين، يعملون معاً لوضع خطة علاج شخصية.
- أحدث التقنيات التشخيصية: بما في ذلك التسلسل الجيني عالي الكفاءة، والمجهر الإلكتروني، والفحص المناعي لضمان أدق التشخيص.
- مختبرات بحثية متقدمة: تسهم في تطوير علاجات جديدة والوصول إلى التجارب السريرية الرائدة.
- مراكز متخصصة لعلاج الأمراض الجلدية النادرة: بما في ذلك انحلال الجلد الفقاعي، مع التركيز على الأساليب الحديثة مثل العلاج الخلوي والجيني.
- بيئة داعمة للمرضى وعائلاتهم: مع توفير خدمات الترجمة، والإقامة، والدعم النفسي لضمان تجربة علاج مريحة وسلسة.
الخلاصة: أمل في الأفق
انحلال الجلد الفقاعي مرض معقد ولكنه ليس مستعصياً على الفهم أو الإدارة. مع التقدم العلمي المستمر، تتسع خيارات العلاج، وتزداد آمال المرضى في حياة أفضل.
إذا كنتم تبحثون عن تشخيص دقيق، أو علاج متقدم، أو دعم متخصص لمريض بانحلال الجلد الفقاعي، فإن مستشفياتنا في تركيا على أتم الاستعداد لتقديم يد العون.
هل ترغب في معرفة المزيد عن خيارات العلاج المتاحة لانحلال الجلد الفقاعي، أو حجز استشارة مع أخصائيينا؟ تواصلوا معنا اليوم عبر موقعنا الإلكتروني أو اتصلوا بمركز خدمة المرضى لدينا. نحن هنا لمساعدتكم في كل خطوة على الطريق.
الأسئلة الشائعة (FAQ)
-
ما هو انحلال الجلد الفقاعي (EB)؟
انحلال الجلد الفقاعي (EB) هو مجموعة من الأمراض الجلدية الوراثية النادرة التي تجعل الجلد رقيقاً وهشاً للغاية، بحيث يتكون البثور والتقرحات بسهولة مع أقل احتكاك أو ضغط.
-
ما هي الأسباب الرئيسية للإصابة بانحلال الجلد الفقاعي؟
السبب الرئيسي هو وجود طفرات في جينات معينة تنتقل وراثياً، تؤثر هذه الطفرات على البروتينات المسؤولة عن تماسك طبقات الجلد.
-
هل هناك علاج شافٍ لانحلال الجلد الفقاعي؟
حتى الآن، لا يوجد علاج شافٍ لجميع أنواع انحلال الجلد الفقاعي. لكن العلاجات المتاحة تركز على إدارة الأعراض، تقليل الألم، منع العدوى، وتسريع التئام الجروح، وتحسين جودة حياة المريض. هناك أبحاث مستمرة وتطورات واعدة في العلاجات الجينية والعلاج الخلوي.
-
ما هي أحدث العلاجات المتاحة لانحلال الجلد الفقاعي؟
تشمل أحدث العلاجات المتقدمة العناية المتقدمة بالجروح، إدارة الألم، الدعم الغذائي، وفي بعض الحالات، العلاج الجيني والعلاج بالخلايا الجذعية التي تهدف إلى معالجة السبب الجذري للمرض. مستشفيات تركيا تقدم هذه العلاجات المتطورة.
-
ما هي فوائد العلاج في مستشفيات تركيا؟
تقدم مستشفيات تركيا فرقاً طبية متعددة التخصصات، أحدث التقنيات التشخيصية والعلاجية، خبرات عالمية في الأمراض الجلدية النادرة، وبيئة داعمة للمرضى وعائلاتهم، بالإضافة إلى تكاليف علاجية تنافسية.
-
كيف يتم تشخيص انحلال الجلد الفقاعي؟
يتم التشخيص من خلال الفحص السريري، التاريخ المرضي، الخزعات الجلدية، والفحوصات المناعية، والأهم هو التحاليل الجينية التي تحدد الطفرة المسببة للمرض بدقة.
-
هل العلاجات الجينية متاحة حالياً بشكل روتيني؟
العلاجات الجينية والعلاج الخلوي لا تزال في مراحل متقدمة من البحث والتجارب السريرية. بينما يتم تقديم بعض هذه العلاجات التجريبية في مراكز طبية متخصصة، إلا أنها ليست متاحة كعلاج روتيني لجميع المرضى حالياً.
-
ما هي أهم التحديات التي يواجهها مرضى انحلال الجلد الفقاعي؟
التحديات الرئيسية تشمل الألم المزمن، صعوبات الأكل والبلع، تأخر النمو، خطر العدوى، تشوهات الجلد والأطراف، بالإضافة إلى التأثير النفسي والاجتماعي الكبير على المرضى وعائلاتهم.