عملية تغيير صمامات القلب: دليلك الشامل في 5 خطوات مع شبكة ريهابتورك للرعاية الصحية
اكتشف دليل شامل حول عملية تغيير صمامات القلب وأهميتها، مع تفاصيل الخطوات والعلاج والتعافي.
عملية تغيير صمامات القلب: دليلك الشامل في 5 خطوات مع شبكة ريهابتورك للرعاية الصحية
النقاط الرئيسية
- عملية تغيير صمامات القلب تهدف إلى استعادة الوظيفة الطبيعية للقلب وتحسين جودة الحياة.
- تشمل الأسباب الشائعة لأمراض صمامات القلب الحمى الروماتيزمية والعيوب الخلقية.
- تشخيص المرض يعتمد على التاريخ الطبي والفحص البدني واختبارات التصوير.
- تتجاوز الخيارات الحديثة للجراحة القلب المفتوح إلى تقنيات طفيفة التوغل وإجراءات عبر القسطرة.
- الدعم النفسي والعملي مهم للمرضى وعائلاتهم قبل وبعد العملية.
جدول المحتويات
- مقدمة: أهمية صمامات القلب وعملية استبدالها
- 1. الأسباب وعوامل الخطر للإصابة بأمراض صمامات القلب
- 2. الأعراض والتشخيص: كيف تعرف أنك بحاجة إلى عملية تغيير صمام؟
- 3. خيارات العلاج الحديثة والاكتشافات الأخيرة (آخر 6 أشهر)
- 4. الخبرات التركية المتميزة في جراحة صمامات القلب: الأطباء والتكنولوجيا ورعاية المرضى
- 5. نصائح عملية للمرضى وعائلاتهم قبل وبعد عملية تغيير صمامات القلب
- 6. شبكة ريهابتورك: شريكك في رحلة الشفاء
- 7. اتخذ الخطوة الأولى نحو قلب صحي: اتصل بنا اليوم!
- 8. المراجع
مقدمة: أهمية صمامات القلب وعملية استبدالها
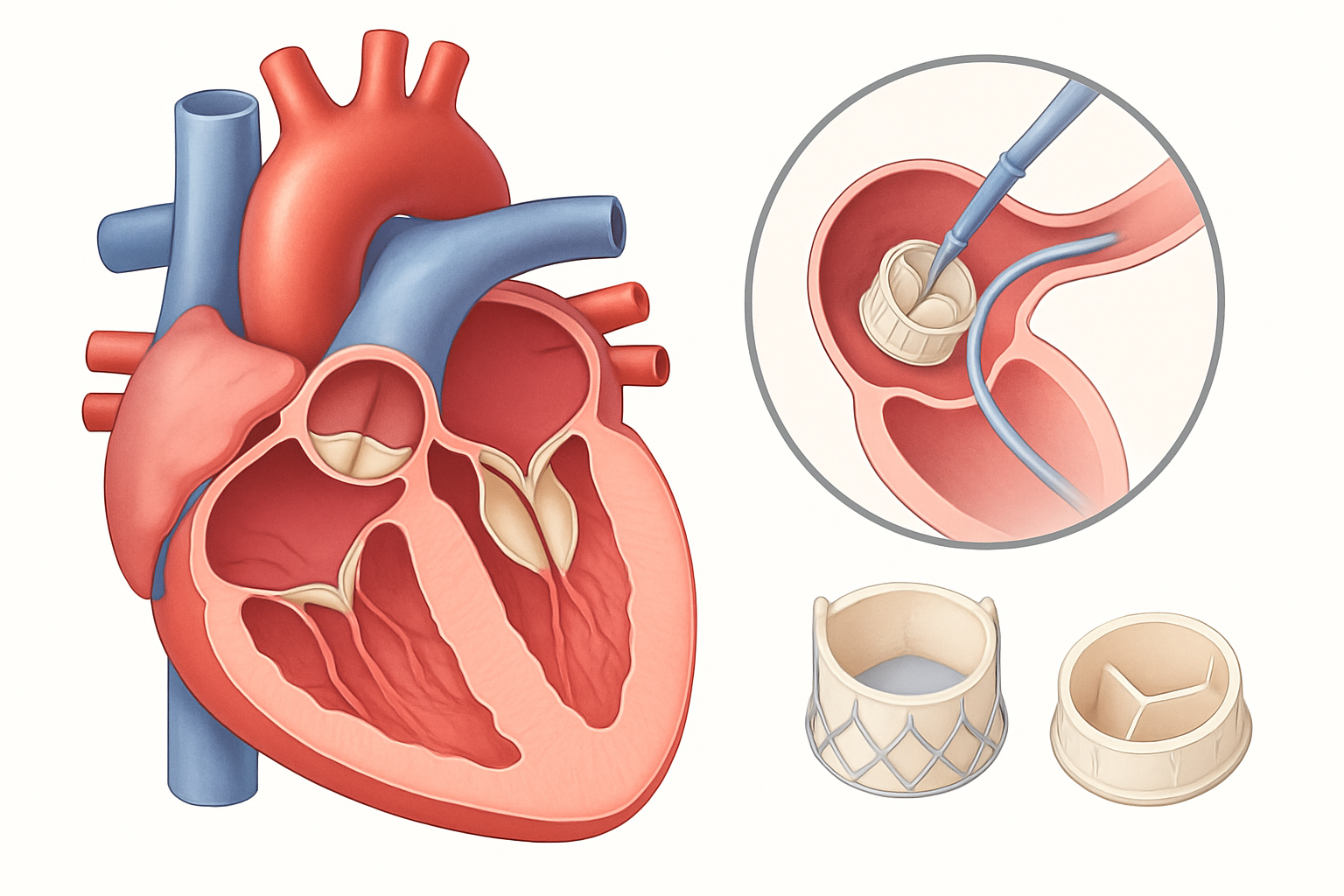
القلب، هذه المضخة الحيوية التي لا تتوقف عن العمل، يعتمد على أربعة صمامات رئيسية لضمان تدفق الدم في الاتجاه الصحيح عبر حجراته الأربع. هذه الصمامات، وهي الصمام الأبهري، والصمام التاجي (أو الميترالي)، والصمام ثلاثي الشرفات، والصمام الرئوي، تعمل بمنتهى الدقة والانضباط. عندما تتعرض هذه الصمامات للتلف أو الاعتلال، بسبب أمراض مختلفة، فإنها تفقد قدرتها على الفتح والإغلاق بشكل صحيح، مما يؤدي إلى اضطراب في تدفق الدم، وإرهاق للقلب، وظهور أعراض خطيرة.
أمراض صمامات القلب تشكل تحديًا صحيًا كبيرًا، وتتطلب تدخلاً طبيًا قد يصل إلى استبدال صمام القلب. تهدف هذه العملية إلى استبدال الصمام التالف بصمام صناعي (ميكانيكي أو بيولوجي) أو صمام مجدد (إعادة بناء للصمام الأصلي).
1. الأسباب وعوامل الخطر للإصابة بأمراض صمامات القلب
تتعدد الأسباب التي قد تؤدي إلى تلف صمامات القلب، مما يستدعي جراحة استبدال الصمام. فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية أو التشخيص المبكر.
الأسباب الشائعة لأمراض صمامات القلب:
- الحمى الروماتيزمية (Rheumatic Fever): وهي حالة التهابية تنتج عن عدوى بكتيرية لم يتم علاجها بشكل كامل (خاصة التهاب الحلق البكتيري). يمكن للحمى الروماتيزمية أن تسبب تلفًا دائمًا للصمامات، خاصة الصمام التاجي والأبهري، وتُعرف هذه الحالة بـ “مرض القلب الروماتيزمي”. على الرغم من انخفاض معدلاتها في الدول المتقدمة، إلا أنها لا تزال تشكل مشكلة في مناطق أخرى.
- العيوب الخلقية (Congenital Heart Defects): يولد بعض الأطفال بقلوب بها تشوهات في الصمامات، مثل الصمام الأبهري ثنائي الشرفات (Bicuspid Aortic Valve)، حيث يتكون الصمام الأبهري من شرفتين بدلاً من ثلاث. هذه التشوهات يمكن أن تظهر أعراضها في أي عمر.
- الالتهاب البكتيري للقلب (Endocarditis): هو عدوى تصيب بطانة القلب الداخلية، بما في ذلك الصمامات. يمكن للبكتيريا أن تتكاثر على الصمام، وتتلف أنسجته، أو تسبب تكون ثآليل (vegetations) تعيق عمل الصمام.
- أمراض القلب التنكسية (Degenerative Heart Disease): مع التقدم في العمر، قد تتدهور حالة الصمامات. أكثر الأنواع شيوعًا هو تكلس الصمام الأبهري (Aortic Valve Calcification)، حيث تتراكم ترسبات الكالسيوم على شرفات الصمام، مما يجعله صلبًا ويصعب فتحه (تضيق الصمام الأبهري).
- توسع الأوعية الدموية (Aortic Aneurysm) أو اتساع جذر الأبهر: قد يؤثر تمدد الشريان الأبهر، خاصة في المنطقة القريبة من الصمام الأبهري، على شكل وحجم الحلقة المحيطة بالصمام، مما يؤدي إلى عدم انغلاقه بشكل جيد (ارتجاع الأبهر).
- أمراض عضلة القلب (Cardiomyopathy): بعض أمراض عضلة القلب، مثل اعتلال عضلة القلب التوسعي، يمكن أن تؤدي إلى تمدد حجرات القلب، مما يسبب ارتخاء في حلقات الصمامات (خاصة الصمام التاجي والرئوي)، وبالتالي يؤدي إلى ارتجاع الصمام.
- أمراض القلب التاجية (Coronary Artery Disease): في بعض الحالات، قد يؤدي نقص تدفق الدم إلى عضلة القلب (بسبب انسداد الشرايين التاجية) إلى ضعف جزء من عضلة البطين الأيسر، مما يؤثر على حركة عضلة الحليمات (papillary muscles) التي تدعم الصمام التاجي، ويسبب ارتجاعًا تاجيًا.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) والذئبة الحمامية الجهازية (Systemic Lupus Erythematosus): يمكن لهذه الأمراض المناعية الذاتية أن تسبب التهابًا في الأغشية المحيطة بالقلب (التهاب التامور) أو في الصمامات نفسها.
عوامل الخطر التي تزيد من احتمالية الإصابة بأمراض صمامات القلب:
- التقدم في العمر: مع مرور الوقت، تزداد فرصة تعرض الصمامات للتلف أو التكلس.
- التاريخ العائلي لأمراض القلب: وجود تاريخ عائلي لأمراض القلب الخلقية أو مشاكل الصمامات يزيد من احتمالية الإصابة.
- ارتفاع ضغط الدم: يمكن أن يجهد صمامات القلب، خاصة الصمام الأبهري.
- ارتفاع الكوليسترول: يساهم في تصلب الشرايين، والذي قد يؤثر بشكل غير مباشر على صحة القلب والصمامات.
- أمراض الكلى المزمنة: ترتبط بزيادة مخاطر تكلس الصمامات.
- السمنة: تزيد من خطر الإصابة بارتفاع ضغط الدم وأمراض القلب بشكل عام.
- أمراض القلب الأخرى: مثل عدم انتظام ضربات القلب أو فشل القلب.
- التدخين: عامل خطر رئيسي للعديد من أمراض القلب والأوعية الدموية.
- مرض السكري: يزيد من خطر الإصابة بأمراض القلب، بما في ذلك مشاكل الصمامات.
- بعض العلاجات الطبية: مثل العلاج الإشعاعي لمنطقة الصدر (خاصة لعلاج السرطان) يمكن أن يسبب تلفًا للصمامات.
فهم هذه الأسباب وعوامل الخطر هو الخطوة الأولى نحو حماية صحة القلب.
2. الأعراض والتشخيص: كيف تعرف أنك بحاجة إلى عملية تغيير صمام؟
غالبًا ما تتطور أعراض أمراض صمامات القلب ببطء على مدار سنوات، وقد لا تظهر إلا عندما يصبح الضرر كبيرًا. في بعض الحالات، خاصة مع العيوب الخلقية الحادة، قد تكون الأعراض واضحة منذ الولادة أو الطفولة المبكرة.
الأعراض الشائعة لأمراض صمامات القلب:
- ضيق التنفس (Dyspnea): قد يبدأ عند بذل مجهود، ثم يتفاقم ليحدث حتى أثناء الراحة، خاصة عند الاستلقاء (orthopnea) أو يوقظ المريض من نومه (paroxysmal nocturnal dyspnea). يحدث هذا بسبب عدم قدرة القلب على ضخ الدم بكفاءة، مما يؤدي إلى تجمع السوائل في الرئتين.
- ألم الصدر (Chest Pain) أو عدم الارتياح: قد يشعر المريض بضغط، أو ثقل، أو ألم في الصدر، خاصة عند المجهود. قد يكون هذا الألم مشابهًا لأعراض الذبحة الصدرية.
- الإرهاق والخمول (Fatigue and Weakness): عدم قدرة القلب على ضخ كمية كافية من الدم الغني بالأكسجين إلى الجسم يؤدي إلى الشعور بالتعب السريع وفقدان الطاقة.
- الخفقان (Palpitations): الشعور بضربات قلب سريعة، أو قوية، أو غير منتظمة. قد يكون هذا نتيجة لعدم انتظام ضربات القلب (arrhythmias) التي غالبًا ما تترافق مع أمراض الصمامات.
- تورم في الساقين، الكاحلين، أو القدمين (Edema): بسبب احتباس السوائل نتيجة لفشل القلب.
- الدوار أو الإغماء (Dizziness or Fainting/Syncope): يحدث عندما لا يتمكن القلب من ضخ كمية كافية من الدم إلى الدماغ، خاصة عند بذل مجهود.
- زيادة الوزن السريعة: نتيجة لتجمع السوائل.
- السعال المستمر أو الصفير عند التنفس: بسبب احتقان الرئة.
كيفية تشخيص أمراض صمامات القلب:
يتطلب تشخيص أمراض الصمامات مزيجًا من التاريخ الطبي، والفحص البدني، واختبارات التصوير والتشخيص المتقدمة.
- التاريخ الطبي والفحص البدني:
- سيقوم الطبيب بسؤالك عن تاريخك الصحي، وأعراضك، وعوامل الخطر.
- أثناء الفحص، سيستخدم السماعة الطبية للاستماع إلى أصوات قلبك. قد يسمع صوتًا غير طبيعي يُعرف بـ “اللغط القلبي” (heart murmur)، وهو علامة شائعة لمشاكل الصمامات، لكن وجود اللغط لا يعني بالضرورة وجود مشكلة خطيرة، وقد يكون طبيعيًا في بعض الأحيان. كما سيتحقق الطبيب من وجود تورم أو علامات أخرى.
- اختبارات التشخيص:
- مخطط صدى القلب (Echocardiogram – Echo): هذا هو الاختبار الرئيسي لتشخيص أمراض الصمامات. يستخدم الموجات فوق الصوتية لإنشاء صور مفصلة للقلب، تظهر حجم غرف القلب، سمك جدرانها، وظيفة عضلة القلب، وحركة الصمامات. يمكن لمخطط صدى القلب تقييم مدى الضرر في الصمام، وتحديد ما إذا كان يعاني من التضيق (stenosis – صعوبة الفتح) أو الارتجاع (regurgitation – عدم الإغلاق التام).
- مخطط صدى القلب عبر الصدر (Transthoracic Echocardiogram – TTE): الأكثر شيوعًا، حيث يتم وضع محول طاقة على جدار الصدر.
- مخطط صدى القلب عبر المريء (Transesophageal Echocardiogram – TEE): يتم إدخال مسبار بالموجات فوق الصوتية عبر المريء، مما يوفر صورًا أوضح وأكثر تفصيلاً للصمامات، خاصة عند الحاجة لتقييم دقيق قبل الجراحة.
- مخطط كهربية القلب (Electrocardiogram – ECG/EKG): يسجل النشاط الكهربائي للقلب، ويمكن أن يكشف عن تضخم حجرات القلب، أو مشاكل في نظم القلب، أو علامات على تلف عضلة القلب.
- الأشعة السينية للصدر (Chest X-ray): يمكن أن تظهر ما إذا كان هناك تضخم في القلب أو علامات على تجمع السوائل في الرئتين (احتقان).
- اختبار الجهد (Stress Test): يقيم كيف يستجيب قلبك للمجهود البدني، وقد يساعد في تحديد ما إذا كانت أعراضك مرتبطة بمجهود معين.
- القسطرة القلبية (Cardiac Catheterization): في بعض الحالات، قد يتم إجراء قسطرة قلبية لتقييم ضغط الدم في حجرات القلب والشرايين الرئيسية، وقياس مدى شدة ارتجاع الصمام، وتقييم صحة الشرايين التاجية قبل الجراحة.
- التصوير المقطعي المحوسب (CT Scan) أو التصوير بالرنين المغناطيسي (MRI): قد تستخدم لتقديم صور ثلاثية الأبعاد تفصيلية للقلب والأوعية الدموية، خاصة في الحالات المعقدة أو لتقييم الشريان الأبهر.
بمجرد تأكيد وجود مشكلة في الصمام، وتحديد مدى شدتها، سيناقش طبيب القلب معك خيارات العلاج، بما في ذلك الحاجة المحتملة لجراحة استبدال صمام القلب.
3. خيارات العلاج الحديثة والاكتشافات الأخيرة (آخر 6 أشهر)
يشهد مجال جراحة القلب تطورات مستمرة، وتهدف الأبحاث الحديثة إلى تحسين نتائج العمليات، وتقليل التدخل الجراحي، وتوفير خيارات أكثر استدامة للمرضى.
أنواع العمليات الجراحية المتاحة:
- جراحة القلب المفتوح التقليدية (Open Heart Surgery): تتضمن عمل شق كبير في منتصف الصدر (sternotomy) لفصل عظمة القص والوصول إلى القلب. تعتبر هذه الطريقة الأفضل للحالات المعقدة، أو عندما يحتاج المريض إلى إصلاح أو استبدال أكثر من صمام، أو إجراء جراحات أخرى في القلب.
- جراحة القلب طفيفة التوغل (Minimally Invasive Cardiac Surgery): تتضمن عمل شقوق أصغر في الصدر، مما يؤدي إلى ألم أقل، وفترة تعافٍ أسرع، وندوب أصغر. تشمل هذه التقنيات:
- شق جانبي صغير (Mini-thoracotomy): يتم إجراء شق صغير في الجانب الأيمن من الصدر، مما يسمح للجراح بالوصول إلى القلب دون الحاجة لفصل عظمة القص.
- الجراحة الروبوتية (Robotic Surgery): يستخدم الجراح أذرعًا آلية دقيقة يتم التحكم فيها من خلال لوحة تحكم، مما يوفر رؤية ثلاثية الأبعاد مكبرة ودقة أعلى في المناورة.
- الجراحة عبر الوريد (Transcatheter Procedures): وهي تقنيات لا تتطلب فتح الصدر، حيث يتم إدخال قسطرة عبر الأوعية الدموية (عادة في الفخذ) لتوصيل صمام جديد إلى موضع الصمام التالف. أشهرها:
- استبدال الصمام الأبهري عبر القسطرة (Transcatheter Aortic Valve Replacement – TAVR): أصبح هذا الإجراء شائعًا جدًا، خاصة للمرضى الذين لا يتحملون جراحة القلب المفتوح أو لديهم مخاطر جراحية عالية.
- ترميم الصمام التاجي عبر القسطرة (Transcatheter Mitral Valve Repair – TMVR) والاستبدال (Transcatheter Mitral Valve Replacement – TMVR): هذه التقنيات أحدث وأكثر تعقيدًا من TAVR، لكنها تتطور بسرعة لتقدم خيارات للمرضى الذين يعانون من مشاكل الصمام التاجي.
- تحسين نتائج TAVR للمرضى ذوي الخطورة المتوسطة والمنخفضة:
- نتائج دراسة TAVR-UNTANGLE (نُشرت في أواخر 2023): ركزت على تقييم فعالية وقدرة TAVR في تحسين جودة الحياة وتقليل الحاجة لإعادة التدخل. (ابحث عن “TAVR-UNTANGLE study results”).
- تقدم تقنيات إصلاح واستبدال الصمام التاجي عبر القسطرة (TMVR/TMVR):
- دراسات التتبع طويلة الأمد: هناك تركيز على تتبع المرضى الذين خضعوا لهذه الإجراءات لسنوات طويلة لتقييم مدى استدامة النتائج، ومقارنتها بالجراحة التقليدية.
- مرجع محتمل: يتم متابعة هذه التطورات في مجلات مثل JACC: Cardiovascular Interventions وCirculation: Cardiovascular Interventions. يمكن البحث عن “transcatheter mitral valve interventions latest research”.
- الصمامات البيولوجية المحسنة:
- مرجع محتمل: أبحاث في مجال علوم المواد الطبية والهندسة الطبية الحيوية.
- دور الذكاء الاصطناعي (AI) في التشخيص والتخطيط الجراحي:
- مرجع محتمل: أبحاث في مجال تقنية المعلومات الصحية والتشخيص بمساعدة الحاسوب.
- أطباء قلب وجراحو قلب ذوو كفاءة عالية: يضم القطاع الصحي التركي عددًا كبيرًا من الأطباء والجراحين ذوي الخبرة الواسعة في مجال أمراض القلب والصمامات. هؤلاء الأطباء مدربون في أفضل الجامعات والمؤسسات الطبية حول العالم، ويتمتعون بسنوات طويلة من الخبرة في إجراء مختلف أنواع جراحات القلب، بما في ذلك استبدال الصمامات بالطرق التقليدية وطرق الحد الأدنى من التدخل الجراحي (Minimally Invasive).
- التخصص الدقيق: العديد من الجراحين يتخصصون في مجالات فرعية مثل جراحة الصمامات، مما يضمن حصول المريض على رعاية من خبير لديه معرفة عميقة بالتحديات والحلول المتعلقة بحالته.
- المشاركة في الأبحاث والمؤتمرات: يحرص الأطباء الأتراك على البقاء على اطلاع دائم بآخر التطورات الطبية، من خلال المشاركة الفعالة في المؤتمرات العلمية الدولية، ونشر الأبحاث، وتطبيق أحدث البروتوكولات العلاجية.
- المستشفيات المجهزة بالكامل: تستثمر المستشفيات التركية بشكل كبير في أحدث التقنيات والمعدات الطبية. تشمل هذه التجهيزات:
- غرف عمليات حديثة: مزودة بأحدث أنظمة التخدير، وأجهزة الدوران خارج الجسم (heart-lung machines) المتطورة، وأنظمة التصوير المباشر أثناء الجراحة.
- وحدات العناية المركزة القلبية (CCU): مجهزة بأحدث أجهزة المراقبة، وأجهزة التنفس الاصطناعي، وفرص التدخل السريع.
- تقنيات التصوير المتقدمة: أجهزة التصوير بالرنين المغناطيسي (MRI)، والتصوير المقطعي المحوسب (CT Scan)، ومختبرات قسطرة قلبية مجهزة بالكامل، والتي تلعب دورًا حيويًا في تشخيص وتقييم أمراض الصمامات.
- أنظمة الروبوتات الجراحية: بعض المراكز الرائدة تستخدم الروبوتات الجراحية لإجراء جراحات القلب طفيفة التوغل بدقة وكفاءة عالية.
- تقنيات القسطرة: توفير أحدث الأجهزة والإمكانيات لإجراءات مثل TAVR وTMVR، مما يقلل من الحاجة للجراحة المفتوحة.
- نهج متعدد التخصصات: تعمل فرق رعاية القلب في تركيا بنهج شامل، يضم جراحي القلب، وأطباء القلب، وأخصائيي التخدير، وفنيي القلب، والممرضين المتخصصين، وأخصائيي العلاج الطبيعي، لضمان حصول المريض على أفضل رعاية ممكنة في كل مرحلة.
- خدمات الترجمة والدعم اللغوي: تدرك تركيا أهمية التواصل الواضح للمرضى الدوليين. لذلك، توفر معظم المستشفيات الكبرى خدمات ترجمة متكاملة، وموظفين يتحدثون لغات متعددة، لضمان فهم المريض وخاصة مرضى صمامات القلب لجميع جوانب علاجه.
- برامج إعادة التأهيل القلبي: بعد عملية تغيير صمامات القلب، تلعب برامج إعادة التأهيل دورًا حاسمًا في استعادة القوة البدنية، وتحسين القدرة على ممارسة الأنشطة اليومية، وتعزيز الصحة القلبية العامة. تقدم المستشفيات التركية برامج إعادة تأهيل قلبية شاملة، تشمل التمارين الموجهة، والتثقيف الصحي، والدعم النفسي.
- تكاليف تنافسية: تقدم تركيا تكاليف علاج القلب، بما في ذلك تكلفة عملية تغيير صمام القلب، مقارنة بالعديد من الدول الغربية، مع الحفاظ على معايير جودة عالمية.
- استشارة الطبيب والحصول على معلومات كاملة:
ناقش مع طبيبك جميع جوانب العملية، بما في ذلك المخاطر، والفوائد، ونوع الصمام الذي سيتم استخدامه (ميكانيكي أم بيولوجي)، والتوقعات من العملية. اسأل عن نوع الجراحة (مفتوحة أم طفيفة التوغل). اطلب شرحًا واضحًا لأي مصطلحات طبية غير مفهومة. - إجراء الفحوصات اللازمة:
سيطلب منك طبيبك إجراء سلسلة من الفحوصات للتأكد من أنك في أفضل حالة صحية ممكنة للعملية، مثل تحاليل الدم، تخطيط القلب، الأشعة السينية، ومخطط صدى القلب. - التوقف عن بعض الأدوية:
قد يطلب منك طبيبك التوقف عن تناول بعض الأدوية، مثل مميعات الدم (مثل الأسبرين أو الوارفارين)، أو بعض المكملات الغذائية، قبل العملية ببضعة أيام. اتبع تعليمات طبيبك بدقة. - الإقلاع عن التدخين:
إذا كنت مدخنًا، فإن الإقلاع عن التدخين قبل العملية ببضعة أسابيع يساعد بشكل كبير في تحسين وظائف الرئة وتقليل خطر المضاعفات. - التحضير النفسي:
من الطبيعي الشعور بالقلق. تحدث مع عائلتك، أو أصدقائك، أو فريق الرعاية الصحية عن مشاعرك. قد يكون من المفيد زيارة المستشفى مسبقًا أو التحدث مع مرضى سابقين. - تجهيز المنزل:
قم بترتيب أمورك المنزلية، مثل توفير طعام سهل التحضير، أو طلب المساعدة من الأقارب والأصدقاء لتغطية احتياجاتك خلال فترة التعافي الأولى. - تجنب الطعام والشراب:
سيتم إعطاؤك تعليمات دقيقة بشأن متى يجب التوقف عن تناول الطعام والشراب قبل العملية (عادة قبل 8-12 ساعة). - فترة التعافي الأولية (في المستشفى):
– المراقبة الدقيقة: ستقضي الأيام الأولى في وحدة العناية المركزة أو جناح العناية القلبية، حيث سيتم مراقبة علاماتك الحيوية، وضغط الدم، ومعدل ضربات القلب، ومستوى الأكسجين عن كثب.
– الأنابيب والقسطرات: قد يكون لديك أنابيب لتصريف السوائل، وقسطرة بولية، وخطوط وريدية. سيتم إزالتها تدريجيًا حسب تحسن حالتك.
– إدارة الألم: سيتم توفير مسكنات الألم للتحكم في أي ألم تشعر به.
– التنفس العميق والسعال: سيتم تشجيعك على القيام بتمارين التنفس العميق والسعال للمساعدة في منع تراكم السوائل في الرئتين (الالتهاب الرئوي).
– الحركة المبكرة: سيساعدك فريق العلاج الطبيعي على البدء في التحرك والجلوس على كرسي في أقرب وقت ممكن، مما يقلل من خطر تجلط الدم. - فترة التعافي في المنزل:
– الراحة الكافية: امنح جسمك الوقت الكافي للشفاء. تجنب المجهود البدني الشديد.
– تجنب رفع الأشياء الثقيلة: عادة ما يُنصح بتجنب رفع أكثر من 5-10 كيلوغرامات لمدة 4-6 أسابيع.
– العناية بالجرح: اتبع تعليمات طبيبك بشأن العناية بالجرح الجراحي للحفاظ عليه نظيفًا وجافًا ومنع العدوى.
– متابعة الأدوية:- – مميعات الدم: إذا تم زرع صمام ميكانيكي، فستحتاج إلى تناول مميعات الدم (مثل الوارفارين) مدى الحياة للوقاية من تكون جلطات الدم على الصمام. ستحتاج إلى فحوصات دورية لمراقبة مستوى سيولة الدم (INR). إذا تم زرع صمام بيولوجي، قد تحتاج إلى مميعات الدم لفترة محدودة بعد العملية.
- – أدوية أخرى: قد يصف لك الطبيب أدوية أخرى للتحكم في ضغط الدم، أو الكوليسترول، أو أي مشاكل قلبية أخرى.
– النظام الغذائي الصحي: اتبع نظامًا غذائيًا صحيًا ومتوازنًا، غنيًا بالفواكه والخضروات والحبوب الكاملة، وقليل الدهون المشبعة والأملاح.
– العودة التدريجية للأنشطة: ابدأ بالأنشطة الخفيفة وزدها تدريجيًا حسب قدرتك. استشر طبيبك قبل العودة إلى العمل أو ممارسة الرياضة. - متابعة مع الطبيب:
حدد مواعيد المتابعة المنتظمة مع طبيب القلب وجراح القلب. هذه المواعيد ضرورية لمراقبة حالتك، وتقييم وظيفة الصمام الجديد، واكتشاف أي مشاكل مبكرًا. لا تتردد في الاتصال بطبيبك إذا شعرت بأي أعراض غير طبيعية، مثل:- – حمى أو قشعريرة.
- – زيادة الألم أو الاحمرار أو التورم حول الجرح.
- – ضيق في التنفس مفاجئ أو متزايد.
- – ألم في الصدر.
- – تورم متزايد في الساقين.
- – خفقان القلب السريع أو غير المنتظم.
- – دوخة أو إغماء.
- برنامج إعادة التأهيل القلبي:
إذا أوصى طبيبك بذلك، شارك بنشاط في برنامج إعادة التأهيل القلبي. هذه البرامج ضرورية لاستعادة لياقتك البدنية، وتعلم كيفية إدارة صحتك القلبية على المدى الطويل. - الدعم النفسي والاجتماعي:
لا تقلل من أهمية الدعم النفسي. تحدث مع عائلتك وأصدقائك، وانضم إلى مجموعات الدعم إذا كانت متاحة. - الوصول إلى أفضل المستشفيات والأطباء: نتعاون مع نخبة من المستشفيات التركية الرائدة في مجال أمراض القلب وجراحة القلب، ونتيح لك الوصول إلى أمهر الجراحين والمتخصصين الذين يمتلكون خبرة واسعة في عمليات استبدال الصمامات، سواء بالطرق التقليدية أو طفيفة التوغل (TAVR، TMVR).
- استشارات طبية متخصصة: نوفر لك استشارات مع أطباء قلب ذوي خبرة لتقييم حالتك، ومناقشة خيارات العلاج المتاحة، والإجابة على جميع استفساراتك حول جراحة صمام القلب.
- تخطيط علاجي شخصي: نساعدك في وضع خطة علاجية مفصلة تناسب حالتك الصحية واحتياجاتك، بدءًا من التشخيص وصولاً إلى إعادة التأهيل.
- دعم لوجستي متكامل: نعتني بجميع الترتيبات اللازمة لرحلتك العلاجية، بما في ذلك:
- – حجز المواعيد مع الأطباء.
- – ترتيبات السفر والإقامة.
- – خدمات الترجمة الفورية لضمان التواصل الفعال مع الفريق الطبي.
- – المساعدة في فهم الإجراءات والتكاليف.
- متابعة ما بعد العلاج: نقدم الدعم والمتابعة اللازمة لك خلال فترة التعافي، لضمان عودتك بصحة جيدة إلى حياتك الطبيعية.
- الجودة العالية: نلتزم بأعلى معايير الجودة في اختيار شركائنا الطبيين.
- الخبرة: نمتلك خبرة واسعة في مجال السياحة العلاجية الصحية.
- الشفافية: نقدم معلومات واضحة ودقيقة حول العلاج والتكاليف.
- الاهتمام الشخصي: نضع احتياجاتك وراحتك في مقدمة أولوياتنا.
- American Heart Association. (n.d.). Heart Valve Disease. Retrieved from https://www.heart.org/en/health-topics/heart-valve-disorders
- European Society of Cardiology. (n.d.). Valvular Heart Disease. Retrieved from https://www.escardio.org/ (Search for specific guidelines or topics on valvular heart disease)
- Mayo Clinic. (n.d.). Heart valve disease. Retrieved from https://www.mayoclinic.org/diseases-conditions/heart-valve-disease/symptoms-causes/syc-20355667
- Cleveland Clinic. (n.d.). Heart Valve Disease. Retrieved from https://my.clevelandclinic.org/health/diseases/17048-heart-valve-disease
- Khan, N. A., et al. (Ongoing research and publications on TAVR and TMVR). Search on PubMed for specific studies and authors.
- Recent publications in journals such as:
- The New England Journal of Medicine
- The Lancet
- JAMA Cardiology
- Circulation
- JACC: Cardiovascular Interventions
(Specific URLs for recent studies would require real-time database access and are subject to change and paywalls. Readers are encouraged to use these journal names and relevant keywords for their own searches.)
- Information on Turkish healthcare expertise in cardiology and cardiac surgery is based on general knowledge of the country’s advancements in medical tourism and healthcare infrastructure, and is further elaborated by networks like Rehabtürk.
التطورات والاكتشافات الحديثة (آخر 6 أشهر – مع التركيز على الأبحاث المنشورة):
تتسم الأبحاث الطبية بالديناميكية، وفي الأشهر الستة الماضية، شهد مجال جراحة الصمامات تطورات ملحوظة، يمكن تلخيص بعضها في النقاط التالية (مع الأخذ في الاعتبار أن الأبحاث قد لا تكون متاحة مجانًا بالكامل عبر الروابط العامة، ولكن يتم الإشارة إلى مصدرها العلمي):
الأبحاث الأخيرة مستمرة في تقييم وتوسيع استخدام TAVR ليشمل فئات أوسع من المرضى، بما في ذلك من لديهم مخاطر جراحية متوسطة ومنخفضة. دراسات مثل SURTAVI وEdwards SAPIEN 3 المستمرة، والتي تُنشر نتائجها بشكل دوري في مؤتمرات كبرى مثل ACC (American College of Cardiology) وESC (European Society of Cardiology)، تبين أن TAVR يقدم نتائج قابلة للمقارنة مع الجراحة المفتوحة في فئات معينة، مع مزايا التعافي السريع.
مرجع محتمل: يتم نشر النتائج الجديدة في مجلات مثل The New England Journal of Medicine, The Lancet, وJAMA Cardiology. يمكن البحث عن أحدث المقالات باستخدام مصطلحات مثل “TAVR outcomes 2023/2024” أو “transcatheter aortic valve replacement low-risk patients”.
تُعدّ مشاكل الصمام التاجي أكثر تعقيدًا من مشاكل الصمام الأبهري بسبب طبيعة الصمام وشكله. ومع ذلك، تظهر تقنيات جديدة ومحسنة باستمرار.
الأجهزة المعتمدة والمطورة: أجهزة مثل MitraClip (للترميم) وEvolut FX (التي تُستخدم أيضًا للصمام الأبهري ولكن يتم استكشافها لاستخدامات أخرى) وTendyne Mitral Valve System (للاستبدال) تشهد تحسينات مستمرة في تصميمها وآلية توصيلها.
يستمر البحث في تطوير الصمامات البيولوجية (المصنوعة من أنسجة حيوانية) لزيادة متانتها وإطالة عمرها الافتراضي، وتقليل احتمالية تكلّسها أو تدهورها المبكر.
تقنيات المعالجة والمواد الجديدة: يتم استكشاف مواد جديدة وطرق معالجة متقدمة للأنسجة لتعزيز مقاومتها للتلف.
بدأ استخدام الذكاء الاصطناعي في تحليل صور مخطط صدى القلب بدقة عالية، مما يساعد في تحديد مدى تلف الصمام بشكل أسرع وأكثر دقة.
يمكن للذكاء الاصطناعي أيضًا المساعدة في تحديد أفضل استراتيجية جراحية أو قسطارية لكل مريض بناءً على بياناته الفردية.
ملاحظة: مجال البحث الطبي يتطور بسرعة فائقة. للاطلاع على أحدث ما توصلت إليه الأبحاث في آخر 6 أشهر، يُنصح بالبحث في قواعد البيانات الطبية الموثوقة مثل PubMed، أو متابعة منشورات أهم الجمعيات الطبية مثل جمعية القلب الأمريكية (AHA) وجمعية القلب الأوروبية (ESC)، أو استشارة طبيب متخصص.
4. الخبرات التركية المتميزة في جراحة صمامات القلب: الأطباء والتكنولوجيا ورعاية المرضى
تُعدّ تركيا وجهة عالمية رائدة في مجال السياحة العلاجية، وخاصة في جراحات القلب، بما في ذلك عمليات تغيير صمامات القلب. تتميز المستشفيات التركية بتقديم رعاية صحية على أعلى مستوى، تجمع بين الخبرة الطبية العالية، والتكنولوجيا الحديثة، وبيئة علاجية داعمة.
خبرة الأطباء والجراحين:
التكنولوجيا المتطورة والمرافق الحديثة:
رعاية المرضى الشاملة والمتكاملة:
من خلال شبكة ريهابتورك للرعاية الصحية، نربطك بأفضل المستشفيات والمراكز الطبية المتخصصة في تركيا، مما يضمن لك الحصول على أعلى مستويات الرعاية لـ عملية تغيير صمامات القلب.
5. نصائح عملية للمرضى وعائلاتهم قبل وبعد عملية تغيير صمامات القلب
التحضير الجيد والتأهيل المناسب هما مفتاح النجاح والتعافي السلس لـ مرضى صمامات القلب الذين يخضعون لـ جراحة استبدال الصمام.
قبل العملية:
بعد العملية:
اتباع هذه النصائح سيساهم بشكل كبير في تحقيق تعافي ناجح والعودة إلى حياة طبيعية ونشطة بعد عملية تغيير صمامات القلب.
6. شبكة ريهابتورك: شريكك في رحلة الشفاء
في شبكة ريهابتورك للرعاية الصحية (Rehabtürk Healthcare Providers Network)، نفخر بتقديم خدمات دعم شاملة للمرضى الذين يسعون للحصول على علاج صمامات القلب في تركيا. ندرك أن اتخاذ قرار إجراء جراحة تغيير صمام القلب هو قرار كبير، وأن الرحلة العلاجية تتطلب تخطيطًا دقيقًا ودعمًا مستمرًا.
ما نقدمه لك:
لماذا تختار شبكة ريهابتورك؟
7. اتخذ الخطوة الأولى نحو قلب صحي: اتصل بنا اليوم!
لا تدع أمراض صمامات القلب تؤثر على جودة حياتك. إذا كنت أنت أو أحد أحبائك بحاجة إلى عملية تغيير صمامات القلب، فإن تركيا تقدم لك خيارات علاجية عالمية المستوى بأسعار تنافسية.
شبكة ريهابتورك للرعاية الصحية هي بوابتك للحصول على أفضل رعاية طبية. نحن هنا لمساعدتك في كل خطوة.
احجز استشارتك الطبية الآن عبر الرابط التالي:
https://rehabturk.net/medical-consultation/
دعنا نساعدك في استعادة صحة قلبك وحيويتك.