التهاب الأمعاء: دليل شامل وعشر خرافات شائعة يجب دحضها
النقاط الرئيسية
- التهاب الأمعاء هو مصطلح شامل يشمل مجموعة من الاضطرابات المعوية المزمنة.
- العوامل الوراثية والبيئية تلعب دوراً في تطور المرض.
- أعراض التهاب الأمعاء تتضمن الإسهال المزمن وآلام البطن والتعب.
- تتوفر علاجات حديثة مثل مثبطات JAK والعلاجات البيولوجية.
- هناك مجموعة من الخرافات حول المرض يجب دحضها.
جدول المحتويات
- فهم أعمق لالتهاب الأمعاء: الأسباب وعوامل الخطر
- الأعراض والتشخيص: علامات تنذر بالخطر
- أحدث العلاجات والاكتشافات في علاج التهاب الأمعاء (آخر 6 أشهر)
- خبرة المستشفيات التركية في علاج التهاب الأمعاء: أطباء وتقنيات متقدمة
- نصائح عملية للمرضى والعائلات: العيش بشكل أفضل مع التهاب الأمعاء
- عشر معلومات خاطئة شائعة حول مرض التهاب الأمعاء
فهم أعمق لالتهاب الأمعاء: الأسباب وعوامل الخطر
مرض التهاب الأمعاء هو حالة معقدة لا يوجد لها سبب واحد محدد. بدلاً من ذلك، يُعتقد أنه نتيجة لتفاعل معقد بين العوامل الوراثية، البيئية، واستجابة الجهاز المناعي.
العوامل الوراثية (الجينات):
تشير الأبحاث إلى أن الاستعداد الوراثي يلعب دورًا هامًا في تطور مرض التهاب الأمعاء. غالبًا ما يُلاحظ وجود تاريخ عائلي للمرض، مما يعني أن الأشخاص الذين لديهم أقارب من الدرجة الأولى (الآباء، الإخوة، الأبناء) مصابون بالتهاب الأمعاء لديهم خطر متزايد للإصابة به. تم تحديد العديد من الجينات المرتبطة بزيادة خطر الإصابة بمرض التهاب الأمعاء، وغالبًا ما تتعلق هذه الجينات بوظيفة الجهاز المناعي، أو بتكوين الحاجز المعوي، أو بتنظيم الاستجابة الالتهابية. على سبيل المثال، تم ربط بعض الطفرات الجينية في بروتينات مثل NOD2 بزيادة خطر الإصابة بداء كرون.
العوامل البيئية:
تلعب البيئة دورًا حاسمًا في تحفيز أو تطور المرض لدى الأفراد الذين لديهم استعداد وراثي. تشمل العوامل البيئية المحتملة:
- النظام الغذائي: هناك جدل مستمر حول دور النظام الغذائي. بينما لا يوجد نظام غذائي معين يسبب التهاب الأمعاء، فإن بعض الأطعمة قد تؤدي إلى تفاقم الأعراض لدى بعض المرضى. تشير الأبحاث إلى أن الأنظمة الغذائية الغربية الغنية بالدهون المصنعة، السكر، واللحوم الحمراء، والمحتوية على القليل من الألياف، قد تكون مرتبطة بزيادة خطر الإصابة.
- التدخين: يعد التدخين عامل خطر مؤكد لداء كرون، حيث يزيد من احتمالية الإصابة بالمرض، ويزيد من شدته، ويجعل العلاج أقل فعالية، ويزيد من الحاجة للتدخل الجراحي. على النقيض من ذلك، يبدو أن التدخين قد يكون له تأثير وقائي ضد التهاب الأمعاء التقرحي، على الرغم من أن هذا التأثير لا يبرر بأي حال من الأحوال البدء بالتدخين أو الاستمرار فيه نظرًا لمخاطره الصحية الجسيمة الأخرى.
- الالتهابات الميكروبية: يُعتقد أن التعرض لبعض الميكروبات في البيئة، وخاصة في مرحلة الطفولة المبكرة، قد يؤثر على تطور الجهاز المناعي ويساهم في زيادة خطر الإصابة بمرض التهاب الأمعاء. قد يؤدي التغيرات في التنوع الميكروبي للأمعاء (الميكروبيوم) إلى استجابة مناعية غير طبيعية.
- الأدوية: بعض الأدوية، مثل مضادات الالتهاب غير الستيرويدية (NSAIDs)، قد تزيد من خطر تفاقم أعراض التهاب الأمعاء لدى الأشخاص المصابين بالفعل.
استجابة الجهاز المناعي:
في الوضع الطبيعي، يعمل الجهاز المناعي على حماية الجسم من الغزاة الضارين مثل البكتيريا والفيروسات. في مرض التهاب الأمعاء، يحدث خلل في استجابة الجهاز المناعي، حيث يبدأ الجهاز المناعي بمهاجمة أنسجة الجهاز الهضمي الخاصة بالجسم عن طريق الخطأ، مما يؤدي إلى التهاب مزمن. هذا الالتهاب يمكن أن يلحق الضرر بالطبقات المختلفة من جدار الأمعاء، ويؤدي إلى ظهور الأعراض المميزة للمرض.
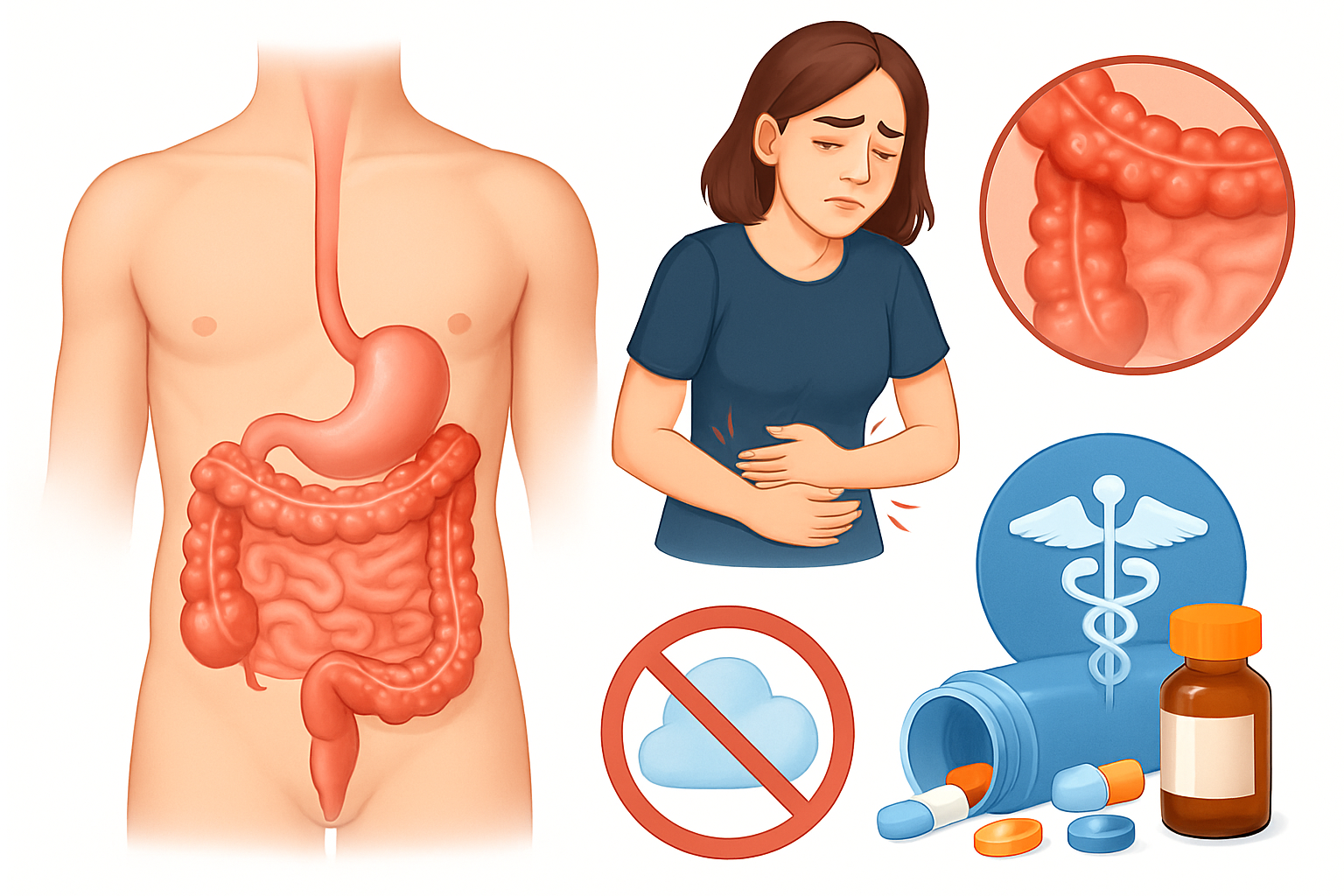
الأعراض والتشخيص: علامات تنذر بالخطر
تختلف أعراض مرض التهاب الأمعاء بشكل كبير بين الأفراد، وتعتمد على الجزء المتأثر من الأمعاء وشدة الالتهاب. يمكن أن تتراوح الأعراض من خفيفة إلى شديدة، وقد تظهر وتختفي على شكل نوبات (هجمات) وفترات هدوء (هدأة).
الأعراض الشائعة لالتهاب الأمعاء:
- الإسهال المزمن: غالبًا ما يكون الإسهال علامة رئيسية، وقد يحتوي على دم أو مخاط.
- ألم البطن والتشنجات: يكون الألم غالبًا مصحوبًا بحركة الأمعاء، وقد يخف بعد التبرز في بعض الحالات.
- الحاجة الملحة للتبرز: شعور مفاجئ وقوي بالحاجة إلى الذهاب إلى الحمام.
- فقدان الوزن غير المبرر: نتيجة لسوء الامتصاص وفقدان الشهية.
- التعب والإرهاق: بسبب الالتهاب المزمن وفقر الدم.
- الحمى: خاصة أثناء نوبات الالتهاب الشديدة.
- فقر الدم (الأنيميا): نتيجة لفقدان الدم المزمن أو سوء الامتصاص.
- الغثيان والقيء: قد يحدثان في بعض الحالات.
أعراض خارج الأمعاء:
يمكن أن يؤثر التهاب الأمعاء أيضًا على أجزاء أخرى من الجسم، مما يؤدي إلى أعراض خارج الأمعاء مثل:
- مشاكل في المفاصل: التهاب المفاصل (Arthritis).
- مشاكل في الجلد: مثل الطفح الجلدي.
- مشاكل في العين: التهاب الملتحمة (Conjunctivitis) أو التهاب القزحية (Uveitis).
- مشاكل في الكبد أو القنوات الصفراوية: مثل التهاب الأقنية الصفراوية الأولي المصلب (Primary Sclerosing Cholangitis – PSC).
تشخيص التهاب الأمعاء:
يعتمد تشخيص مرض التهاب الأمعاء على مجموعة من العوامل، بما في ذلك التاريخ الطبي للمريض، الفحص البدني، ونتائج الاختبارات التشخيصية. لا يوجد اختبار واحد يمكنه تأكيد الإصابة بالمرض بشكل قاطع، بل يتم التشخيص عادةً بناءً على مجموع الأدلة.
- التاريخ الطبي والفحص البدني: يقوم الطبيب بجمع معلومات مفصلة حول الأعراض، التاريخ العائلي، والعوامل البيئية.
- تحاليل الدم: يمكن أن تكشف عن علامات الالتهاب (مثل ارتفاع سرعة الترسيب CRP ومستوى بروتين سي التفاعلي)، وفقر الدم، ونقص بعض العناصر الغذائية.
- تحاليل البراز: تستخدم للكشف عن وجود دم أو ميكروبات قد تسبب أعراضًا مشابهة، ولتقييم وجود التهاب.
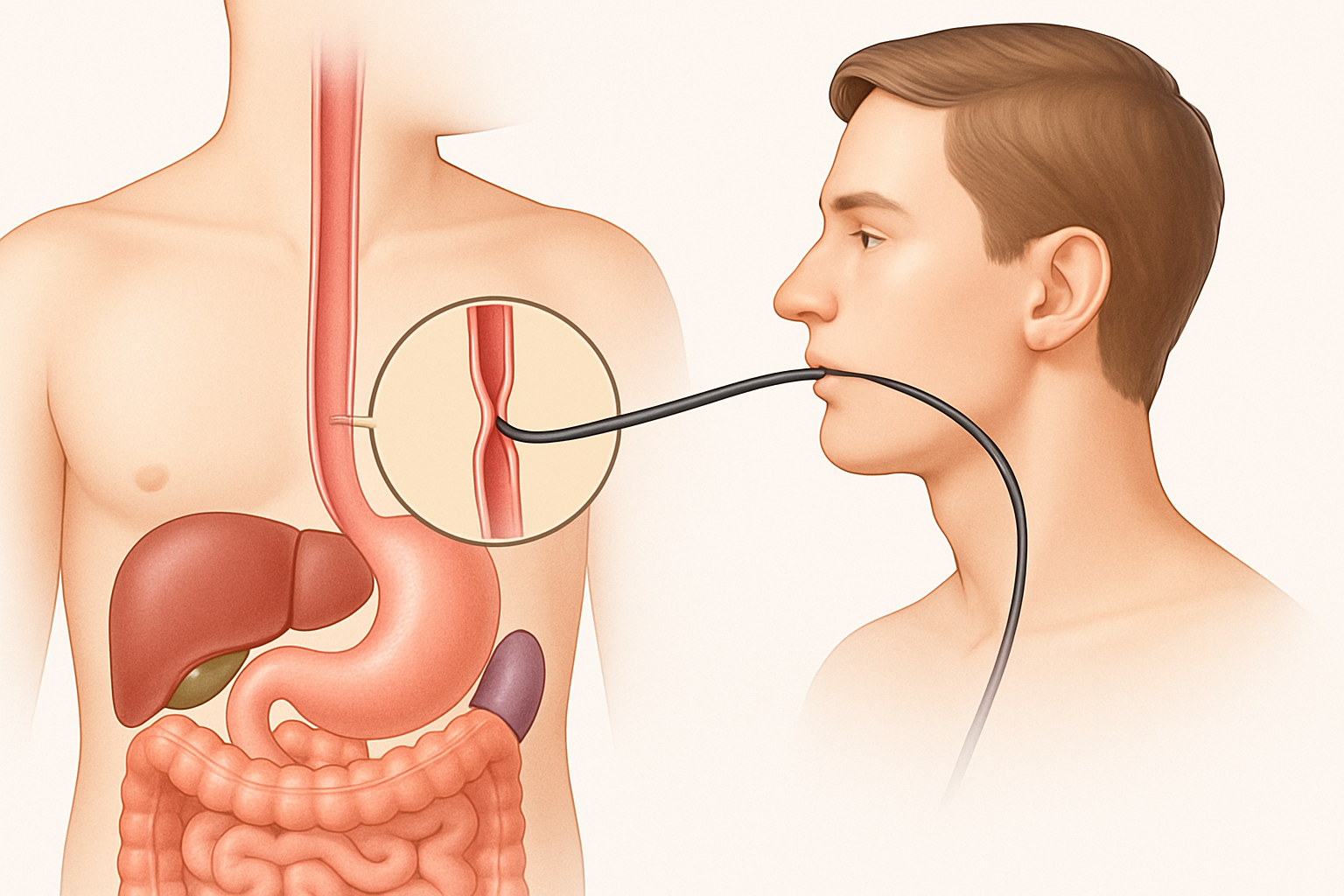
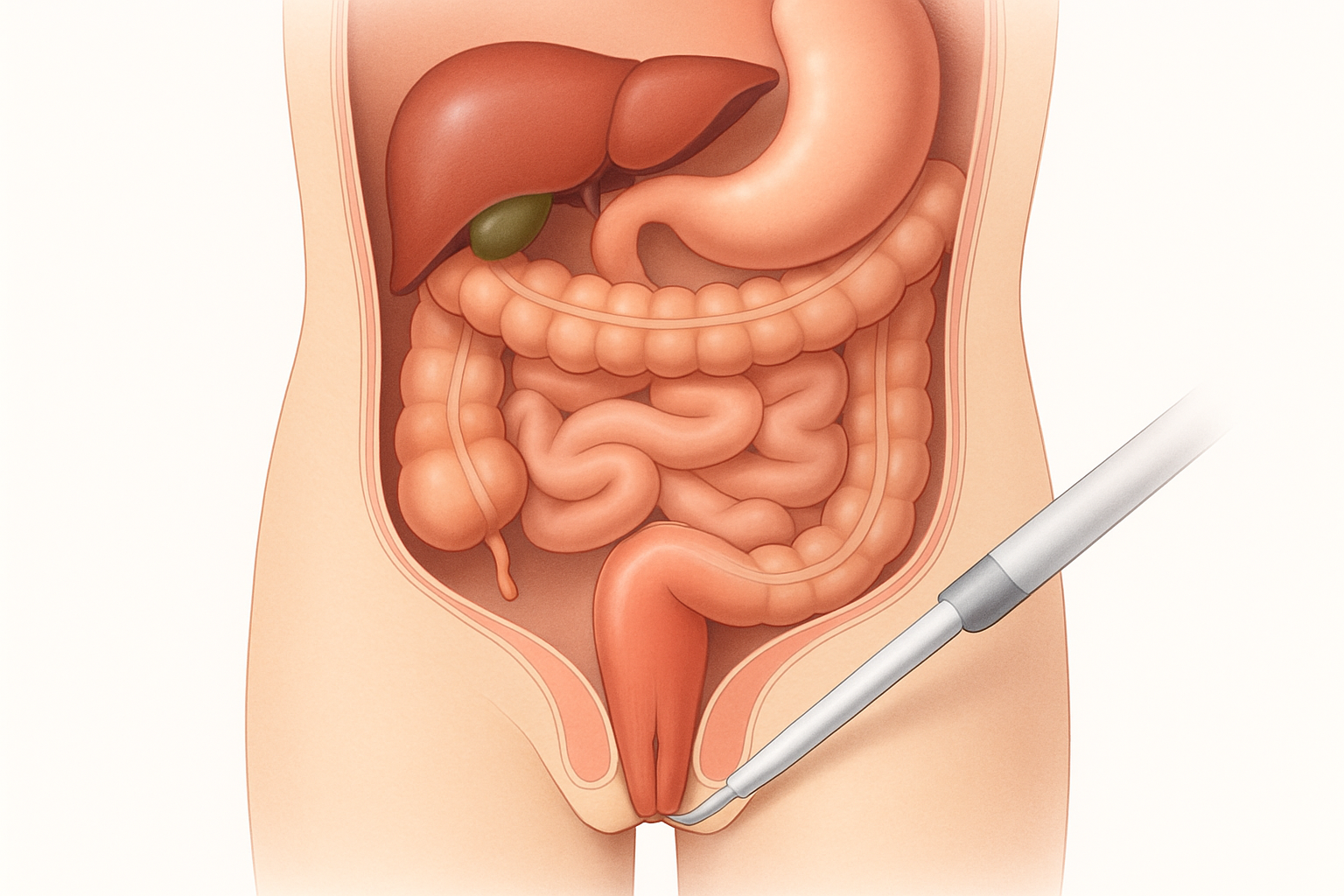
- التنظير الداخلي (Endoscopy): يعتبر من أهم أدوات التشخيص. يشمل:
- تنظير القولون (Colonoscopy): يتم فيه إدخال أنبوب مرن مزود بكاميرا عبر فتحة الشرج لفحص الأمعاء الغليظة.
- تنظير الجزء العلوي من الجهاز الهضمي (Upper Endoscopy): لفحص المريء والمعدة والاثني عشر.
- تنظير الأمعاء الدقيقة: يمكن استخدام طرق متقدمة مثل التنظير الكبسولي (Capsule Endoscopy) حيث يبتلع المريض كبسولة تحتوي على كاميرا، أو التنظير بالبالون (Balloon-assisted Enteroscopy) لفحص أجزاء أعمق من الأمعاء الدقيقة.
- أخذ الخزعات (Biopsy): أثناء التنظير، يتم أخذ عينات صغيرة من الأنسجة لفحصها تحت المجهر لتأكيد وجود الالتهاب وتحديد نوعه وشدته.
- التصوير الشعاعي (Imaging Tests):
- التصوير المقطعي المحوسب (CT Scan) والتصوير بالرنين المغناطيسي (MRI): توفر صورًا مفصلة للأمعاء والأعضاء المحيطة بها، وتساعد في تقييم مدى انتشار الالتهاب، وتحديد المضاعفات مثل الخراجات أو الناسور.
- التصوير بالأشعة السينية (X-ray): قد تستخدم في بعض الحالات، ولكنها أقل دقة من CT و MRI في تقييم التهاب الأمعاء.
أحدث العلاجات والاكتشافات في علاج التهاب الأمعاء (آخر 6 أشهر)
يشهد مجال علاج التهاب الأمعاء تطورات مستمرة، حيث يركز البحث العلمي على فهم آليات المرض بشكل أفضل وتطوير علاجات أكثر فعالية وأمانًا. في الأشهر الستة الماضية، تم نشر العديد من الدراسات التي تقدم رؤى جديدة وتوجهات علاجية واعدة.
العلاجات الدوائية الحديثة:
- مثبطات JAK (Janus Kinase Inhibitors): تستمر الأبحاث في تقييم فعالية وسلامة هذه الفئة من الأدوية التي تستهدف مسارات الإشارات الالتهابية داخل الخلايا. أظهرت بعض الدراسات الحديثة نتائج مشجعة في حالات التهاب الأمعاء التقرحي المقاوم للعلاجات التقليدية، مع التركيز على الأدوية الانتقائية التي تقلل من الآثار الجانبية.
مثال: تشير دراسات حديثة تم نشرها في مجلات مثل Gastroenterology و Clinical Gastroenterology and Hepatology إلى دور أدوية مثل Upadacitinib و Filgotinib في تحقيق هدوء سريري ومناظيري عند المرضى الذين لم يستجيبوا للعلاجات البيولوجية. (للبحث عن الدراسات الحديثة، يمكن البحث في PubMed عن “JAK inhibitors IBD latest research” أو “Upadacitinib ulcerative colitis new data”). - العلاجات البيولوجية الموجهة (Targeted Biologics): لا يزال تطوير الأدوية البيولوجية، التي تستهدف بروتينات معينة تساهم في الالتهاب، في أوج عطائه. يتم التركيز على:
الأجسام المضادة أحادية النسيلة (Monoclonal Antibodies) الجديدة: يجري تقييم أجسام مضادة جديدة تستهدف سيتوكينات مختلفة (مثل IL-23) أو جزيئات التصاق (Adhesion Molecules) في الأمعاء، بهدف تحسين الاستجابة وتقليل الآثار الجانبية.
مثال: تركز الأبحاث الأخيرة على فعالية الأدوية التي تستهدف IL-23 بشكل انتقائي (مثل Risankizumab و Guselkumab) في علاج داء كرون والتهاب الأمعاء التقرحي، مع نشر بيانات واعدة من تجارب سريرية في الفترة الأخيرة. (يمكن البحث عن “IL-23 inhibitors Crohn’s disease recent trials” أو “Guselkumab ulcerative colitis latest findings”).
تحسين استراتيجيات العلاج البيولوجي: يتم إجراء دراسات لتقييم الأساليب المثلى لاستخدام هذه الأدوية، بما في ذلك البدء المبكر بالعلاج (Treat-to-Target)، والمراقبة الدورية لمستويات الدواء والأجسام المضادة له، والتحويل بين البيولوجيات عند الحاجة. - علاجات الميكروبيوم (Microbiome Therapies): هناك اهتمام متزايد بفهم دور بكتيريا الأمعاء في التهاب الأمعاء وتطوير علاجات تعتمد على تعديل الميكروبيوم.
زرع الميكروبيوم البرازي (Fecal Microbiota Transplantation – FMT): على الرغم من أنه ليس علاجًا جديدًا تمامًا، إلا أن الأبحاث مستمرة لتقييم فعاليته وأمانه على المدى الطويل في علاج التهاب الأمعاء التقرحي، خاصة في الحالات المقاومة للعلاج. بدأت الدراسات في تحديد البروتوكولات المثلى وطرق إعطاء FMT (مثل الاستخدام عن طريق التنظير أو الكبسولات). (يمكن البحث عن “FMT ulcerative colitis recent studies” أو “microbiome therapy IBD 2023-2024”). - العلاجات الجينية والخلوية: لا تزال في مراحل البحث المبكر، لكنها تمثل مستقبل علاج الأمراض الالتهابية المزمنة.
البحث والتطوير المستمر:
- تقنيات التشخيص المتقدمة: تطوير أدوات تشخيصية أكثر دقة وسرعة، بما في ذلك المؤشرات الحيوية (Biomarkers) الجديدة في الدم أو البراز للكشف عن المرض وتوقع الاستجابة للعلاج.
- نماذج التنبؤ بالاستجابة للعلاج: استخدام الذكاء الاصطناعي والتعلم الآلي لتحليل البيانات السريرية والجينية والتنبؤ بالمرضى الذين من المرجح أن يستجيبوا لعلاجات معينة.
ملاحظة هامة: دائمًا ما يجب استشارة الطبيب المختص لتقييم حالة المريض وتحديد أنسب خطة علاجية بناءً على أحدث التوصيات العلمية وتفاصيل الحالة الفردية.
خبرة المستشفيات التركية في علاج التهاب الأمعاء: أطباء وتقنيات متقدمة
تتفوق المستشفيات ومراكز الرعاية الصحية في تركيا، وخاصة تلك المنضمة لشبكة ريهابتورك للرعاية الصحية، في تقديم رعاية شاملة ومتخصصة لمرضى التهاب الأمعاء. تتميز هذه المراكز بالجمع بين الخبرة الطبية العميقة، أحدث التقنيات التشخيصية والعلاجية، والاهتمام برعاية المريض.
الكفاءات الطبية والخبرات:
- أطباء الجهاز الهضمي المهرة: تضم المستشفيات التركية نخبة من أطباء أمراض الجهاز الهضمي ذوي الخبرة الواسعة في تشخيص وعلاج مرض التهاب الأمعاء. هؤلاء الأطباء مؤهلون تأهيلاً عاليًا، وغالبًا ما يكونون قد أكملوا تدريبهم في جامعات مرموقة محليًا ودوليًا، ولديهم خبرة في التعامل مع الحالات المعقدة، بما في ذلك داء كرون والتهاب الأمعاء التقرحي.
- فرق طبية متعددة التخصصات: يتم التعامل مع مرض التهاب الأمعاء غالبًا من خلال فرق طبية تضم أخصائيي أمراض الجهاز الهضمي، أخصائيي الجراحة، أخصائيي الأشعة، أخصائيي الأمراض الجلدية، أخصائيي الروماتيزم، وأخصائيي التغذية، لتقديم رعاية متكاملة تعالج جميع جوانب المرض.
- البحث العلمي والمشاركة في المؤتمرات: يشارك الأطباء الأتراك بنشاط في الأبحاث العلمية ويحضرون المؤتمرات الطبية العالمية، مما يضمن اطلاعهم على أحدث التطورات والتوجهات في مجال علاج التهاب الأمعاء.
التقنيات التشخيصية والعلاجية المتقدمة:
- وحدات التنظير الحديثة: تمتلك المستشفيات التركية وحدات تنظير مجهزة بأحدث التقنيات، بما في ذلك أجهزة التنظير عالي الدقة، التنظير الكبسولي، والتنظير بالبالون، مما يتيح التشخيص الدقيق لحالات التهاب الأمعاء.
- تقنيات التصوير المتطورة: تتوفر أحدث أجهزة التصوير المقطعي المحوسب (CT) والرنين المغناطيسي (MRI) عالية الدقة، والتي تستخدم في تقييم مدى انتشار المرض، وتحديد المضاعفات، ومتابعة الاستجابة للعلاج.
- خيارات العلاج البيولوجي الحديثة: توفر المستشفيات إمكانية الوصول إلى أحدث العلاجات البيولوجية والأدوية الموجهة المتاحة عالميًا، بما في ذلك مثبطات TNF-alpha، مثبطات integrin، ومثبطات JAK، مع بروتوكولات متابعة صارمة لضمان الفعالية والسلامة.
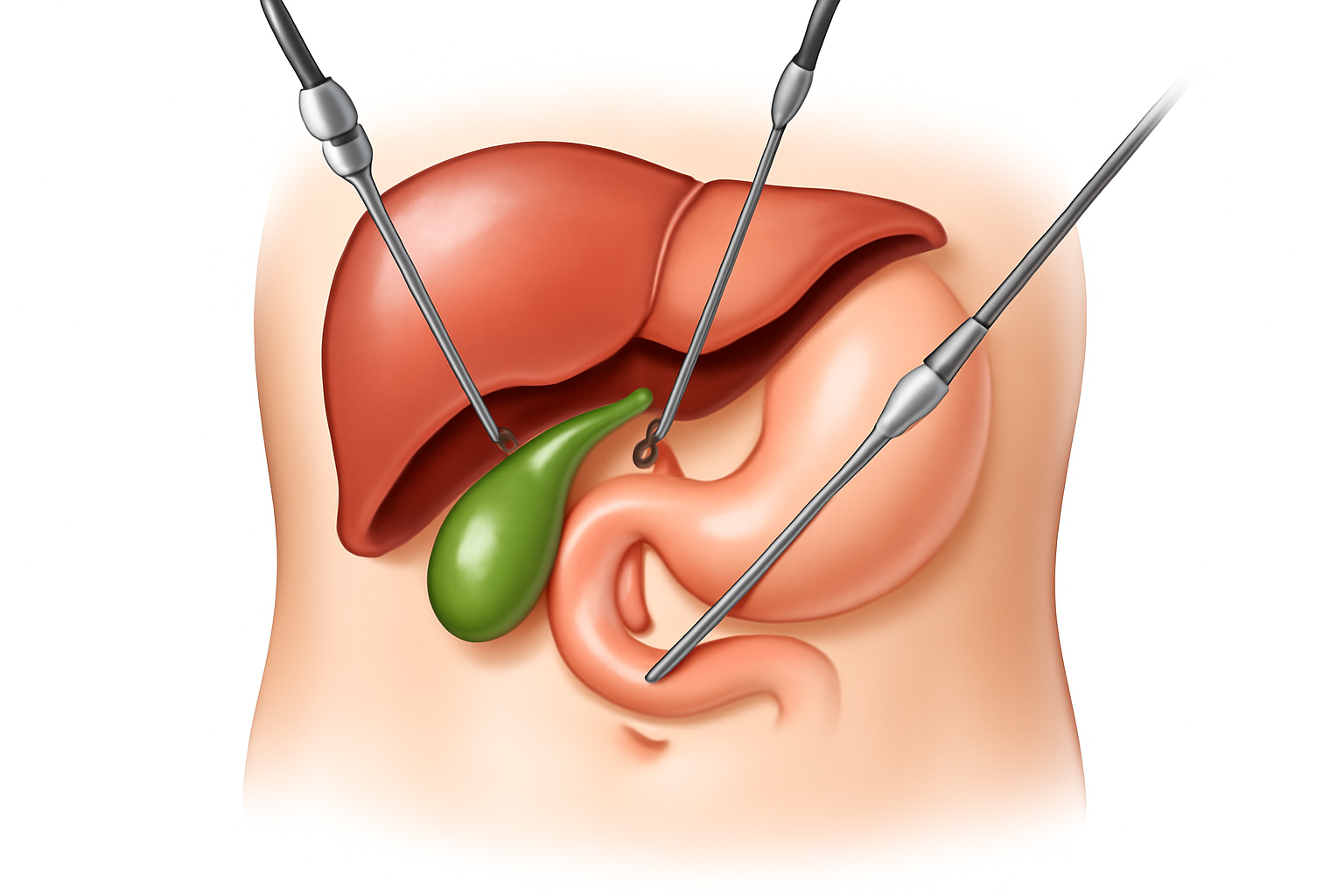
- جراحات متقدمة: في الحالات التي تتطلب التدخل الجراحي، تتوفر خيارات جراحية حديثة، بما في ذلك الجراحة بالمنظار (Laparoscopic Surgery) والجراحة الروبوتية، لتقليل الآثار الجانبية وتسريع فترة التعافي.
- مراكز إدارة الألم والتغذية: تقدم المستشفيات دعمًا متخصصًا لإدارة الألم، وتوفير خطط غذائية مخصصة، وتقديم الدعم النفسي للمرضى وعائلاتهم.
رعاية المرضى والخدمات اللوجستية:
- الرعاية المتمحورة حول المريض: تولي المستشفيات التركية أهمية قصوى لتقديم تجربة رعاية صحية مريحة وإيجابية للمرضى، مع التركيز على التواصل الفعال، وتلبية احتياجات المريض الفردية.
- خدمات الترجمة والدعم اللغوي: لتسهيل الأمور على المرضى الدوليين، توفر العديد من المستشفيات خدمات ترجمة احترافية ودعمًا لغويًا لضمان فهم كامل لجميع جوانب العلاج.
- التنسيق اللوجستي: تساعد المستشفيات المرضى الدوليين في تنظيم مواعيدهم، ترتيبات السفر والإقامة، مما يجعل رحلة العلاج أكثر سلاسة.
نصائح عملية للمرضى والعائلات: العيش بشكل أفضل مع التهاب الأمعاء
التعايش مع مرض التهاب الأمعاء يتطلب نهجًا شاملاً لا يقتصر على العلاج الطبي، بل يشمل أيضًا تعديلات في نمط الحياة، الدعم النفسي، والتثقيف المستمر.
1. الالتزام بخطة العلاج:
- تناول الأدوية بانتظام: من الضروري تناول جميع الأدوية الموصوفة من قبل الطبيب في مواعيدها المحددة، حتى خلال فترات هدوء المرض، لمنع الانتكاسات.
- اتباع تعليمات الطبيب: استشر طبيبك دائمًا قبل إجراء أي تغييرات في نظامك الغذائي أو نمط حياتك، أو قبل تناول أي أدوية جديدة، بما في ذلك المكملات الغذائية.
2. النظام الغذائي:
- تحديد الأطعمة المحفزة: لا يوجد نظام غذائي واحد يناسب الجميع. قم بتدوين ما تأكله وأعراضك لتحديد الأطعمة التي قد تزيد من حدة أعراضك (مثل الأطعمة الغنية بالألياف، الأطعمة الحارة، منتجات الألبان، أو الأطعمة المصنعة).
- اختيار الأطعمة المغذية: ركز على الأطعمة سهلة الهضم والغنية بالعناصر الغذائية، مثل اللحوم الخالية من الدهون، الأسماك، البيض، الفواكه والخضروات المطبوخة، والأرز.
- شرب كميات كافية من السوائل: حافظ على رطوبة جسمك بشرب الكثير من الماء، خاصة إذا كنت تعاني من الإسهال.
- استشارة أخصائي تغذية: يمكن لأخصائي التغذية مساعدتك في وضع خطة غذائية متوازنة تلبي احتياجاتك الغذائية مع تجنب الأطعمة المسببة للمشاكل.
3. إدارة الإجهاد:
- تقنيات الاسترخاء: يمكن أن يؤدي الإجهاد إلى تفاقم أعراض التهاب الأمعاء. مارس تقنيات الاسترخاء مثل التنفس العميق، التأمل، اليوجا، أو قضاء وقت في الطبيعة.
- الحصول على قسط كافٍ من النوم: النوم الجيد ضروري للصحة العامة ولتعزيز قدرة الجسم على الشفاء.
- طلب الدعم النفسي: لا تتردد في التحدث إلى أخصائي نفسي أو الانضمام إلى مجموعات الدعم للمرضى.
4. النشاط البدني:
- ممارسة الرياضة بانتظام: تساعد التمارين الرياضية المعتدلة على تحسين المزاج، تقليل الإجهاد، وتقوية الجسم. اختر الأنشطة التي تستمتع بها وتناسب حالتك الصحية.
5. التثقيف المستمر:
- فهم المرض: تعرف على مرضك، خيارات العلاج المتاحة، وأحدث التطورات. المعلومات الصحيحة تساعدك على اتخاذ قرارات مستنيرة بشأن رعايتك الصحية.
- متابعة الزيارات الطبية: احضر جميع مواعيدك مع الطبيب وقم بإجراء الفحوصات الدورية لمراقبة حالتك.
6. دعم العائلة والأصدقاء:
- التواصل المفتوح: تحدث بصراحة مع عائلتك وأصدقائك حول ما تشعر به وكيف يمكنهم دعمك.
- تثقيف المقربين: ساعدهم على فهم طبيعة مرضك وأعراضه، وكيف يمكن أن تؤثر على حياتك اليومية.
عشر معلومات خاطئة شائعة حول مرض التهاب الأمعاء
من المهم دحض الخرافات والمعلومات المغلوطة حول مرض التهاب الأمعاء، حيث يمكن أن تؤدي هذه المعلومات الخاطئة إلى القلق، اتخاذ قرارات غير صحيحة، أو تأخير الحصول على الرعاية الطبية المناسبة.
1. خرافة: التهاب الأمعاء هو مجرد حساسية طعام أو تسمم غذائي.
الحقيقة: التهاب الأمعاء هو اضطراب مناعي ذاتي مزمن، يختلف تمامًا عن الحساسية أو التسمم الغذائي. هو حالة التهابية طويلة الأمد تؤثر على الجهاز الهضمي، ولا يمكن علاجها ببساطة بتجنب أطعمة معينة.
2. خرافة: التهاب الأمعاء نادر الحدوث.
الحقيقة: مرض التهاب الأمعاء، وخاصة داء كرون والتهاب الأمعاء التقرحي، أصبح أكثر شيوعًا في العقود الأخيرة، ويؤثر على ملايين الأشخاص حول العالم، وخاصة الشباب.
3. خرافة: التهاب الأمعاء يقتصر على الأمعاء الغليظة فقط.
الحقيقة: في حين أن التهاب الأمعاء التقرحي يصيب الأمعاء الغليظة (القولون والمستقيم)، فإن داء كرون يمكن أن يؤثر على أي جزء من الجهاز الهضمي، من الفم إلى فتحة الشرج، بما في ذلك الأمعاء الدقيقة والغليظة.
4. خرافة: التهاب الأمعاء يمكن علاجه بالجراحة.
الحقيقة: الجراحة قد تكون ضرورية في بعض الحالات لمعالجة المضاعفات (مثل انسداد الأمعاء، الثقوب، أو النواسير) أو لإزالة جزء متضرر من الأمعاء. ومع ذلك، فإن الجراحة ليست علاجًا شافيًا لالتهاب الأمعاء؛ فالمرض غالبًا ما يعود في أجزاء أخرى من الجهاز الهضمي. العلاج الدوائي هو الركيزة الأساسية لإدارة المرض.
5. خرافة: الأطفال المصابون بالتهاب الأمعاء لن يتمكنوا من عيش حياة طبيعية أو إنجاب أطفال.
الحقيقة: مع العلاج المناسب والمتابعة المنتظمة، يمكن لمعظم الأطفال والشباب المصابين بالتهاب الأمعاء أن يعيشوا حياة طبيعية ونشطة. بالنسبة للإنجاب، فإن العديد من المرضى، ذكورًا وإناثًا، يمكنهم الإنجاب بنجاح، على الرغم من أن هناك اعتبارات خاصة يجب مناقشتها مع الطبيب.
6. خرافة: التهاب الأمعاء سببه التوتر أو القلق.
الحقيقة: في حين أن التوتر يمكن أن يؤدي إلى تفاقم الأعراض، إلا أنه ليس سببًا مباشرًا لالتهاب الأمعاء. التهاب الأمعاء هو اضطراب مناعي ذاتي معقد له أسباب وراثية وبيئية.
7. خرافة: كل شخص مصاب بالتهاب الأمعاء يحتاج إلى استئصال القولون.
الحقيقة: استئصال القولون (Colostomy أو Ileostomy) هو إجراء جراحي يتم اللجوء إليه في حالات معينة، خاصة في التهاب الأمعاء التقرحي الشديد وغير المستجيب للعلاج. ومع ذلك، فإن الغالبية العظمى من مرضى التهاب الأمعاء لا يحتاجون إلى هذا الإجراء.
8. خرافة: التهاب الأمعاء معدي.
الحقيقة: مرض التهاب الأمعاء ليس مرضًا معديًا ولا ينتقل من شخص لآخر.
9. خرافة: التوقف عن تناول الأدوية عند الشعور بالتحسن سيشفي المرض.
الحقيقة: التوقف عن تناول الأدوية، وخاصة العلاجات المثبطة للمناعة أو البيولوجية، دون استشارة الطبيب يمكن أن يؤدي إلى انتكاسات شديدة للمرض وتفاقم الالتهاب. الأدوية غالبًا ما تستخدم للسيطرة على الالتهاب وإدخال المريض في مرحلة هدوء.
10. خرافة: مرضى التهاب الأمعاء يجب أن يتجنبوا جميع أنواع الألياف.
الحقيقة: في مراحل هدوء المرض، قد تكون الألياف مفيدة لصحة الأمعاء. ومع ذلك، خلال نوبات الالتهاب النشط، قد يكون من الأفضل تجنب بعض أنواع الألياف التي قد تزيد من الأعراض. يعتمد الأمر على حالة المريض الفردية، ويجب استشارة الطبيب أو أخصائي التغذية.
خاتمة:
إن فهم مرض التهاب الأمعاء بشكل صحيح هو الخطوة الأولى نحو إدارة فعالة وتحسين جودة الحياة. في شبكة ريهابتورك للرعاية الصحية، نحن ملتزمون بتزويدكم بالمعلومات الدقيقة والدعم اللازم. إذا كنتم تعانون من أعراض التهاب الأمعاء أو تبحثون عن خيارات علاجية متقدمة، فإن فريقنا الطبي على استعداد دائم لتقديم المساعدة.
هل تبحث عن استشارة طبية متخصصة في علاج أمراض الجهاز الهضمي والتهاب الأمعاء؟
يمكنك التواصل مع خبرائنا والحصول على خطة علاجية شخصية.
المراجع:
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK) – Inflammatory Bowel Disease (IBD)
- Crohn’s & Colitis Foundation
- Mayo Clinic – Inflammatory Bowel Disease (IBD)
- Gastroenterology Journal – Latest research on IBD (For specific studies, search within the journal archives)
- Clinical Gastroenterology and Hepatology Journal – Latest research on IBD (For specific studies, search within the journal archives)
- (Note: Specific URLs for studies published in the last 6 months would require real-time search and access to academic databases. The above are general links to reputable sources. For the latest research, searching databases like PubMed with keywords like “JAK inhibitors IBD”, “IL-23 inhibitors Crohn’s disease”, “FMT ulcerative colitis”, and specific drug names within the last 6 months is recommended.)
- Turkish Society of Gastroenterology (For information on Turkish expertise and local guidelines, if available in English)