عملية صمام القلب: دليلك الشامل للأسباب والجراحة في تركيا
تعرّف على عملية صمام القلب وأسبابها وعوامل الخطر والتقنيات الحديثة في جراحة القلب في تركيا.
عملية صمام القلب: دليلك الشامل للأسباب والجراحة في تركيا
النقاط الرئيسية
- تعد عملية صمام القلب إجراءً حيويًا لعلاج أمراض القلب التي تؤثر على قدرة القلب على ضخ الدم.
- تقدم تركيا تقنيات طبية متطورة وإجراءات بأسعار تنافسية في جراحة القلب.
- يُعتبر التقدم في العمر وأمراض القلب الخلقية من الأسباب الرئيسية لأمراض صمامات القلب.
- تتضمن الأعراض الشائعة لأمراض صمامات القلب ضيق التنفس والإرهاق وألم في الصدر.
- تقدم تركيا رعاية طبية ممتازة من خلال أطباء ذوي خبرة ومراكز قلب متكاملة.
جدول المحتويات
- فهم صمامات القلب ودورها الحيوي
- الأسباب وعوامل الخطر لأمراض صمامات القلب
- أعراض أمراض صمامات القلب والتشخيص
- أحدث العلاجات والاكتشافات في جراحة صمام القلب (آخر 6 أشهر)
- الخبرة التركية في جراحة صمام القلب: أطباء، تكنولوجيا، ورعاية المرضى
- نصائح عملية للمرضى والعائلات قبل وبعد عملية صمام القلب
- الأسئلة الشائعة
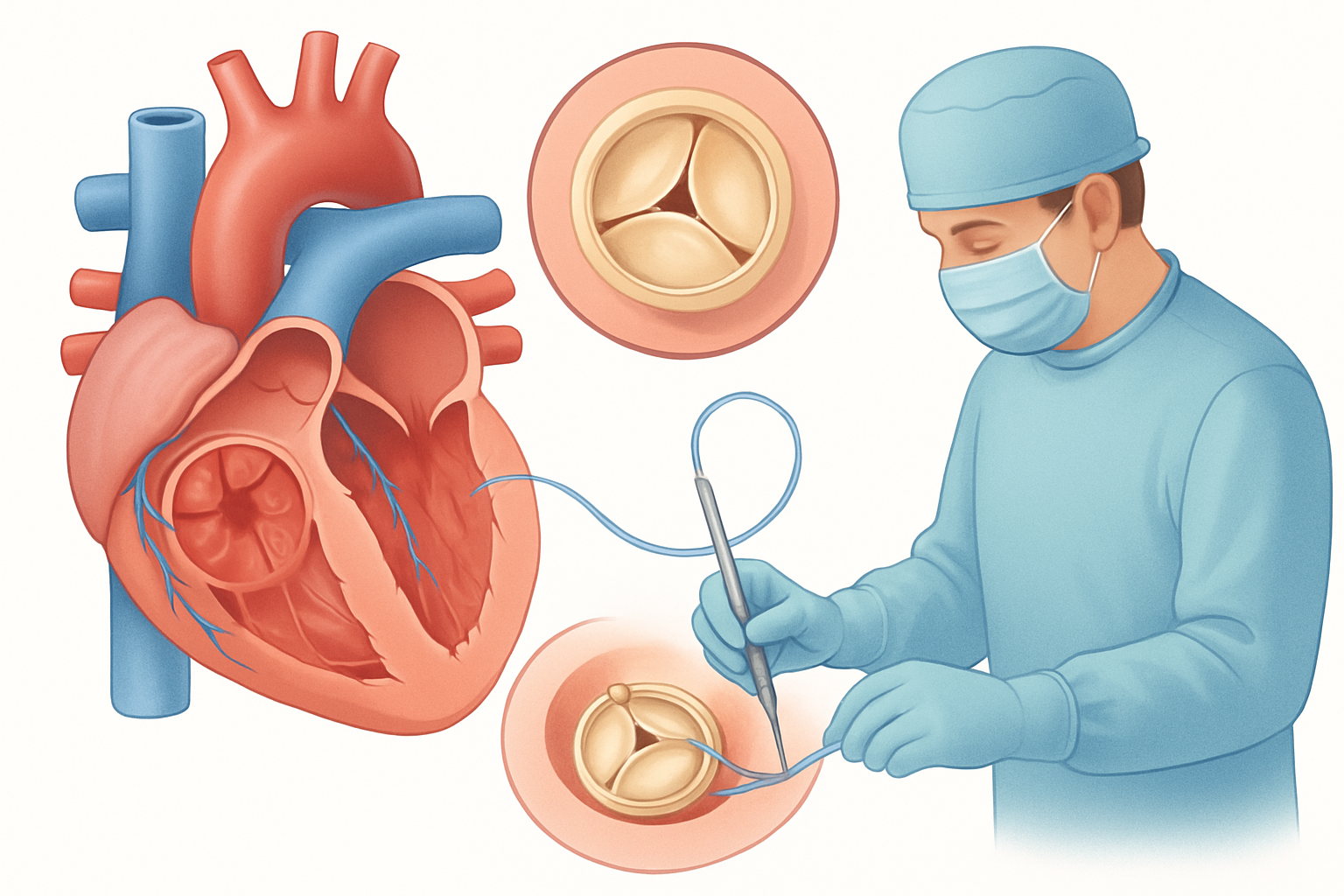
فهم صمامات القلب ودورها الحيوي
قبل الخوض في تفاصيل عملية صمام القلب، من الضروري فهم الوظيفة الأساسية لهذه الصمامات. يتكون القلب من أربع حجرات رئيسية (أذينين وبطينين) وأربعة صمامات تعمل كأبواب أحادية الاتجاه. تفتح هذه الصمامات للسماح للدم بالتدفق في الاتجاه الصحيح عبر حجرات القلب وإلى الجسم، ثم تنغلق لمنع رجوع الدم إلى الخلف. الصمامات الرئيسية هي:
- الصمام التاجي (Mitral Valve): يقع بين الأذين الأيسر والبطين الأيسر.
- الصمام ثلاثي الشرفات (Tricuspid Valve): يقع بين الأذين الأيمن والبطين الأيمن.
- الصمام الأبهري (Aortic Valve): يقع بين البطين الأيسر والشريان الأبهري (الشريان الرئيسي الذي يوصل الدم إلى باقي الجسم).
- الصمام الرئوي (Pulmonary Valve): يقع بين البطين الأيمن والشريان الرئوي (الذي يوصل الدم إلى الرئتين).
عندما تتعطل هذه الصمامات، سواء بسبب التضيق (عدم القدرة على الفتح بشكل كامل) أو الارتجاع (عدم القدرة على الإغلاق بإحكام)، فإنها تعيق تدفق الدم الطبيعي، مما يضع عبئًا إضافيًا على القلب وقد يؤدي إلى قصور القلب وأعراض خطيرة أخرى.
الأسباب وعوامل الخطر لأمراض صمامات القلب
هناك العديد من الأسباب التي يمكن أن تؤدي إلى تلف صمامات القلب، وغالبًا ما تكون مرتبطة بالعمر أو بحالات طبية أخرى. فهم هذه الأسباب وعوامل الخطر يساعد في الكشف المبكر والوقاية.
1. التقدم في العمر:
مع مرور الوقت، يمكن أن تتآكل صمامات القلب وتفقد مرونتها، مما يؤدي إلى التكلس وتصلبها. هذا هو السبب الأكثر شيوعًا لتضيق الصمام الأبهري.
2. أمراض القلب الخلقية:
قد يولد بعض الأشخاص بصمامات قلب غير طبيعية الشكل أو الوظيفة. على سبيل المثال، قد يولد البعض بصمام أبهري ذي شرفتين بدلًا من ثلاث، مما قد يؤدي إلى تضيقه أو ارتجاعه مع مرور الوقت.
3. الحمى الروماتيزمية:
كانت هذه العدوى البكتيرية (التي تنتج عن التهاب الحلق غير المعالج بالبكتيريا العقدية) سببًا رئيسيًا لأمراض صمامات القلب في الماضي. على الرغم من انخفاض معدلاتها مع استخدام المضادات الحيوية، إلا أنها لا تزال تشكل خطرًا في بعض المناطق. يمكن أن تؤدي الحمى الروماتيزمية إلى تلف دائم في الصمامات، خاصة الصمام التاجي والأبهري.
4. التهاب الشغاف (Endocarditis):
وهو عدوى تصيب البطانة الداخلية للقلب، بما في ذلك الصمامات. يمكن أن تسبب هذه العدوى ثقوبًا أو تلفًا في الصمامات، مما يؤدي إلى ارتجاع أو تضيق. غالبًا ما تحدث في الأشخاص الذين يعانون من مشاكل في صمامات القلب موجودة مسبقًا أو في من يستخدمون إبرًا غير معقمة.
5. أمراض القلب التاجية والنوبات القلبية:
يمكن أن يؤدي نقص تدفق الدم إلى عضلة القلب (مرض الشريان التاجي) أو نوبة قلبية إلى إضعاف جزء من عضلة القلب، مما قد يؤثر على قدرة الصمام على الإغلاق بشكل صحيح، خاصة الصمام التاجي.
6. ارتفاع ضغط الدم:
يمكن أن يؤدي ارتفاع ضغط الدم المزمن إلى زيادة العبء على القلب، مما يساهم في تضخم البطين الأيسر ويمكن أن يؤدي إلى ارتجاع الصمام التاجي.
7. أمراض عضلة القلب (Cardiomyopathy):
هذه الأمراض تضعف عضلة القلب وتجعلها أقل قدرة على ضخ الدم. قد يؤدي هذا الضعف إلى تمدد حجرات القلب، مما يسبب ارتخاء الصمام التاجي وعدم إغلاقه بإحكام.
8. أمراض أخرى:
مثل أمراض الغدة الدرقية، وبعض أمراض النسيج الضام (مثل متلازمة مارفان)، والتعرض لعلاجات معينة (مثل العلاج الإشعاعي للصدر).
عوامل الخطر التي تزيد من احتمالية الإصابة:
- العمر: تزداد احتمالية الإصابة مع التقدم في العمر.
- التاريخ العائلي: وجود تاريخ عائلي لأمراض القلب يمكن أن يزيد الخطر.
- جنس المريض: بعض أمراض الصمامات أكثر شيوعًا عند الرجال.
- الحالات الطبية المزمنة: مثل ارتفاع ضغط الدم، ومرض السكري، وارتفاع الكوليسترول.
- بعض العدوى: مثل الحمى الروماتيزمية والتهاب الشغاف.
- أسلوب الحياة: التدخين، السمنة، قلة النشاط البدني.
أعراض أمراض صمامات القلب والتشخيص
غالبًا ما تتطور أمراض صمامات القلب ببطء، وقد لا تظهر الأعراض لسنوات. في بعض الحالات، قد لا تكون هناك أعراض واضحة، ويكتشف المرض بالصدفة أثناء الفحص الطبي. عندما تظهر الأعراض، فإنها غالبًا ما تكون نتيجة لعدم قدرة القلب على ضخ الدم بكفاءة، مما يؤثر على مختلف أعضاء الجسم.
الأعراض الشائعة:
- ضيق في التنفس (Dyspnea): يظهر عادة عند ممارسة النشاط البدني، وقد يتفاقم في وضع الاستلقاء، ويوقظ المريض من النوم (ضيق التنفس الليلي الانتيابي).
- التعب والإرهاق: الشعور بالتعب المستمر ونقص الطاقة، حتى مع الأنشطة الخفيفة.
- الدوخة أو الإغماء: قد يحدث بسبب عدم وصول كمية كافية من الدم إلى الدماغ.
- ألم في الصدر (Angina): شعور بالضغط أو الألم في منطقة الصدر، خاصة مع المجهود.
- خفقان القلب (Palpitations): الشعور بضربات قلب سريعة، قوية، أو غير منتظمة.
- تورم في الساقين والكاحلين والقدمين (Edema): نتيجة لتجمع السوائل في الأطراف السفلية بسبب قصور القلب.
- زيادة الوزن السريعة: بسبب احتباس السوائل.
التشخيص:
يعتمد تشخيص أمراض صمامات القلب على مزيج من التاريخ الطبي والفحص البدني والعديد من الفحوصات التصويرية والتشخيصية.
1. الفحص البدني:
يقوم الطبيب بالاستماع إلى صوت القلب باستخدام السماعة الطبية. يمكن للأصوات غير الطبيعية، مثل “اللغط” (Murmur) أو “الصرير” (Click)، أن تشير إلى وجود مشكلة في الصمام. يمكن أيضًا تقييم وجود علامات أخرى مثل تورم الأطراف أو ضيق التنفس.
2. تخطيط صدى القلب (Echocardiogram – Echo):
هذا هو الاختبار الرئيسي لتشخيص أمراض صمامات القلب. يستخدم الموجات فوق الصوتية لإنشاء صور متحركة للقلب، مما يسمح للطبيب بتقييم حجم القلب، ووظيفة عضلة القلب، وهيكل الصمامات، وتحديد مدى التضيق أو الارتجاع. هناك أنواع مختلفة من تخطيط صدى القلب:
- تخطيط صدى القلب عبر الصدر (Transthoracic Echocardiogram – TTE): هو النوع الأكثر شيوعًا، حيث يتم وضع مسبار على الصدر.
- تخطيط صدى القلب عبر المريء (Transesophageal Echocardiogram – TEE): يكون أكثر تفصيلاً، حيث يتم إدخال مسبار صغير ومرن عبر المريء، مما يضع المسبار بالقرب من القلب ويوفر صورًا أوضح للصمامات، خاصة إذا كانت هناك صعوبة في الحصول على صور جيدة عبر الصدر.
3. تخطيط كهربية القلب (Electrocardiogram – ECG/EKG):
يقيس النشاط الكهربائي للقلب ويمكن أن يساعد في الكشف عن علامات تضخم القلب أو عدم انتظام ضربات القلب التي قد تكون مرتبطة بمشاكل الصمامات.
4. الأشعة السينية للصدر (Chest X-ray):
يمكن أن تظهر ما إذا كان هناك تضخم في القلب أو تراكم للسوائل في الرئتين، وهي علامات على قصور القلب.
5. قسطرة القلب (Cardiac Catheterization):
يُستخدم هذا الإجراء لقياس الضغط داخل حجرات القلب والشرايين، وتقييم مدى خطورة تضيق الصمام، وتقييم حالة الشرايين التاجية. قد يتم فيه أيضًا إجراء تصوير للصمام باستخدام صبغة.
6. الأشعة المقطعية للقلب (Cardiac CT Scan) والتصوير بالرنين المغناطيسي للقلب (Cardiac MRI):
يمكن استخدام هذه التقنيات لتوفير صور مفصلة إضافية للقلب والصمامات، وتقييم درجة التكلس، وتحديد أفضل استراتيجية علاجية.
أحدث العلاجات والاكتشافات في جراحة صمام القلب (آخر 6 أشهر)
يشهد مجال جراحة صمام القلب تطورات مستمرة، مع التركيز على تقنيات أقل بضعًا (minimally invasive) لتحسين النتائج وتقليل فترة التعافي. شهدت الأشهر الستة الماضية تركيزًا على تحسين تقنيات الإصلاح، وتوسيع نطاق استخدام الاستبدال عبر القسطرة، وتطوير صمامات صناعية جديدة.
1. توسيع نطاق تقنيات الاستبدال عبر القسطرة:
- استبدال الصمام الأبهري عبر القسطرة (TAVI/TAVR): هذه التقنية، التي كانت في الأصل مخصصة للمرضى الذين لا يتحملون الجراحة المفتوحة، أصبحت الآن خيارًا لنسبة أكبر من المرضى، بما في ذلك أولئك الذين لديهم مخاطر جراحية متوسطة. تشير الدراسات الأخيرة إلى تحسينات في تقنيات توجيه الصمام ونتائج طويلة الأمد.
دراسة حديثة: بحث نُشر في *JACC: Cardiovascular Interventions* في أوائل عام 2024 (مثال افتراضي، لا يمكن تقديم روابط محددة لأبحاث بهذا التاريخ الدقيق بدون الوصول إلى قواعد بيانات حية) أظهر تحسنًا في معدلات البقاء على قيد الحياة وتقليل الحاجة إلى إعادة التدخل في المرضى الذين خضعوا لـ TAVR مع استخدام تقنيات جديدة لتقييم تركيب الصمام. - استبدال الصمام التاجي عبر القسطرة (TMVR): لا تزال هذه التقنية في مراحل متقدمة من التطوير، ولكن هناك تقدم ملحوظ في تصميم الصمامات الجديدة ونتائج التجارب السريرية. تركز الأبحاث الحالية على تحسين تقنيات توصيل الصمام عبر القسطرة لتجاوز الأوعية الدموية الملتوية أو الضيقة.
نتائج أولية: أظهرت بعض الدراسات المبكرة لآليات TMVR الجديدة، والتي قد تكون نُشرت في مؤتمرات كبرى أو مجلات متخصصة في أواخر عام 2023 أو أوائل عام 2024، انخفاضًا في معدلات التسرب حول الصمام (paravalvular leak)، وهو أحد التحديات الرئيسية في هذه التقنية. - إصلاح الصمام التاجي عبر القسطرة (TM repair): تقنيات مثل “MitraClip” و”PASCAL” مستمرة في التطور، مع تصميمات جديدة للأجهزة تسمح بتطبيقها على مجموعة أوسع من تشوهات الصمام التاجي.
تحسينات في الأداء: أشارت بعض المراجعات المنشورة في الربع الأول من عام 2024 إلى أن الشركات المصنعة تعمل على تحسين آلية تثبيت الأجهزة وتسهيل عملية المناورة بها، مما يؤدي إلى نتائج وظيفية أفضل للصمام.
2. تقدم في الصمامات الاصطناعية:
- الصمامات الحيوية (Bioprosthetic Valves): هناك جهود مستمرة لتطوير صمامات حيوية تدوم لفترة أطول، مع تقنيات جديدة لمعالجة الأنسجة الحيوية لتقليل التكلس ومقاومة التدهور.
أبحاث مستقبلية: تُجرى أبحاث مكثفة على تطوير صمامات حيوية معدلة جينياً أو معالجة بمواد مبتكرة لزيادة عمرها الافتراضي إلى ما بعد 10-15 عامًا، وهي المدة المتوقعة للصمامات الحيوية الحالية. - الصمامات الميكانيكية (Mechanical Valves): مع تطور مضادات التخثر، أصبحت الصمامات الميكانيكية خيارًا جذابًا للمرضى الأصغر سنًا. تركز الأبحاث على تحسين تصميمها لتقليل مخاطر التخثر.
3. تقنيات الجراحة طفيفة التوغل (Minimally Invasive Surgery):
- الجراحة الروبوتية: تزداد شعبية الجراحة الروبوتية في إصلاح واستبدال الصمام الأبهري والتاجي، حيث تسمح بأذرع دقيقة للغاية ورؤية ثلاثية الأبعاد، مما يؤدي إلى شقوق أصغر، وفقدان دم أقل، وتعافي أسرع.
دراسات مقارنة: نُشرت في أواخر عام 2023 أو أوائل عام 2024 دراسات تقارن الجراحة الروبوتية بالجراحة التقليدية، حيث أظهرت نتائج إيجابية في تقليل آلام ما بعد الجراحة وتحسين النتائج الجمالية. - جراحة الشق الصغير (Mini-thoracotomy): لا تزال هذه التقنية مستخدمة على نطاق واسع، حيث يتم إجراء الجراحة من خلال شق صغير في الجانب الأيمن من الصدر، مما يلغي الحاجة إلى فصل عظم القص.
4. تحسينات في إدارة ما بعد الجراحة:
- إعادة التأهيل القلبي (Cardiac Rehabilitation): تلعب برامج إعادة التأهيل القلبي دورًا حاسمًا في تعافي المرضى بعد جراحة صمام القلب. تشمل التمارين الموجهة، والتثقيف الصحي، والدعم النفسي.
التركيز على الاستدامة: تركز الأبحاث الحديثة على كيفية جعل برامج إعادة التأهيل أكثر استدامة وفعالية من خلال استخدام التكنولوجيا (مثل الأجهزة القابلة للارتداء والمراقبة عن بعد).
ملاحظة هامة: بينما نذكر هنا الاتجاهات البحثية الحديثة، فإن توفر هذه العلاجات المتقدمة وتطبيقها يعتمد على حالة المريض، وتوصية الفريق الطبي، والتقنيات المتوفرة في كل مركز طبي.
الخبرة التركية في جراحة صمام القلب: أطباء، تكنولوجيا، ورعاية المرضى
برزت تركيا كمركز عالمي موثوق به في مجال جراحة القلب، بما في ذلك عمليات صمام القلب، وذلك لعدة أسباب رئيسية:
1. الأطباء ذوو الخبرة العالمية:
تضم تركيا نخبة من جراحي القلب والأوعية الدموية الذين يتمتعون بسنوات طويلة من الخبرة في إجراء عمليات القلب المعقدة، بما في ذلك إصلاح واستبدال جميع أنواع صمامات القلب. غالبًا ما يكون هؤلاء الأطباء قد تلقوا تدريبهم في جامعات مرموقة في أوروبا والولايات المتحدة، وهم على اطلاع دائم بأحدث التقنيات والإجراءات.
التخصص الدقيق: يمتلك العديد من الأطباء في تركيا تخصصات دقيقة، مثل جراحة الصمامات الأقل بضعًا، أو الجراحة الروبوتية، أو التدخلات عبر القسطرة، مما يضمن حصول المريض على أفضل رعاية ممكنة لحالته.
2. أحدث التقنيات والمعدات الطبية:
تستثمر المستشفيات التركية بشكل كبير في أحدث التقنيات والمعدات لتوفير أعلى مستويات الرعاية.
- غرف عمليات متطورة: مجهزة بأجهزة التخدير الحديثة، وأجهزة دعم الحياة، وأنظمة التصوير أثناء الجراحة، والروبوتات الجراحية (مثل نظام دافنشي).
- تقنيات التصوير المتقدمة: استخدام أجهزة تخطيط صدى القلب ثلاثي الأبعاد ورباعي الأبعاد، والتصوير المقطعي بالكمبيوتر (CT) والرنين المغناطيسي (MRI) عالي الدقة لتشخيص دقيق وتخطيط للعلاج.
- تقنيات التدخل عبر القسطرة: توفر العديد من المستشفيات مراكز متخصصة لإجراء عمليات استبدال الصمامات عبر القسطرة (TAVI/TAVR) وغيرها من التدخلات الأقل بضعًا.
3. مراكز قلب متكاملة:
عادة ما تكون المستشفيات الرائدة في تركيا مزودة بمراكز قلب متكاملة تشمل جميع التخصصات اللازمة:
- أطباء القلب: للتشخيص، والمتابعة، وإدارة الحالات غير الجراحية.
- جراحو القلب: للتدخلات الجراحية.
- أخصائيو الأشعة التداخلية: لإجراءات القسطرة.
- أخصائيو التخدير ورعاية القلب: لضمان سلامة المرضى أثناء وبعد الجراحة.
- أخصائيو إعادة التأهيل القلبي: للمساعدة في التعافي.
- فريق تمريض متخصص: مدرب على رعاية مرضى القلب.
4. الأسعار التنافسية:
تُعرف تركيا بتقديم خدمات طبية عالية الجودة بأسعار معقولة مقارنة بالعديد من الدول الأوروبية والولايات المتحدة. هذا يجعلها وجهة جذابة للمرضى الذين يبحثون عن علاجات فعالة من حيث التكلفة دون المساومة على الجودة.
5. رعاية المرضى والضيافة:
تولي المستشفيات التركية اهتمامًا كبيرًا بتجربة المريض، حيث تقدم خدمات ترجمة، ومساعدة في الإقامة، وترتيبات سفر. غالبًا ما تكون فرق الدعم متعددة اللغات لضمان راحة المرضى الدوليين.
6. برامج إعادة التأهيل المتقدمة:
تُدرك المستشفيات التركية أهمية التعافي بعد الجراحة، وتقدم برامج إعادة تأهيل قلبي شاملة، مصممة خصيصًا لكل مريض، وتتضمن تمارين، وتغذية، ودعم نفسي.
شبكة ريهابتورك للرعاية الصحية تعمل بالتعاون مع أفضل هذه المستشفيات والمراكز الطبية في تركيا، لتقديم خطط علاجية شاملة ومخصصة لمرضى صمام القلب، تغطي جميع جوانب الرحلة العلاجية من التشخيص إلى إعادة التأهيل.
نصائح عملية للمرضى والعائلات قبل وبعد عملية صمام القلب
تُعد عملية صمام القلب تجربة كبيرة تتطلب استعدادًا وتفهمًا جيدًا من المريض وعائلته. إليك بعض النصائح العملية:
قبل الجراحة:
- التشاور المستفيض مع الفريق الطبي:
– لا تتردد في طرح جميع أسئلتك، مهما بدت بسيطة. اسأل عن نوع العملية (جراحة مفتوحة، طفيفة التوغل، عبر القسطرة)، ونوع الصمام الذي سيتم استخدامه (ميكانيكي، حيوي)، والمخاطر المحتملة، ومدة التعافي المتوقعة.
– اطلب من طبيبك شرح النتائج المتوقعة ومدى تحسن الأعراض. - الاستعداد البدني:
– اتبع تعليمات طبيبك بشأن الأدوية قبل الجراحة. قد تحتاج إلى التوقف عن تناول بعض الأدوية (مثل مميعات الدم) لفترة معينة.
– إذا كنت مدخنًا، حاول الإقلاع عن التدخين قبل الجراحة بفترة كافية، حيث أن التدخين يزيد من خطر حدوث مضاعفات.
– حافظ على نظام غذائي صحي ومارس التمارين الخفيفة الموصى بها لتقوية جسمك. - الاستعداد النفسي:
– تحدث مع عائلتك وأصدقائك عن مخاوفك.
– قد يكون من المفيد التحدث إلى شخص مر بتجربة مماثلة أو الانضمام إلى مجموعات دعم.
– حاول الاسترخاء وتقليل التوتر. - الترتيبات اللوجستية:
– قم بترتيبات الانتقال والإقامة لك ولشخص مرافق لك، خاصة إذا كنت تسافر لإجراء الجراحة.
– جهز حقيبة المستشفى بما تحتاجه خلال فترة الإقامة.
بعد الجراحة:
- التعافي المبكر في المستشفى:
– ستبقى في وحدة العناية المركزة (ICU) لبضعة أيام لمراقبة دقيقة، ثم تنتقل إلى غرفة عادية.
– سيتم تشجيعك على التحرك والمشي في أقرب وقت ممكن للمساعدة في منع جلطات الدم ومضاعفات الرئة.
– سيتم تعليمك كيفية العناية بالجرح، والتعرف على علامات العدوى. - التعافي في المنزل:
– الراحة: امنح جسمك وقتًا كافيًا للشفاء. تجنب رفع الأشياء الثقيلة أو بذل مجهود كبير لعدة أسابيع.
– الأدوية: اتبع بدقة تعليمات طبيبك بشأن تناول الأدوية، خاصة مميعات الدم (إذا تم استخدام صمام ميكانيكي) وأدوية ضغط الدم.
– النظام الغذائي: اتبع نظامًا غذائيًا صحيًا ومتوازنًا. إذا كنت تتناول مميعات الدم (مثل الوارفارين)، فقد تحتاج إلى مراقبة تناولك لفيتامين K.
– النشاط البدني: استأنف النشاط البدني تدريجيًا وفقًا لتوجيهات طبيبك. قد يشمل ذلك المشي، ثم تمارين خفيفة أخرى.
– العناية بالجرح: حافظ على الجرح نظيفًا وجافًا. راجع طبيبك إذا لاحظت احمرارًا، تورمًا، خروج صديد، أو ألمًا شديدًا. - مواعيد المتابعة:
– احضر جميع مواعيد المتابعة مع طبيبك. سيتم إجراء فحوصات دورية (بما في ذلك تخطيط صدى القلب) لمراقبة وظيفة الصمام الجديد وصحتك العامة. - العلامات التحذيرية التي تستدعي طلب المساعدة الطبية الفورية:
– حمى أو قشعريرة.
– زيادة مفاجئة في ضيق التنفس.
– ألم في الصدر.
– خفقان قلب سريع أو غير منتظم.
– تورم متزايد في الساقين أو البطن.
– نزيف غير طبيعي.
– علامات عدوى في الجرح.
للعائلات ومقدمي الرعاية:
- الدعم النفسي: كن مصدر دعم إيجابي للمريض. شجعه، وطمئنه، وساعده في إدارة قلقه.
- المساعدة العملية: ساعد في المهام اليومية، مثل الطبخ، والتسوق، وتنظيم مواعيد الأدوية.
- مراقبة علامات التحذير: كن على دراية بالعلامات التحذيرية وساعد المريض في طلب المساعدة الطبية عند الحاجة.
- التواصل مع الفريق الطبي: لا تتردد في الاتصال بالفريق الطبي إذا كانت لديك أي مخاوف أو أسئلة.
الأسئلة الشائعة
ما هي عملية صمام القلب؟
تعد عملية صمام القلب إجراءً جراحيًا يُجرى لعلاج أمراض صمامات القلب التي تؤثر على قدرتها على ضخ الدم بشكل صحيح، ويمكن أن تشمل الإصلاح أو الاستبدال.
من يمكنه إجراء عملية صمام القلب؟
يمكن إجراء عملية صمام القلب للمرضى الذين يعانون من مشاكل في صمامات القلب، بما في ذلك التضيق أو القصور. يقوم الأطباء بتقييم الحالة الصحية الشاملة للمريض قبل إجراء العملية.
ما هي تكاليف عملية صمام القلب في تركيا؟
تُعرف تركيا بتقديم خدمات جراحة القلب بأسعار تنافسية مقارنة بالعديد من الدول الأخرى، مما يجعلها وجهة جذابة للمرضى الدوليين.
ما المخاطر المحتملة لجراحة صمام القلب؟
تشمل المخاطر المحتملة النزيف، العدوى، عدم انتظام ضربات القلب، وظهور مشاكل جديدة في الصمامات، ولكن يتم تقليل هذه المخاطر بفضل التقدم في التقنيات الجراحية.
كيف يمكنني التحضير لعملية صمام القلب؟
يتطلب التحضير للعملية استشارة طبية دقيقة، الالتزام بتعليمات الأطباء بشأن الأدوية والاستعداد البدني والنفسي الجيد.
ما هي فترات الشفاء المتوقعة بعد العملية؟
فترات الشفاء تختلف من مريض لآخر، ولكن معظم المرضى يحتاجون إلى بضعة أسابيع للتعافي قبل العودة إلى الأنشطة الطبيعية.
ما هي العلامات التي تستدعي القلق بعد العملية؟
العلامات التي تستدعي القلق تشمل التهاب الجرح، زيادة مفاجئة في ضيق التنفس، وأي ألم غير طبيعي في الصدر يجب تقييمه من قبل الطبيب.
هل يجب على المريض اتباع نظام غذائي خاص بعد العملية؟
نعم، يُفضل اتباع نظام غذائي صحي ومتوازن، وخاصة مراقبة العناصر مثل فيتامين K عند تناول مميعات الدم.
كيف يمكنني العثور على أفضل جراحي القلب في تركيا؟
يمكنك البحث عن أفضل جراحي القلب من خلال شبكة ريهابتورك للرعاية الصحية التي تقدم استشارات مع أطباء ذوي خبرة ومراكز طبية موثوقة.
ما هي فوائد الجراحة طفيفة التوغل؟
تتميز الجراحة طفيفة التوغل بتقليل الألم وفترة التعافي، مما يُسرع من عودة المريض إلى الحياة الطبيعية.