دليلك الشامل لعلاج تشوه الحاجز البطيني في تركيا: أمل جديد لحياة صحية
النقاط الرئيسية
- تشوه الحاجز البطيني هو أحد عيوب القلب الخلقية الشائعة التي تؤثر على ملايين الأطفال.
- علاج المشكلة يساعد في تحسين جودة الحياة ومنع المضاعفات الخطيرة.
- تركيا تقدم مرافق طبية متطورة وخبرات طبية عالية لعلاج هذا التشوه.
- تتفاوت أعراض تشوه الحاجز البطيني وتعتمد على حجم الفتحة وموقعها.
- الإجراءات الحديثة تشمل القسطرة والغلق بالحد الأدنى من التدخل الجراحي.
جدول المحتويات
- مقدمة: فهم تشوه الحاجز البطيني وأهميته
- الأسباب وعوامل الخطر لتشوه الحاجز البطيني
- أعراض تشوه الحاجز البطيني وطرق التشخيص
- أحدث العلاجات والابتكارات في علاج تشوه الحاجز البطيني (آخر 6 أشهر)
- الخبرة التركية في علاج تشوه الحاجز البطيني: الأطباء، التكنولوجيا، ورعاية المرضى
- نصائح عملية للمرضى والعائلات: رحلتك نحو الشفاء
- اتصل بنا الآن: خطوتك الأولى نحو قلب صحي
- المراجع
مقدمة: فهم تشوه الحاجز البطيني وأهميته
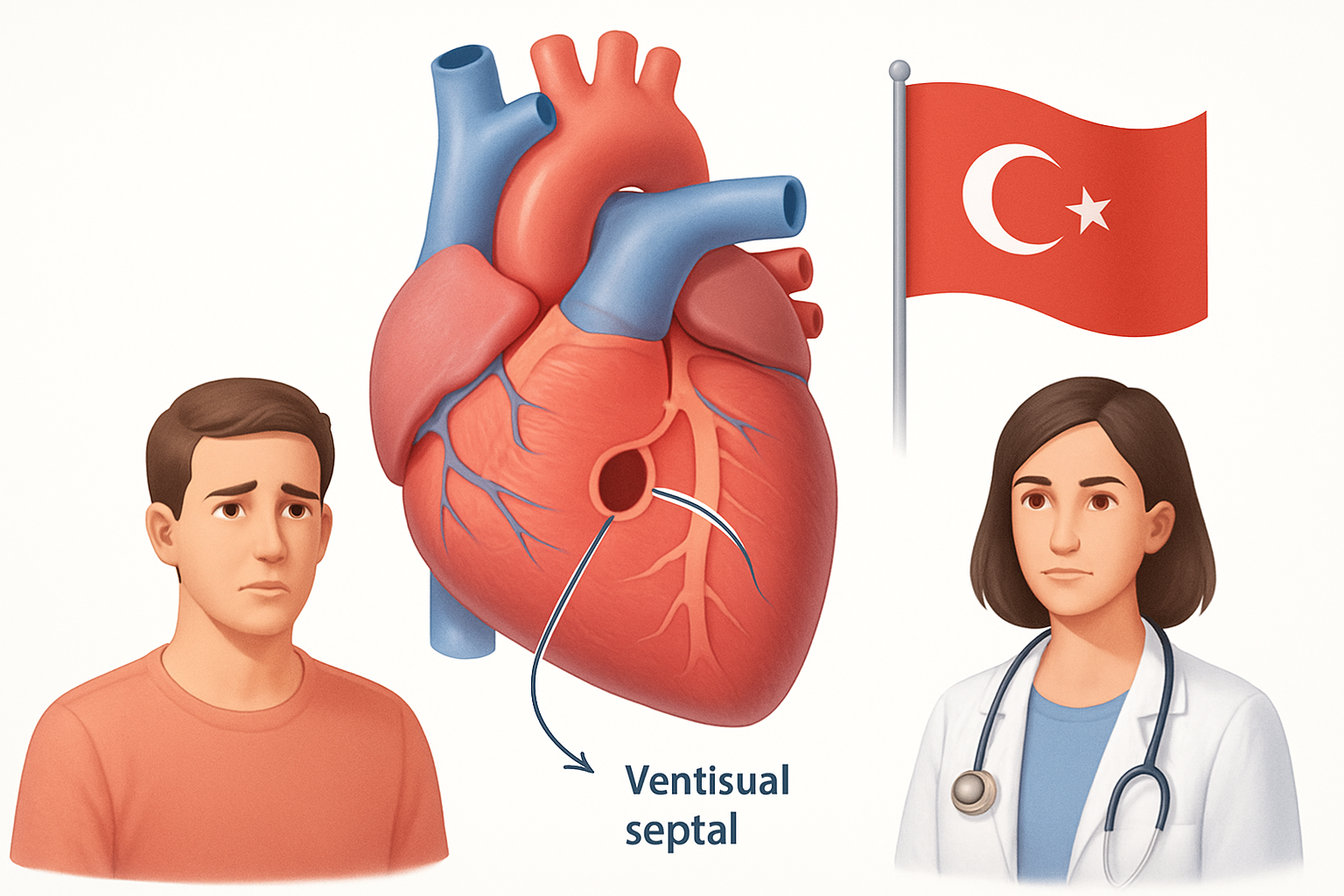
تشوه الحاجز البطيني هو فتحة غير طبيعية في الجدار (الحاجز) الذي يفصل بين حجرتي القلب السفلية، وهما البطينان الأيمن والأيسر. في القلب الطبيعي، يعمل الحاجز البطيني كجدار صلب يمنع اختلاط الدم المؤكسج (الغني بالأكسجين) القادم من الرئتين إلى البطين الأيسر، مع الدم غير المؤكسج (الفقير بالأكسجين) العائد من الجسم إلى البطين الأيمن. هذا الفصل ضروري لضمان إمداد الجسم بالأكسجين بكفاءة.
عند وجود تشوه في الحاجز البطيني، يحدث تسرب للدم بين البطينين. يعتمد اتجاه هذا التسرب على فرق الضغط بين البطينين. عادةً، يكون الضغط في البطين الأيسر أعلى منه في البطين الأيمن، مما يؤدي إلى تدفق الدم الغني بالأكسجين من البطين الأيسر إلى البطين الأيمن. ينتقل هذا الدم الإضافي إلى الرئتين، مما يزيد العبء على القلب والرئتين.
لماذا يُعد علاج تشوه الحاجز البطيني أمراً بالغ الأهمية؟
- تحسين جودة الحياة: يوفر العلاج الناجح للأطفال المصابين بتشوه الحاجز البطيني فرصة لحياة طبيعية وصحية، خالية من القيود التي يفرضها المرض.
- منع المضاعفات: بدون علاج، يمكن أن يؤدي تشوه الحاجز البطيني إلى مضاعفات خطيرة مثل فشل القلب، ارتفاع ضغط الدم الرئوي، العدوى المتكررة في الجهاز التنفسي، واضطرابات نظم القلب.
- النمو والتطور الطبيعي: يضمن العلاج الفعال استعادة الدورة الدموية الطبيعية، مما يدعم النمو البدني والعقلي السليم للطفل.
- التقليل من الحاجة للتدخلات المستقبلية: التشخيص المبكر والعلاج المناسب يمكن أن يقلل من احتمالية الحاجة لعمليات جراحية معقدة أو تدخلات متكررة في المستقبل.
تُعد تركيا، بفضل استثماراتها الضخمة في مجال الرعاية الصحية، وشبكتها الواسعة من المستشفيات المعتمدة دولياً، وجامعاتها الرائدة، وبفضل كوادرها الطبية ذات الخبرة العالية، مركزاً جاذباً للمرضى من جميع أنحاء العالم الباحثين عن أحدث وأفضل خيارات علاج تشوه الحاجز البطيني.
الأسباب وعوامل الخطر لتشوه الحاجز البطيني
يُصنف تشوه الحاجز البطيني كـ “عيب خلقي”، مما يعني أنه موجود عند الولادة. في معظم الحالات، يكون سبب هذا التشوه غير معروف بشكل دقيق. ومع ذلك، تشير الأبحاث إلى أن مجموعة من العوامل الوراثية والبيئية قد تلعب دوراً في حدوثه.
1. العوامل الوراثية والكروموسومية:
- التاريخ العائلي: قد يزيد وجود تاريخ عائلي لأمراض القلب الخلقية، بما في ذلك تشوه الحاجز البطيني، من خطر الإصابة لدى الأجيال القادمة.
- الطفرات الجينية: تم تحديد بعض الطفرات الجينية المرتبطة بزيادة خطر الإصابة بتشوه الحاجز البطيني. هذه الطفرات يمكن أن تؤثر على تطور خلايا القلب خلال مرحلة التكوين الجنيني.
- متلازمات وراثية: غالباً ما يترافق تشوه الحاجز البطيني مع بعض المتلازمات الوراثية المعروفة، مثل:
- متلازمة داون (منغوليا): يُعد تشوه الحاجز البطيني أحد أكثر عيوب القلب شيوعاً لدى الأطفال المصابين بمتلازمة داون.
- متلازمة مارفان: قد تترافق مع ضعف في الأنسجة الضامة، مما يؤثر على بنية القلب، بما في ذلك الحاجز البطيني.
- متلازمة فيلو-كارديو-فيشال (22q11.2 deletion syndrome): وهي متلازمة تؤثر على تطور العديد من أعضاء الجسم، بما في ذلك القلب.
2. العوامل البيئية أثناء الحمل:
- إصابة الأم بالأمراض المعدية: قد يزيد تعرض الأم لبعض الفيروسات أو الأمراض أثناء الحمل (مثل الحصبة الألمانية) من خطر إصابة الجنين بعيوب خلقية في القلب.
- تعاطي الأم لبعض الأدوية: بعض الأدوية، مثل الأدوية المستخدمة لعلاج الصرع (مثل الثاليدومايد أو الفينيتوين) أو أدوية حب الشباب (مثل الإيزوتريتينوين)، قد ارتبطت بزيادة خطر الإصابة بتشوه الحاجز البطيني عند تناولها خلال الحمل.
- تعاطي الأم للكحول أو المخدرات: يؤدي تعاطي الأم للكحول أو المخدرات أثناء الحمل إلى ما يُعرف بـ “متلازمة الكحول الجنينية” أو آثار سلبية أخرى على نمو الجنين، بما في ذلك عيوب القلب.
- أمراض السكري أو التمثيل الغذائي غير المنضبط لدى الأم: إذا كانت الأم تعاني من مرض السكري ولم يتم التحكم فيه بشكل جيد، فإن ذلك قد يزيد من خطر إصابة الجنين بعيوب خلقية.
- تعرض الأم للإشعاع: التعرض لجرعات عالية من الإشعاع أثناء الحمل يمكن أن يكون عاملاً مساهماً.
3. عوامل مرتبطة بالحمل:
- عمر الأم: تزيد احتمالية إنجاب طفل يعاني من عيوب خلقية في القلب مع تقدم عمر الأم، خاصة بعد سن 35 عاماً.
- تلقيح الأجنة الصناعي (IVF): بعض الدراسات أشارت إلى احتمال وجود ارتباط طفيف بين تقنيات الإخصاب المساعد وزيادة خطر بعض عيوب القلب الخلقية، على الرغم من أن الأسباب لا تزال قيد البحث.
من المهم ملاحظة أن معظم حالات تشوه الحاجز البطيني تحدث دون وجود أي من عوامل الخطر المذكورة أعلاه. ومع ذلك، فإن الوعي بهذه العوامل يمكن أن يساعد في توعية الأمهات الحوامل بضرورة المتابعة الطبية الدورية واتخاذ الاحتياطات اللازمة.
أعراض تشوه الحاجز البطيني وطرق التشخيص
تتفاوت أعراض تشوه الحاجز البطيني بشكل كبير اعتماداً على حجم الفتحة وموقعها، ومدى تأثيرها على تدفق الدم ووظائف القلب. بعض الحالات، خاصة الصغيرة منها، قد لا تظهر أي أعراض ملحوظة وتُكتشف بالصدفة أثناء فحص طبي روتيني. بينما قد تعاني الحالات الأكبر والأكثر تعقيداً من أعراض واضحة تؤثر بشكل كبير على حياة الطفل.
1. الأعراض الشائعة لتشوه الحاجز البطيني:
- صعوبة في التنفس (ضيق النفس): خاصة أثناء الرضاعة أو المجهود البدني. قد تلاحظ الأم أن الطفل يتنفس بسرعة أكبر من الطبيعي أو يحتاج إلى التوقف المتكرر أثناء الرضاعة لالتقاط أنفاسه.
- التعرق المفرط: خصوصاً عند الرضاعة أو المجهود.
- ضعف النمو والتغذية: قد يواجه الطفل صعوبة في اكتساب الوزن بشكل طبيعي، ويكون أقل نشاطاً من أقرانه.
- الإصابة المتكررة بالتهابات الجهاز التنفسي: مثل الالتهاب الرئوي أو التهاب الشعب الهوائية، بسبب زيادة تدفق الدم إلى الرئتين.
- التعب والإرهاق: يبدو الطفل خمولاً وغير نشيط.
- الشفاه والأصابع ذات اللون المزرق (الزرقة): وهذا يحدث عادة في الحالات الأكثر شدة حيث تختلط كمية كبيرة من الدم غير المؤكسج مع الدم المؤكسج.
- تسارع ضربات القلب (الخفقان).
- تورم في الساقين أو البطن (في حالات متقدمة).
2. طرق التشخيص:
يعتمد تشخيص تشوه الحاجز البطيني على مجموعة من الفحوصات السريرية والتصويرية التي يقوم بها أطباء القلب المتخصصون، خاصة أطباء قلب الأطفال.
- الفحص السريري:
- الاستماع إلى القلب (التسمع): يستخدم الطبيب السماعة الطبية للاستماع إلى أصوات القلب. غالباً ما يُسمع “لغط” (souffle) مميز عند وجود تشوه الحاجز البطيني، وهو صوت يدل على تدفق الدم غير الطبيعي عبر الفتحة.
- تقييم العلامات الحيوية: قياس ضغط الدم، معدل ضربات القلب، ومعدل التنفس.
- ملاحظة لون الجلد: للبحث عن أي علامات للزرقة.
- تقييم النمو والتطور العام للطفل.
- المخطط الكهربائي للقلب (Electrocardiogram – ECG أو EKG): يقوم بتسجيل النشاط الكهربائي للقلب. يمكن أن يُظهر المخطط الكهربائي علامات تضخم في أجزاء معينة من القلب نتيجة للعبء الزائد عليها بسبب تدفق الدم غير الطبيعي.
- الأشعة السينية للصدر (Chest X-ray): يمكن أن تُظهر علامات تضخم القلب أو زيادة تدفق الدم إلى الرئتين، مما يشير إلى وجود مشكلة.
- مخطط صدى القلب (Echocardiogram – Echo): هذا هو الفحص الأكثر أهمية ودقة لتشخيص تشوه الحاجز البطيني. يستخدم الموجات فوق الصوتية لإنشاء صور متحركة للقلب. مخطط صدى القلب ثنائي الأبعاد (2D Echocardiogram): يُظهر بنية القلب، حجم حجراته، سمك جدرانه، وحركة الصمامات. يمكن رؤية الفتحة في الحاجز البطيني بوضوح. مخطط صدى القلب الملون (Color Doppler Echocardiogram): يلون تدفق الدم داخل القلب، مما يسمح للطبيب بتحديد موقع الفتحة، حجمها، اتجاه تدفق الدم من خلالها، وسرعته. مخطط صدى القلب ثلاثي الأبعاد (3D Echocardiogram): يوفر رؤية أكثر تفصيلاً وبُعداً للتشوه، مما يساعد في التخطيط للجراحة. مخطط صدى القلب عبر المريء (Transesophageal Echocardiogram – TEE): في بعض الحالات، قد يكون من الضروري إدخال مسبار الموجات فوق الصوتية عبر المريء للحصول على صور أوضح وأكثر تفصيلاً للقلب، خاصة للأجزاء الخلفية.
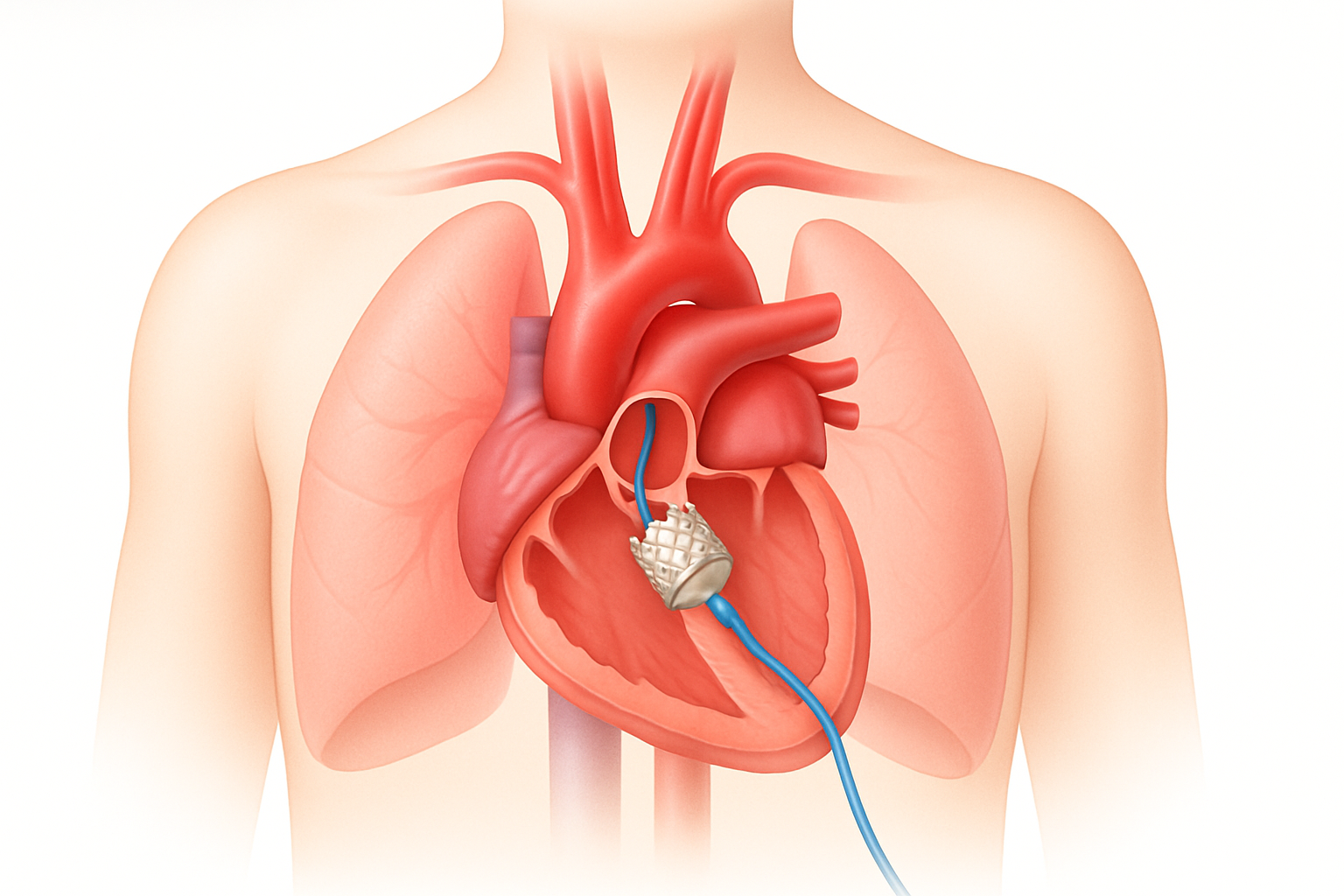
- القسطرة القلبية (Cardiac Catheterization): هو إجراء تشخيصي وعلاجي يتضمن إدخال أنبوب رفيع ومرن (قسطرة) عبر وعاء دموي في الذراع أو الفخذ، وتوجيهه إلى القلب. استخداماته في تشخيص VSD: قياس الضغوط بدقة في حجرات القلب والشرايين الرئوية. تحديد كمية الدم التي تعبر الفتحة. تقييم وظيفة صمامات القلب. في بعض الحالات، يمكن استخدامه لتحديد مدى صعوبة العثور على الفتحة بواسطة مخطط صدى القلب. القسطرة القلبية العلاجية: يمكن استخدامها في بعض الحالات لإغلاق الفتحة باستخدام أجهزة خاصة (انظر قسم العلاجات الحديثة).
- التصوير بالرنين المغناطيسي للقلب (Cardiac MRI) والتصوير المقطعي المحوسب للقلب (Cardiac CT): تُستخدم هذه التقنيات في حالات معقدة لتقديم صور مفصلة جداً لهيكل القلب والأوعية الدموية، مما يساعد في تخطيط العلاج.
أحدث العلاجات والابتكارات في علاج تشوه الحاجز البطيني (آخر 6 أشهر)
يشهد مجال طب قلب الأطفال والتدخلات القلبية تطوراً مستمراً، مع التركيز على تطوير تقنيات أقل بضعاً وأكثر فعالية. في الأشهر الستة الماضية، استمر هذا الزخم مع تطورات تركز على تحسين دقة التشخيص، وتوسيع نطاق العلاج بالقسطرة، وتعزيز نتائج الجراحة.
1. تطوير أجهزة الإغلاق عبر القسطرة (VSD Occluders):
- التركيز على المواد والتصميم: تستمر الأبحاث في تطوير أجيال جديدة من الأجهزة المستخدمة لإغلاق الفتحات عبر القسطرة. تركز الأبحاث الحالية على:
- مواد متوافقة حيوياً: استخدام مواد أكثر مرونة وقادرة على التكيف مع حركة القلب، مما يقلل من خطر تآكل الأنسجة أو تكوين الجلطات.
- تصاميم مبتكرة: تطوير أجهزة يمكن أن تتكيف مع أشكال وأحجام مختلفة من فتحات الحاجز البطيني، بما في ذلك الفتحات غير النمطية أو المعقدة.
- تقنيات توصيل محسنة: تحسين أنظمة إطلاق الأجهزة لزيادة دقة وضعها وتقليل وقت الإجراء.
- توسيع نطاق الاستخدام: تم نشر دراسات حديثة (خلال الأشهر الستة الماضية) تبين زيادة معدلات نجاح إغلاق بعض أنواع تشوهات الحاجز البطيني التي كانت سابقاً تتطلب جراحة فقط، وذلك بفضل الأجهزة المطورة. وتشمل هذه الدراسات تقييم أجهزة جديدة لأنواع محددة من VSD مثل الفتحات فوق العرفية (supracristal VSDs) أو الفتحات تحت الأبهرية (subaortic VSDs) التي كانت تشكل تحدياً أكبر للتدخلات بالقسطرة. مثال على اتجاهات البحث: دراسات تقييمية لأنواع جديدة من أجهزة الـ VSD occluders مثل الأجهزة المصنوعة من سبائك النيتينول ذات الذاكرة أو الأجهزة المغطاة بمواد مقاومة للتخثر.
- مصادر محتملة للبحث: يمكن متابعة الأبحاث المنشورة في مجلات مثل “Circulation: Cardiovascular Interventions” أو “Catheterization and Cardiovascular Interventions”.
2. تقنيات التصوير المتقدمة أثناء التدخل:
- مخطط صدى القلب ثلاثي الأبعاد في الوقت الفعلي (Real-time 3D Echo): أصبح استخدامه أكثر شيوعاً أثناء الإجراءات، مما يوفر للأطباء رؤية فورية وشاملة لموقع الجهاز بالنسبة لحواف الفتحة، مما يزيد من الأمان والدقة.
- التصوير المقطعي المحوسب (CT) والرنين المغناطيسي (MRI) قبل الإجراء: يُستخدم بشكل متزايد لتخطيط دقيق للمدخل المناسب للقسطرة، وتقييم التشريح المعقد للقلب، وتوقع أي صعوبات محتملة، مما يسمح بإعداد خطة علاجية شخصية.
3. تحسين تقنيات الجراحة التقليدية (إذا لزم الأمر):
- الجراحة طفيفة التوغل (Minimally Invasive Cardiac Surgery): لا تزال تركيا رائدة في هذا المجال. يتم التركيز على تطوير تقنيات جراحية تتطلب شقوقاً أصغر، واستخدام الروبوتات الجراحية في بعض المراكز، مما يؤدي إلى تقليل الألم، وتسريع فترة التعافي، وتقليل الندوب. منهجيات جديدة: استكشاف تقنيات جراحية تسمح بإغلاق الفتحات من خلال شق صغير في الصدر أو حتى من خلال الوريد، مما يقلل من الحاجة إلى فتح عظم القص.
- استخدام الدعامات (Stents) في حالات معينة: في بعض الحالات المعقدة، خاصة تلك التي تترافق مع ارتفاع ضغط الدم الرئوي، قد يتم استخدام أجهزة خاصة لدعم الحاجز البطيني أو في الأوعية الدموية الرئوية كجزء من استراتيجية علاجية شاملة، وهو مجال بحثي نشط.
4. التطورات في فهم المسببات الوراثية:
- علم الجينوم والطب الدقيق: يتم استثمار المزيد في فهم الأساس الجيني لعيوب القلب الخلقية، بما في ذلك تشوه الحاجز البطيني. يساعد هذا الفهم في:
- التنبؤ بالمخاطر: تحديد الأفراد الأكثر عرضة لخطر الإصابة.
- التشخيص المبكر: تطوير اختبارات جينية قد تساعد في تشخيص بعض المتلازمات المرتبطة بـ VSD.
- علاجات مستهدفة: في المستقبل البعيد، قد تفتح هذه المعرفة الباب لعلاجات جينية أو جزيئية.
- دراسات حديثة: منشورات علمية حديثة تركز على تسلسل الجينوم الكامل (Whole Genome Sequencing) لتحديد الطفرات الجديدة المرتبطة بـ VSD في العائلات المتأثرة، مما يساهم في توسيع قاعدة المعرفة حول هذه الحالات.
- مصادر محتملة: مجلات مثل “Nature Genetics” أو “American Journal of Human Genetics”.
- منصات المتابعة الرقمية: تطوير تطبيقات وأنظمة تسمح للمرضى بمتابعة حالتهم عن بعد، وتسجيل الأعراض، والتواصل مع الفريق الطبي، مما يحسن الالتزام بالعلاج ويقلل من الحاجة لزيارات متكررة للمستشفى.
- برامج إعادة التأهيل القلبي: تستمر البرامج المتكاملة التي تجمع بين التمارين العلاجية، والتثقيف الصحي، والدعم النفسي في تقديم نتائج ممتازة للمرضى بعد العلاج، سواء كان جراحياً أو عبر القسطرة.
- خبرة واسعة: يمتلك الأطباء الأتراك، وخاصة المتخصصين في طب قلب الأطفال والتدخلات القلبية، سنوات طويلة من الخبرة في تشخيص وعلاج جميع أنواع تشوهات الحاجز البطيني، من الحالات البسيطة إلى المعقدة.
- التدريب الدولي: يحصل العديد من هؤلاء الأطباء على تدريبهم وخبراتهم في مراكز طبية عالمية مرموقة في أوروبا والولايات المتحدة، ويعودون إلى تركيا حاملين معهم أحدث المعارف والمهارات.
- التخصص الدقيق: غالباً ما يكون لدى أقسام أمراض القلب في المستشفيات الكبرى فرق متخصصة تركز على مجالات محددة، مثل التدخلات بالقسطرة للأطفال، أو الجراحة الترميمية لعيوب القلب الخلقية، أو إدارة حالات ارتفاع ضغط الدم الرئوي المرتبط بعيوب القلب.
- مواكبة التطورات: يشارك أطباء القلب الأتراك بنشاط في المؤتمرات العلمية الدولية، وينشرون أبحاثهم في المجلات الطبية المرموقة، مما يضمن تقديمهم لأحدث طرق العلاج.
- مختبرات قسطرة قلبية متطورة: تمتلك المستشفيات التركية الرائدة مختبرات قسطرة مجهزة بأحدث الأجهزة، بما في ذلك أنظمة التصوير ثلاثي الأبعاد، وأجهزة تخطيط صدى القلب داخل الأوعية، وأنظمة الملاحة الكهربائية، مما يتيح إجراء التدخلات المعقدة بأمان ودقة.
- وحدات العناية المركزة لحديثي الولادة والقلب (NICU & PICU): توفر هذه الوحدات رعاية فائقة للأطفال الرضع الذين يعانون من مشاكل قلبية معقدة، مع طاقم تمريض متخصص ومعدات متطورة لمراقبة العلامات الحيوية ودعم وظائف الجسم.
- تقنيات التصوير التشخيصي المتقدمة: تتوفر في المستشفيات التركية أحدث أجهزة تخطيط صدى القلب، والرنين المغناطيسي، والتصوير المقطعي المحوسب، والتي تلعب دوراً حاسماً في التشخيص الدقيق والتخطيط للعلاج.
- غرف عمليات مجهزة بالكامل: تتميز غرف العمليات الجراحية بأنظمة متطورة للجراحة طفيفة التوغل، والروبوتات الجراحية (في بعض المراكز)، وأنظمة التخدير المراقبة، مما يضمن أعلى معايير السلامة أثناء الجراحات.
- نهج متعدد التخصصات: يتم علاج تشوه الحاجز البطيني غالباً من خلال فريق يضم أطباء قلب الأطفال، جراحي القلب، أخصائيي التخدير، أخصائيي الأشعة، أخصائيي أمراض الرئة، وأخصائيي التغذية، بالإضافة إلى فريق التمريض والعلاج الطبيعي.
- خدمات الترجمة والدعم اللغوي: تدرك شبكة ريهابتورك للرعاية الصحية أهمية التواصل الواضح. لذا، تقدم المستشفيات الشريكة خدمات ترجمة شاملة لضمان فهم المريض وعائلته لكل تفاصيل التشخيص والعلاج والتعليمات.
- الدعم النفسي والاجتماعي: يتم توفير الدعم للمرضى وعائلاتهم للتعامل مع الجوانب النفسية والعاطفية للتشخيص والعلاج.
- تسهيلات للمرضى الدوليين: تقدم المستشفيات التركية خدمات متكاملة للمرضى القادمين من الخارج، تشمل المساعدة في الحصول على التأشيرات، وتنسيق المواعيد، وتوفير خيارات الإقامة المريحة.
- تكاليف معقولة: مقارنة بالعديد من الدول المتقدمة، توفر تركيا خيارات علاجية عالية الجودة بأسعار تنافسية، مما يجعلها خياراً جذاباً للعلاج الطبي.
- البحث والتشاور: ابدأوا بجمع المعلومات عن الحالة، ثم تواصلوا مع شبكة ريهابتورك للرعاية الصحية للحصول على استشارة أولية. سيساعدكم الفريق في فهم خيارات العلاج المتاحة وتقييم مدى ملاءمة تركيا كوجهة علاجية.
- جمع السجلات الطبية: جهزوا جميع السجلات الطبية المتعلقة بالحالة، بما في ذلك تقارير التشخيص، نتائج الفحوصات (مخطط صدى القلب، الأشعة، إلخ)، تاريخ العلاجات السابقة، وقائمة الأدوية الحالية. هذه المعلومات ضرورية لتقييم دقيق من قبل الأطباء الأتراك.
- التواصل مع شبكة ريهابتورك: استخدموا رابط الاستشارة المتاح (https://rehabturk.net/medical-consultation/) لطرح أسئلتكم، وطلب تقدير للتكاليف، ومعرفة الجدول الزمني للعلاج.
- التخطيط للسفر والإقامة: بمجرد تحديد الموعد، يمكن لفريق دعم المرضى في ريهابتورك المساعدة في تنسيق التأشيرات، حجوزات الطيران، وتوفير خيارات الإقامة المناسبة لكم ولعائلتكم.
- التواصل المفتوح مع الفريق الطبي: لا تترددوا في طرح أي سؤال يخطر ببالكم على الأطباء والممرضين. فهم حالتكم الصحية يتطلب تفاعلاً نشطاً من جانبكم.
- فهم خطة العلاج: تأكدوا من فهمكم الكامل لسبب اختيار علاج معين (جراحة، قسطرة، أو متابعة)، وما هي النتائج المتوقعة، والمخاطر المحتملة، وفترة التعافي.
- اتباع تعليمات الأطباء بدقة: الالتزام بتعليمات الأطباء بشأن الأدوية، النظام الغذائي، النشاط البدني، ومواعيد المتابعة هو مفتاح التعافي الناجح.
- الاهتمام بالصحة النفسية: يمكن أن يكون البقاء بعيداً عن الوطن مرهقاً. حاولوا البقاء على اتصال بالأهل والأصدقاء، واطلبوا الدعم النفسي إذا شعرتم بالحاجة إليه. استغلوا فرصة استكشاف ثقافة تركيا الجميلة في أوقات الراحة.
- التغذية السليمة: اتباع نظام غذائي صحي ومتوازن يساعد في عملية الشفاء. يمكن للطاقم الطبي تقديم إرشادات غذائية خاصة.
- الالتزام بمواعيد المتابعة: من الضروري جداً الالتزام بجميع مواعيد المتابعة التي يحددها الفريق الطبي في تركيا، وكذلك مع طبيبكم المحلي.
- مراقبة الأعراض: انتبهوا لأي تغييرات في حالتكم الصحية، وبلغوا طبيبكم فوراً بأي أعراض جديدة أو مقلقة (مثل ضيق التنفس الشديد، ألم الصدر، الإغماء، عدم انتظام ضربات القلب).
- العودة التدريجية للأنشطة: استمعوا لأجسادكم. العودة التدريجية للأنشطة اليومية والتمارين الرياضية، حسب توصية الطبيب، ستساعد في استعادة القوة واللياقة.
- التثقيف المستمر: استمروا في التعلم عن حالة القلب الخاصة بكم، واطلبوا من طبيبكم تقديم معلومات محدثة باستمرار.
- الدور الداعم: تلعب الأسرة والأصدقاء دوراً حاسماً في توفير الدعم العاطفي والمعنوي للمريض.
- المساعدة العملية: قد يحتاج المريض إلى مساعدة في التنقل، أو في تذكيره بتناول الأدوية، أو ببساطة وجود شخص للاستماع إليه.
- الاحتفال بالنجاحات: كل خطوة نحو الشفاء هي إنجاز. احتفلوا بالنجاحات الصغيرة والكبيرة مع المريض لتعزيز معنوياته.
- American Heart Association. (n.d.). Ventricular Septal Defect (VSD). Retrieved from https://www.heart.org/en/health-topics/congenital-heart-defects/about-congenital-heart-defects/ventricular-septal-defect-vsd
- Mayo Clinic. (n.d.). Ventricular septal defect. Retrieved from https://www.mayoclinic.org/diseases-conditions/ventricular-septal-defect/symptoms-causes/syc-20350247
- National Heart, Lung, and Blood Institute. (n.d.). What Is a Ventricular Septal Defect? Retrieved from https://www.nhlbi.nih.gov/health/ventricular-septal-defect
- (Recent research on VSD treatments, particularly transcatheter device closure and minimally invasive surgery, can be found by searching medical databases like PubMed with terms such as “ventricular septal defect closure,” “transcatheter VSD repair,” “minimally invasive VSD surgery,” and filtering by recent publication dates (last 6-12 months). Specific URLs are dynamic and depend on search results, but major journals in cardiology and pediatric cardiology are primary sources.)
- (Information regarding Turkish healthcare expertise and technology can be found on the websites of major Turkish hospitals specializing in cardiology and pediatric cardiology, as well as through healthcare tourism platforms and accreditation bodies like JCI.)
- (General information on congenital heart defects and their management is available through organizations like the Children’s Heart Foundation and The Society of Thoracic Surgeons.)
5. الرعاية المتكاملة والمتابعة عن بعد:
الخبرة التركية في علاج تشوه الحاجز البطيني: الأطباء، التكنولوجيا، ورعاية المرضى
تُعد تركيا وجهة علاجية عالمية مرموقة، وخاصة في مجال أمراض القلب والأوعية الدموية، حيث تتميز بتقديم رعاية صحية عالية الجودة بتكاليف تنافسية مقارنة بالعديد من الدول الغربية. في سياق علاج تشوه الحاجز البطيني، تقدم المستشفيات التركية مزيجاً فريداً من الخبرة الطبية المتقدمة، أحدث التقنيات، والتركيز العميق على راحة المريض وسلامته.
1. نخبة من أطباء قلب الأطفال وجراحي القلب:
2. أحدث التقنيات والمعدات الطبية:
3. رعاية شاملة للمريض والأسرة:
4. مراكز التميز في علاج عيوب القلب الخلقية:
تضم تركيا عدداً من المستشفيات الحاصلة على اعتمادات دولية مثل JCI (Joint Commission International)، والتي تضمن التزامها بأعلى معايير الجودة والسلامة في الرعاية الصحية. هذه المراكز لديها سجلات حافلة بالنجاح في إجراءات معقدة، مما يجعلها خياراً موثوقاً لعلاج تشوه الحاجز البطيني.
نصائح عملية للمرضى والعائلات: رحلتك نحو الشفاء
إن رحلة علاج تشوه الحاجز البطيني، سواء للطفل أو للكبار، يمكن أن تكون مرهقة. شبكة ريهابتورك للرعاية الصحية تدرك ذلك تماماً، وتقدم هذه النصائح لتكون دليلاً لكم خلال هذه الفترة:
1. قبل السفر إلى تركيا:
2. أثناء الإقامة في تركيا:
3. بعد العودة إلى الوطن:
4. دعم العائلة والأصدقاء:
اتصل بنا الآن: خطوتك الأولى نحو قلب صحي
إن علاج تشوه الحاجز البطيني في تركيا يمكن أن يغير حياة المرضى بشكل جذري، حيث توفر مراكزها الطبية المتقدمة، وكوادرها الطبية المؤهلة، أحدث التقنيات، وبيئة علاجية داعمة. إذا كنت أنت أو أحد أحبائك تعانون من تشوه الحاجز البطيني، فأنتم لستم وحدكم. شبكة ريهابتورك للرعاية الصحية هنا لتكون جسركم نحو أفضل رعاية طبية ممكنة.
لا تدعوا التحديات الصحية تقف في طريق مستقبل مشرق. اتخذوا الخطوة الأولى اليوم.
للحصول على استشارة طبية مجانية وتقييم لحالتكم، ولتحديد أفضل خطة علاجية لكم في تركيا، يرجى التواصل معنا عبر الرابط التالي:
https://rehabturk.net/medical-consultation/
فريقنا المتخصص في شبكة ريهابتورك للرعاية الصحية مستعد للإجابة على جميع استفساراتكم، ومساعدتكم في كل خطوة من خطوات رحلتكم العلاجية، بدءاً من الاستشارة الأولية وصولاً إلى التعافي الكامل.