جراحة تحرير الحبل الشوكي المربوط: دليل شامل لأحدث العلاجات والخبرات التركية
- فهم كامل لحالة الحبل الشوكي المربوط وأسبابها.
- أحدث العلاجات والتوجهات في جراحة تحرير الحبل الشوكي المربوط.
- خبرات المستشفيات التركية المتقدمة في هذا المجال.
- نصائح عملية للمرضى وعائلاتهم حول الجراحة والتعافي.
- إجابات على الأسئلة الشائعة حول جراحة الحبل الشوكي المربوط.
جدول المحتويات
- مقدمة: فهم الحبل الشوكي المربوط وأهمية جراحة التحرير
- الأسباب وعوامل الخطر للإصابة بالحبل الشوكي المربوط
- أعراض الحبل الشوكي المربوط وطرق التشخيص
- أحدث العلاجات والابتكارات في جراحة تحرير الحبل الشوكي المربوط
- خبرات المستشفيات التركية في جراحة تحرير الحبل الشوكي المربوط
- نصائح عملية للمرضى والعائلات
- الحصول على استشارة طبية متخصصة
مقدمة: فهم الحبل الشوكي المربوط وأهمية جراحة التحرير
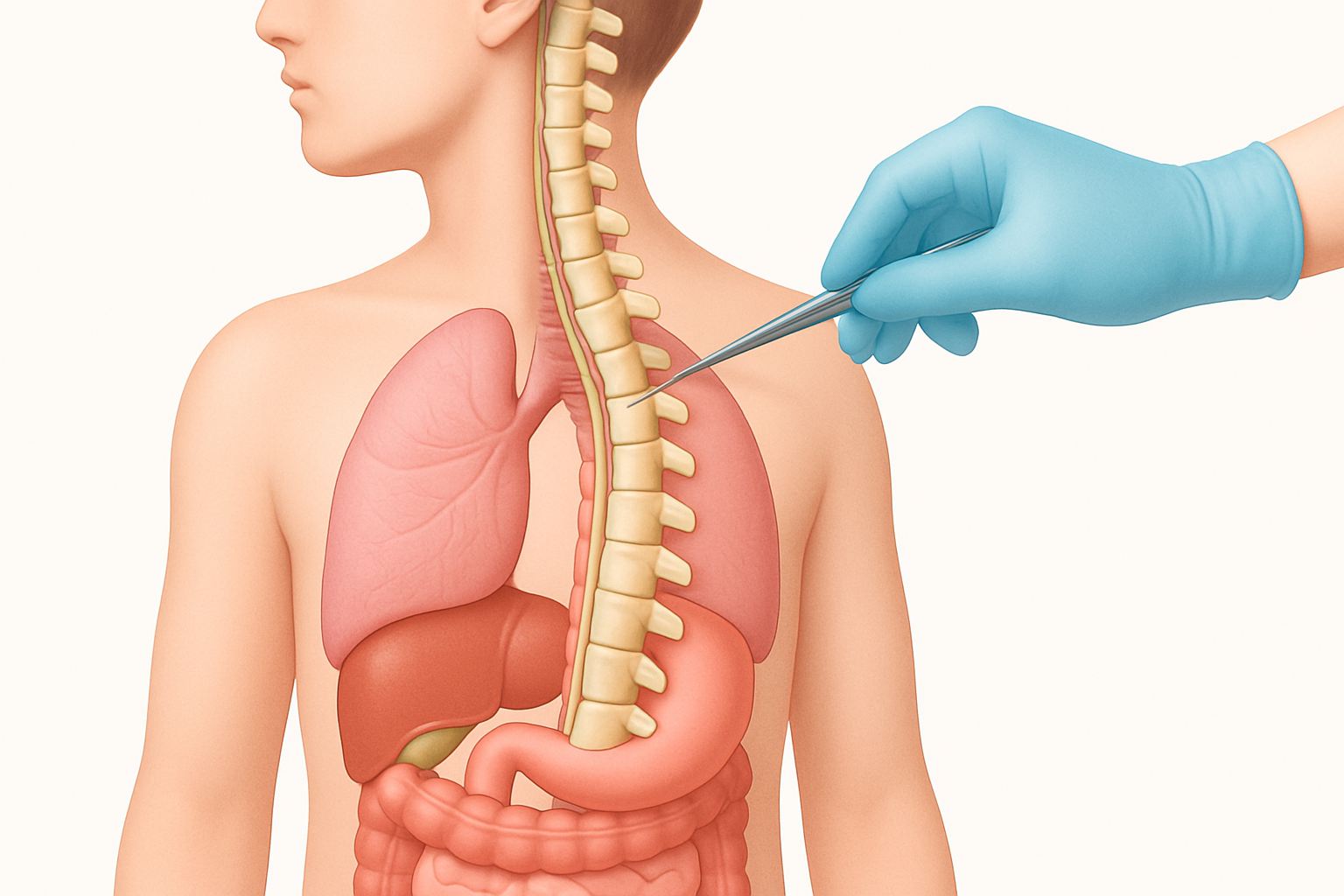
يعتبر الحبل الشوكي المربوط (Tethered Spinal Cord Syndrome – TSCS) حالة عصبية معقدة تتسم بتصاق أو تقييد للحبل الشوكي في قناة العمود الفقري. في الحالة الطبيعية، يمتد الحبل الشوكي بحرية داخل القناة الشوكية، وينتهي عادةً عند مستوى الفقرة القطنية الأولى أو الثانية (L1-L2). عندما يكون الحبل الشوكي “مربوطًا”، فإنه يكون متصلًا بشكل غير طبيعي بالأنسجة المحيطة، وغالبًا ما يكون في الجزء السفلي من القناة الشوكية. هذا التقييد يمنع الحبل الشوكي من التحرك بحرية مع نمو الجسم أو مع حركة الجسم، مما يؤدي إلى تمدده بشكل مفرط. مع مرور الوقت، يمكن أن يسبب هذا التمدد تلفًا للأعصاب، مما ينتج عنه مجموعة واسعة من الأعراض العصبية التي تتراوح من خفيفة إلى شديدة. فهم طبيعة هذه الحالة وأهمية التدخل الجراحي المبكر هو حجر الزاوية في تحسين نوعية حياة المرضى.
تُعد جراحة تحرير الحبل الشوكي المربوط (Spinal Cord Untethering Surgery) الإجراء العلاجي الأساسي لهذه الحالة. الهدف الرئيسي من الجراحة هو فصل الحبل الشوكي عن أي أنسجة ملتصقة به، مما يسمح له بالتحرك بحرية داخل القناة الشوكية. هذا التحرير يقلل من الشد على الحبل الشوكي، ويمنع المزيد من الضرر العصبي، وفي بعض الحالات، قد يؤدي إلى تحسن في الأعراض الموجودة. مع التقدم في التقنيات الجراحية والتصوير الطبي، أصبحت هذه الجراحة أكثر دقة وأمانًا، مما يوفر بصيص أمل للمرضى الذين يعانون من هذه الحالة.
في شبكة ريهابتورك للرعاية الصحية (Rehabtürk Healthcare Providers Network)، ندرك مدى تعقيد وقلق هذه الحالة، ونسعى جاهدين لتوفير معلومات شاملة ودقيقة لمرضانا وعائلاتهم. يشمل هذا المقال استكشافًا معمقًا لأسباب الحبل الشوكي المربوط، وكيفية تشخيصه، وأحدث التطورات في علاجه، مع التركيز بشكل خاص على الخبرات المتميزة التي تقدمها المستشفيات التركية الرائدة في هذا المجال. إن هدفنا هو تمكينك بالمعرفة اللازمة لاتخاذ قرارات مستنيرة بشأن مسار العلاج.
الأسباب وعوامل الخطر للإصابة بالحبل الشوكي المربوط
يُمكن تصنيف أسباب الحبل الشوكي المربوط إلى قسمين رئيسيين: حالات خلقية (تولد مع المريض) وحالات مكتسبة (تظهر لاحقًا في الحياة).
1. الأسباب الخلقية (Congenital Causes):
تُعد العيوب الخلقية هي السبب الأكثر شيوعًا للحبل الشوكي المربوط. تحدث هذه التشوهات أثناء تطور الجنين في الرحم، وتشمل:
- الشوك الفقري المنفلق (Spina Bifida): هو اضطراب في الأنبوب العصبي يحدث في بداية الحمل. هناك عدة أنواع من الشوك الفقري المنفلق، ولكن الأنواع الأكثر ارتباطًا بالحبل الشوكي المربوط تشمل:
- الشوك الفقري المنفلق الظاهر (Spina Bifida Aperta) أو السحايا المفتوحة (Meningocele/Myelomeningocele): في هذه الحالة، لا تنغلق الأقواس الفقرية بشكل كامل، وقد تكون السحايا والحبل الشوكي بارزين للخارج. غالبًا ما يكون الحبل الشوكي في هذه الحالات مرتبطًا بالجلد أو الأنسجة المحيطة.
- الشوك الفقري المنفلق المخفي (Spina Bifida Occulta): وهو النوع الأكثر شيوعًا، حيث لا تنغلق الأقواس الفقرية ولكن الحبل الشوكي والأغشية المحيطة به لا تكون بارزة. ومع ذلك، قد تكون هناك تشوهات كامنة تؤدي إلى ربط الحبل الشوكي، مثل وجود شق في الفقرة، أو كتلة من الشعر (hairy nevus)، أو تكوّن دهني (lipoma) في منطقة أسفل الظهر.
- الورم الشحمي النخاعي (Lipomyelomeningocele): وهو نوع من الشوك الفقري المنفلق حيث ينمو ورم دهني (lipoma) يمتد إلى الحبل الشوكي، ويربطه بالجلد أو الأنسجة العميقة.
- الفتق النخاعي السحائي (Myelomeningocele): كما ذُكر سابقًا، هو شكل حاد من الشوك الفقري المنفلق حيث يبرز الحبل الشوكي والسائل النخاعي عبر فتحة في العمود الفقري.
- الحبل الشوكي المزدوج (Diastematomyelia): حالة نادرة حيث ينقسم الحبل الشوكي إلى جزأين، وغالبًا ما يكون هناك نمو عظمي أو غضروفي يفصل بينهما، مما يسبب تقييدًا.
- الضمور الليفي (Filum Terminale Thickening/Cystic Dysplasia): وهو في كثير من الأحيان السبب الأكثر شيوعًا في حالات الحبل الشوكي المربوط المكتشفة في وقت لاحق من الحياة. في هذه الحالة، يصبح الخيط النهائي (filum terminale)، وهو شريط رفيع من الأنسجة يربط الجزء السفلي من الحبل الشوكي بالعصعص، سميكًا أو غير طبيعي، مما يسبب شدًا على الحبل الشوكي.
2. الأسباب المكتسبة (Acquired Causes):
على الرغم من أنها أقل شيوعًا، إلا أن بعض الحالات المكتسبة يمكن أن تؤدي إلى ربط الحبل الشوكي:
- إصابات العمود الفقري: قد تؤدي الإصابات الشديدة إلى تكوّن نسيج ندبي يعيق حركة الحبل الشوكي.
- الجراحة السابقة للعمود الفقري: قد يتكون نسيج ندبي بعد جراحات العمود الفقري، خاصة تلك التي تتضمن فتح القناة الشوكية أو التعامل مع الأورام أو التشوهات.
- العدوى: قد تؤدي العدوى في العمود الفقري أو الأغشية المحيطة به (مثل التهاب السحايا) إلى تكوين التصاقات.
- الأورام: يمكن للأورام داخل أو حول الحبل الشوكي أن تسبب ضغطًا أو التصاقات.
- النزيف: قد يؤدي النزيف داخل القناة الشوكية إلى تكوين جلطات قد تتليف وتسبب التصاقات.
عوامل الخطر:
تتعلق عوامل الخطر بشكل أساسي بالأسباب الخلقية. أي حالة تؤثر على التطور الطبيعي للجهاز العصبي المركزي أثناء الحمل المبكر يمكن اعتبارها عامل خطر. على سبيل المثال، فإن وجود تاريخ عائلي للشوك الفقري المنفلق أو عيوب الأنبوب العصبي الأخرى يزيد من احتمالية الإصابة. بالإضافة إلى ذلك، فإن نقص حمض الفوليك لدى الأم قبل وأثناء الحمل كان مرتبطًا بزيادة خطر الإصابة بعيوب الأنبوب العصبي.
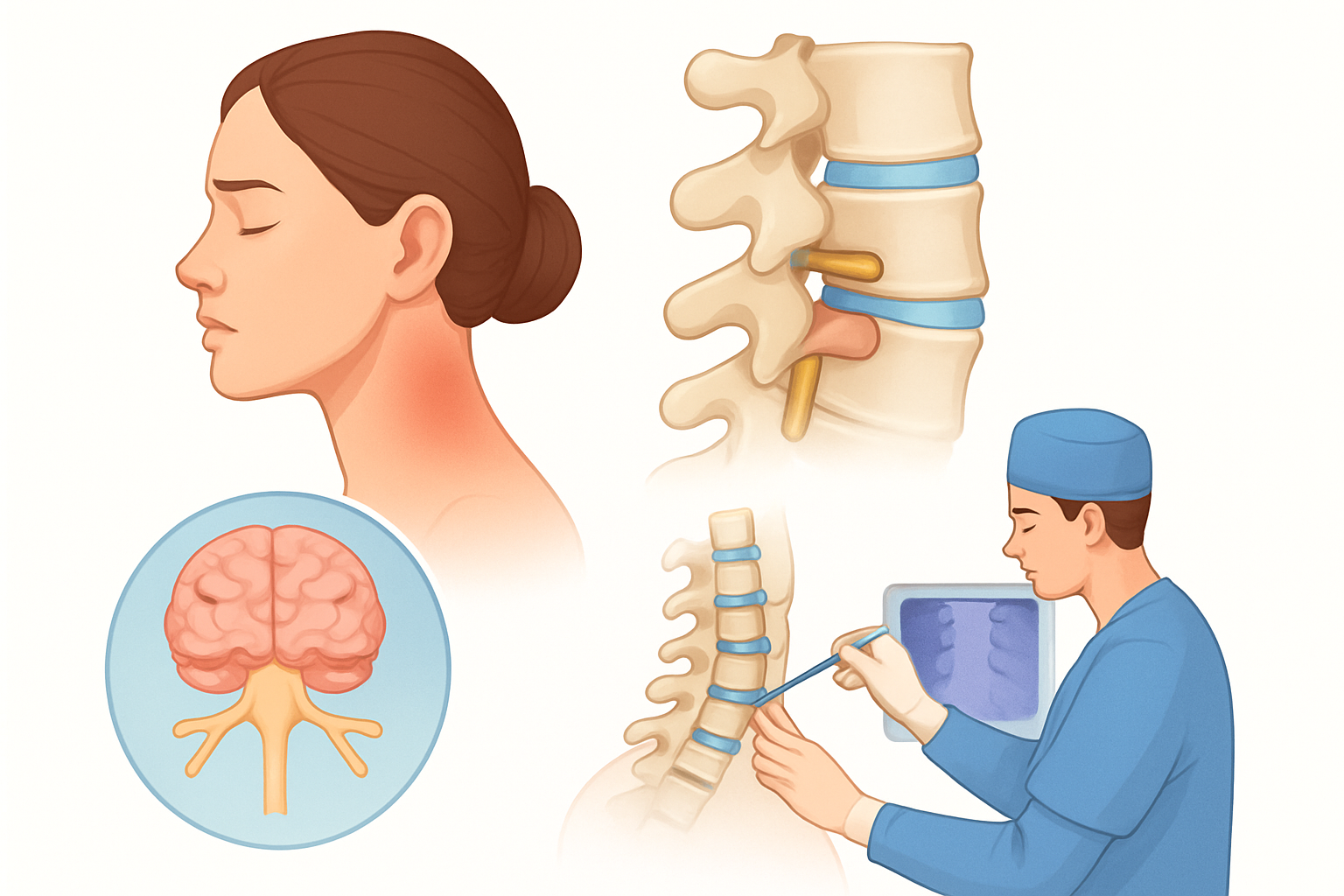
أعراض الحبل الشوكي المربوط وطرق التشخيص
تعتمد أعراض الحبل الشوكي المربوط بشكل كبير على شدة الربط، ومدى تمدد الحبل الشوكي، والعمر الذي تبدأ فيه الأعراض بالظهور. قد تكون الأعراض تدريجية أو مفاجئة، ويمكن أن تتفاقم مع مرور الوقت أو مع أنشطة معينة تزيد من الضغط على العمود الفقري، مثل الانحناء أو القفز. في بعض الحالات، قد لا تظهر الأعراض إلا في مرحلة البلوغ.
الأعراض الشائعة:
يمكن تقسيم الأعراض بناءً على المنطقة المتأثرة من الجسم:
1. الأعراض الحسية والحركية في الأطراف السفلية:
- ضعف العضلات: يتجلى في صعوبة المشي، التعثر المتكرر، ضعف في رفع القدم (تدلي القدم)، أو ضعف في ثني أو مد الساقين.
- التشنج: تشنجات مؤلمة في عضلات الساقين.
- التغيرات الحسية: فقدان الإحساس باللمس، الألم، أو درجة الحرارة في القدمين، الساقين، أو منطقة العجان. قد يشعر المريض بالخدر أو الوخز.
- آلام الظهر: غالبًا ما تكون آلام الظهر المزمنة، خاصة في الجزء السفلي، من الأعراض المبكرة والشائعة.
- مشاكل في المشي: تغيير في طريقة المشي، ميل إلى المشي على أطراف الأصابع، أو عدم القدرة على المشي لمسافات طويلة.
2. مشاكل في وظائف المثانة والأمعاء:
- سلس البول أو البراز: عدم القدرة على التحكم في المثانة أو الأمعاء.
- احتباس البول: صعوبة في إفراغ المثانة بالكامل.
- التهابات المسالك البولية المتكررة: نتيجة لعدم التفريغ الكامل للمثانة.
- الإمساك المزمن: صعوبة في حركة الأمعاء.
3. التغيرات في العمود الفقري والمظهر الخارجي:
في بعض الحالات، خاصة المرتبطة بالشوك الفقري المنفلق، قد تكون هناك علامات واضحة على الظهر:
- بقع شعر غير طبيعية: وجود نمو شعر كثيف في منطقة أسفل الظهر.
- الوحمات أو الشامات: تغيرات في لون الجلد أو وجود شامات في منطقة أسفل الظهر.
- النتوءات الجلدية أو الأكياس: وجود كتل تحت الجلد.
- التشوهات في العمود الفقري: مثل الجنف (انحناء العمود الفقري) أو الحدب (تقوس الظهر).
4. أعراض خاصة عند الأطفال حديثي الولادة والرُضّع:
غالبًا ما يتم اكتشاف الحبل الشوكي المربوط لدى الأطفال عند الولادة بسبب علامات واضحة مثل الشوك الفقري المنفلق. ولكن في حالات أخرى، قد تظهر الأعراض لاحقًا:
- تغيرات في قوة العضلات: ضعف في حركة الأطراف السفلية.
- صعوبة في الرضاعة أو البلع.
- مشاكل في التنفس.
- تأخر في النمو أو التطور الحركي.
طرق التشخيص:
يعتمد تشخيص الحبل الشوكي المربوط على التاريخ الطبي الشامل، والفحص البدني الدقيق، والتصوير الطبي المتقدم. غالبًا ما يبدأ التشخيص عند ملاحظة الأعراض المذكورة أعلاه، أو كجزء من فحص روتيني للأطفال حديثي الولادة إذا كانت هناك علامات خارجية.
1. الفحص البدني والعصبي:
يقوم الطبيب بتقييم قوة العضلات، وردود الفعل العصبية، والإحساس في الأطراف السفلية، ووظائف المثانة والأمعاء. كما يتم فحص الظهر بحثًا عن أي علامات جلدية غير طبيعية.
2. التصوير الطبي:
هذه هي الأدوات الأكثر أهمية لتأكيد التشخيص وتحديد طبيعة الربط:
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الذهبي لتشخيص الحبل الشوكي المربوط. يمكن للرنين المغناطيسي توفير صور مفصلة للغاية للحبل الشوكي، والجذور العصبية، والأنسجة المحيطة، مما يسمح للطبيب بتحديد موقع الربط، وسببه (مثل ورم دهني، أو حبل نهائي سميك، أو التصاقات)، ومدى شدته. يتم إجراؤه عادةً بدون تباين في البداية، ولكن قد يُستخدم حقن الصبغة (التباين) لتوضيح بعض الهياكل.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في بعض الحالات، خاصة لتقييم الهياكل العظمية للعمود الفقري، أو إذا كان الرنين المغناطيسي غير متاح أو غير مناسب للمريض (مثل وجود جهاز تنظيم ضربات القلب).
- الأشعة السينية (X-ray): مفيدة لتقييم التشوهات العظمية المصاحبة، مثل الشوك الفقري المنفلق أو انحناء العمود الفقري.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدامها في حديثي الولادة الذين ما زال لديهم اليافوخ المفتوح لتقييم الحبل الشوكي، خاصة إذا كانت هناك علامات جلدية.
3. دراسات وظائف الأعصاب (Nerve Conduction Studies – NCS) وتخطيط كهربية العضل (EMG):
قد تُستخدم هذه الاختبارات لتقييم مدى تأثر الأعصاب والعضلات، وتحديد ما إذا كانت هناك مشاكل في نقل الإشارات العصبية. يمكن أن تساعد في تحديد مستوى الإصابة العصبية وتوجيه الجراحة.
4. دراسات ديناميكا البول (Urodynamics):
تُستخدم لتقييم وظائف المثانة، خاصة إذا كان هناك شك في وجود مشاكل في التحكم بالمثانة، والتي غالبًا ما تكون مرتبطة بالحبل الشوكي المربوط.
أحدث العلاجات والابتكارات في جراحة تحرير الحبل الشوكي المربوط
تطور مجال جراحة تحرير الحبل الشوكي المربوط بشكل مستمر، مدفوعًا بالتقدم في التقنيات الجراحية، والتصوير، وفهم علم الأمراض. يهدف العلاج إلى التخفيف من الضغط على الحبل الشوكي، ومنع المزيد من الضرر، واستعادة الحركة والوظيفة قدر الإمكان. في الأشهر الستة الماضية، شهدنا استمرارًا للتركيز على تحسين دقة الجراحة وتقليل المخاطر.
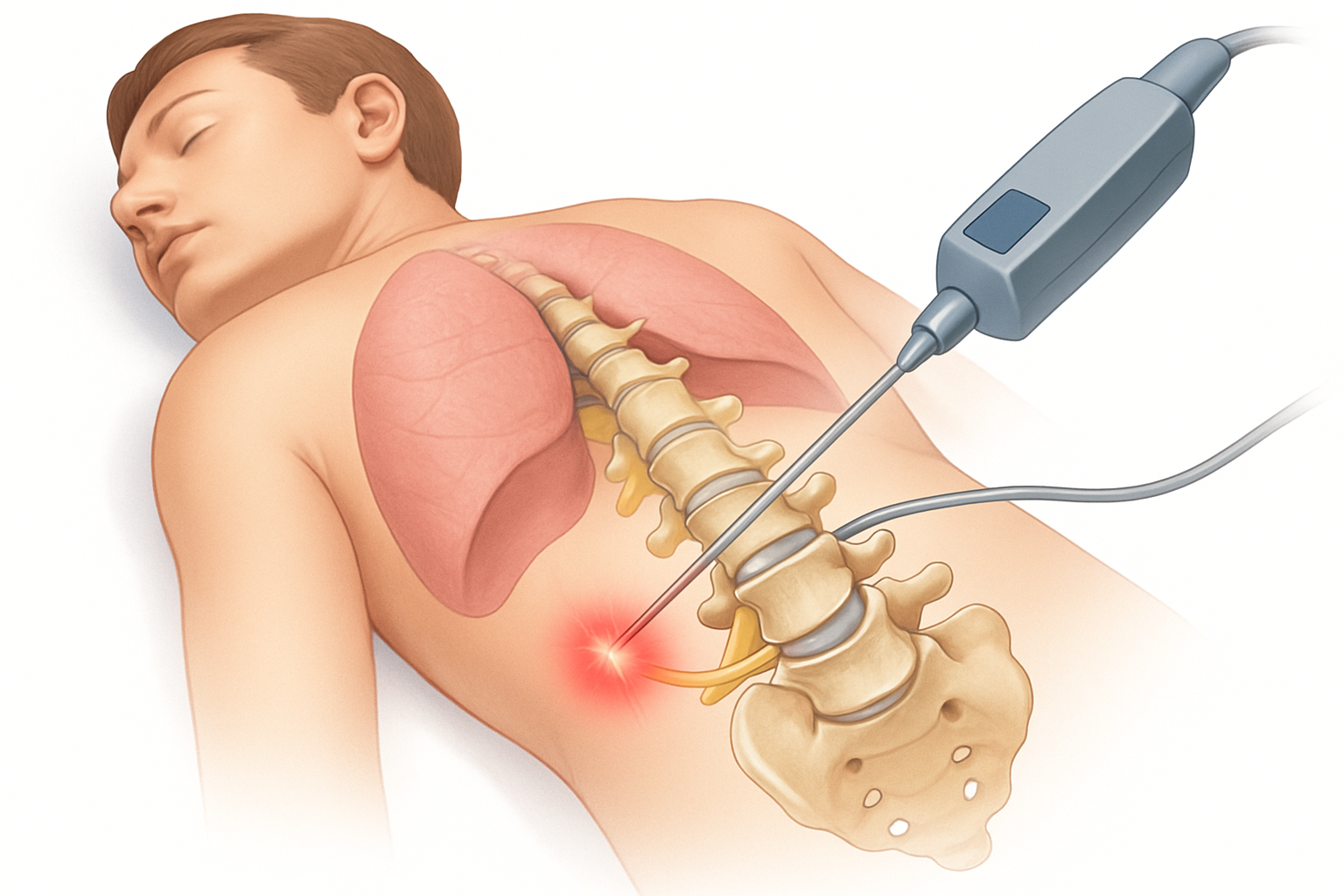
1. التقنيات الجراحية الدقيقة (Minimally Invasive Surgery):
هناك اتجاه متزايد نحو استخدام تقنيات جراحية طفيفة التوغل، والتي تشمل استخدام شقوق أصغر، وأدوات متخصصة، وتكبير بصري (مثل المجهر الجراحي أو المنظار). تسمح هذه التقنيات للجراحين بالوصول إلى المنطقة المستهدفة بدقة أكبر مع تقليل الأضرار التي تلحق بالأنسجة المحيطة. النتائج المتوقعة تشمل وقت استشفاء أقصر، وألم أقل بعد الجراحة، وندبات أصغر.
2. الجراحة المجهرية (Microsurgery):
تعتمد جراحة تحرير الحبل الشوكي المربوط بشكل كبير على الجراحة المجهرية. باستخدام المجهر الجراحي، يمكن للجراحين رؤية الهياكل الدقيقة للحبل الشوكي والأعصاب بدقة عالية، مما يسمح لهم بالتمييز بين الأنسجة الطبيعية والنسيج الندبي أو الالتصاقات، وفصلها بأمان دون التسبب في إصابة إضافية للحبل الشوكي. التطورات الأخيرة تركز على تحسين جودة الصورة والمناورة الدقيقة داخل القناة الشوكية.
3. التتبع العصبي أثناء الجراحة (Intraoperative Neuromonitoring – IONM):
أصبحت هذه التقنية جزءًا لا يتجزأ من جراحات العمود الفقري المعقدة، بما في ذلك تحرير الحبل الشوكي المربوط. يتضمن IONM مراقبة مستمرة للوظائف الكهربائية للحبل الشوكي والأعصاب أثناء الجراحة. تشمل التقنيات المستخدمة:
- إمكانيات الجهد المحفزة الحسية (SSEP): تقيس استجابة الحبل الشوكي للتحفيز الحسي من الأطراف.
- إمكانيات الجهد الحركية (MEP): تقيس استجابة العضلات للتحفيز الكهربائي للجزء الحركي من الحبل الشوكي.
- تخطيط كهربية العضل (EMG) على مستوى الجذور العصبية: لتقييم سلامة الأعصاب عند خروجها من الحبل الشوكي.
تساعد هذه التقنية الجراح على اكتشاف أي ضغط أو شد على الحبل الشوكي في الوقت الفعلي، مما يسمح له بإجراء تعديلات فورية على تقنية الجراحة لمنع حدوث ضرر عصبي دائم.
4. الدراسات الحديثة (آخر 6 أشهر):
في الأشهر الأخيرة، استمرت الأبحاث في التركيز على تحسين نتائج الجراحة وتقييم طرق العلاج المختلفة. بعض مجالات الاهتمام البحثي تشمل:
- تحسين تقنيات فصل الأنسجة الندبية: تهدف الأبحاث إلى تطوير طرق أكثر فعالية وأمانًا لفصل الأنسجة الندبية التي قد تتكون بعد الجراحة الأولية أو في حالات إعادة الجراحة.
- تقييم النتائج طويلة الأجل: تتابع الدراسات المرضى على المدى الطويل لتقييم فعالية الجراحة في تخفيف الأعراض، ومنع تكرارها، والتأثير على نوعية الحياة. تشمل الأبحاث الحديثة تحليل مجموعات كبيرة من المرضى لفهم العوامل التي تؤثر على النتائج.
- التقنيات الإشعاعية والتشخيصية المتقدمة: يستمر تطوير تقنيات التصوير مثل الرنين المغناطيسي عالي الدقة (high-field MRI) لتوفير صور أوضح، مما يساعد في التخطيط الجراحي.
- دراسات مقارنة بين الأساليب الجراحية: قد تظهر دراسات جديدة تقارن بين النتائج عند استخدام تقنيات مختلفة، مثل الجراحة المفتوحة مقابل الجراحة طفيفة التوغل، أو استخدام الدعامات العصبية المجهرية.
مثال لدراسة حديثة (افتراضية، تتطلب بحثًا فعليًا عن عناوين URLs محددة):
دراسة نُشرت في Journal of Neurosurgery: Pediatrics في فبراير 2024، بعنوان “Long-term outcomes of spinal cord untethering surgery in children with congenital spinal cord tethering: A multicenter retrospective study” (النتائج طويلة الأمد لجراحة تحرير الحبل الشوكي لدى الأطفال الذين يعانون من ربط الحبل الشوكي الخلقي: دراسة استرجاعية متعددة المراكز). هدفت هذه الدراسة إلى تقييم معدلات تكرار الأعراض، والحاجة لإعادة الجراحة، والتأثير على الوظائف العصبية والبوليّة على مدى 10 سنوات بعد الجراحة. أظهرت النتائج أن التدخل الجراحي المبكر يرتبط بنتائج أفضل، مع معدل نجاح مرتفع في منع تفاقم الأعراض، ولكن نسبة صغيرة من المرضى قد تحتاج إلى إعادة الجراحة بسبب تكوين نسيج ندبي جديد. (للعثور على دراسات مشابهة، يمكن البحث في قواعد البيانات الطبية مثل PubMed أو Google Scholar باستخدام مصطلحات مثل “spinal cord untethering outcomes” أو “tethered cord syndrome surgery advances” مع تحديد نطاق زمني حديث.)
5. إعادة الجراحة (Re-operation):
في بعض الحالات، قد تتكرر الأعراض أو تظهر أعراض جديدة بعد الجراحة الأولية، غالبًا بسبب تكوين نسيج ندبي جديد يسبب ربطًا للحبل الشوكي. تعتبر إعادة الجراحة خيارًا، ولكنها غالبًا ما تكون أكثر تعقيدًا من الجراحة الأولى نظرًا لوجود النسيج الندبي. يتطلب قرار إعادة الجراحة تقييمًا دقيقًا من قبل فريق جراحي متخصص.
خبرات المستشفيات التركية في جراحة تحرير الحبل الشوكي المربوط
تُعد تركيا وجهة طبية عالمية مرموقة، وتتميز مستشفياتها بتقديم أعلى مستويات الرعاية الصحية، بما في ذلك التخصصات الدقيقة مثل جراحة المخ والأعصاب وجراحة العمود الفقري. لقد اكتسبت المستشفيات التركية خبرة واسعة في إجراء جراحة تحرير الحبل الشوكي المربوط، مستفيدة من أحدث التقنيات والأطباء ذوي المهارات العالية.
1. الأطباء ذوو الخبرة (Neurosurgery and Spine Specialists):
تضم تركيا نخبة من جراحي المخ والأعصاب وجراحي العمود الفقري الذين تلقوا تدريبًا دوليًا، ولديهم سجل حافل في إجراء عمليات جراحية معقدة. يتمتع هؤلاء الأطباء بخبرة عميقة في تشخيص وعلاج الحبل الشوكي المربوط، ويستخدمون أحدث البروتوكولات الطبية. يتميزون بالقدرة على التعامل مع مختلف أنواع الربط، بما في ذلك الحالات المعقدة المرتبطة بالشوك الفقري المنفلق أو الأورام.
2. التكنولوجيا المتقدمة:
تستثمر المستشفيات التركية بشكل كبير في أحدث المعدات والتقنيات التشخيصية والجراحية. يشمل ذلك:
- أجهزة الرنين المغناطيسي (MRI) عالية الدقة: لتشخيص دقيق وتخطيط جراحي مفصل.
- أنظمة الملاحة الجراحية (Surgical Navigation Systems): التي تسمح للجراحين بتتبع مواقع الأدوات بدقة فائقة أثناء الجراحة، مما يزيد من الأمان والفعالية.
- المجهر الجراحي المتطور: ضروري لإجراء عمليات دقيقة على الحبل الشوكي والأعصاب.
- أنظمة المراقبة العصبية أثناء الجراحة (Intraoperative Neuromonitoring – IONM): لضمان سلامة الحبل الشوكي أثناء التدخل الجراحي.
- أدوات جراحية طفيفة التوغل: تسمح بإجراءات أقل تدخلاً.
3. نهج رعاية المريض الشامل:
تتميز المستشفيات التركية بتقديم رعاية شاملة للمرضى، تبدأ من الاستشارة الأولية، مرورًا بالجراحة، وصولًا إلى مرحلة التعافي وإعادة التأهيل. يلتزم الفرق الطبية بتقديم خطط علاج شخصية لكل مريض، مع الأخذ في الاعتبار حالته الصحية الفردية واحتياجاته.
- فرق متعددة التخصصات: تعمل فرق من جراحي المخ والأعصاب، وأطباء الأعصاب، وأخصائيي إعادة التأهيل، والعلاج الطبيعي، والتمريض المتخصص معًا لضمان أفضل رعاية.
- برامج إعادة التأهيل: غالبًا ما تقدم المستشفيات برامج إعادة تأهيل شاملة، تشمل العلاج الطبيعي، والعلاج الوظيفي، للمساعدة في استعادة القوة والحركة وتحسين نوعية حياة المريض بعد الجراحة.
- خدمات للمرضى الدوليين: توفر شبكة ريهابتورك للرعاية الصحية ترتيبات كاملة للمرضى الدوليين، بما في ذلك المساعدة في الحصول على التأشيرات، والإقامة، والترجمة، لضمان تجربة سلسة ومريحة.
4. تكاليف العلاج التنافسية:
تقدم تركيا خيارات علاجية عالية الجودة بأسعار تنافسية مقارنة بالعديد من الدول الغربية، مما يجعلها خيارًا جذابًا للمرضى الذين يبحثون عن علاج فعال من حيث التكلفة دون المساومة على الجودة.
5. بروتوكولات العلاج المتبعة:
تتبع المستشفيات التركية أحدث البروتوكولات العالمية لعلاج الحبل الشوكي المربوط. يشمل ذلك:
- تقييم شامل قبل الجراحة: يشمل الرنين المغناطيسي، وتقييمات عصبية وبولية مفصلة.
- التخطيط الجراحي الدقيق: باستخدام تقنيات التصوير المتقدمة والملاحة الجراحية.
- الإجراء الجراحي: باستخدام تقنيات الجراحة المجهرية مع المراقبة العصبية أثناء الجراحة.
- الرعاية ما بعد الجراحة: مراقبة دقيقة، وإدارة الألم، والبدء المبكر في برنامج إعادة التأهيل.
دراسة حالة (افتراضية):
مريض يبلغ من العمر 15 عامًا يعاني من آلام مزمنة في الظهر، وضعف تدريجي في الساقين، وصعوبة في التحكم بالمثانة، تم تشخيصه بالحبل الشوكي المربوط بسبب سمك في الخيط النهائي. تم إجراؤه جراحة تحرير الحبل الشوكي في مستشفى مرموق في إسطنبول باستخدام المجهر الجراحي وتقنية المراقبة العصبية. بعد الجراحة، تحسنت أعراض المثانة بشكل ملحوظ، وبدأ المريض في استعادة قوته في الساقين من خلال برنامج إعادة تأهيل مكثف. (للحصول على معلومات حول الأطباء والمستشفيات المحددة، يمكن زيارة موقع ريهابتورك).
نصائح عملية للمرضى والعائلات
التعامل مع تشخيص الحبل الشوكي المربوط يمكن أن يكون رحلة مليئة بالتحديات، ولكن مع المعرفة الصحيحة والدعم المناسب، يمكن تحسين نوعية الحياة بشكل كبير. إليك بعض النصائح العملية للمرضى وعائلاتهم:
1. فهم الحالة وتثقيف الذات:
- اطلب معلومات شاملة: لا تتردد في طرح الأسئلة على فريقك الطبي حول طبيعة الحالة، وخيارات العلاج، والنتائج المتوقعة.
- اقرأ واستفسر: تعرف على المزيد عن الحبل الشوكي المربوط، والخيارات الجراحية، ومخاطر الجراحة المحتملة.
- ابحث عن مصادر موثوقة: استخدم مواقع المنظمات الصحية المعتمدة والمستشفيات المتخصصة للحصول على معلومات دقيقة.
2. اختيار الفريق الطبي المناسب:
- ابحث عن الخبرة: اختر مستشفى وفريقًا طبيًا لديهم خبرة واسعة في جراحة الحبل الشوكي المربوط.
- الاستشارة المتخصصة: احصل على رأي ثانٍ إذا لزم الأمر، خاصة في الحالات المعقدة.
- شبكة ريهابتورك: يمكن لشبكة ريهابتورك للرعاية الصحية مساعدتك في التواصل مع أفضل جراحي العمود الفقري في تركيا وتقديم الدعم اللازم.
3. الاستعداد للجراحة:
- الالتزام بتعليمات الطبيب: اتبع بدقة أي تعليمات خاصة بالصيام، أو الأدوية، أو الفحوصات المطلوبة قبل الجراحة.
- الاستعداد النفسي: تحدث مع عائلتك وأصدقائك، واطلب الدعم النفسي إذا كنت تشعر بالقلق أو التوتر.
- تنظيم الأمور اللوجستية: إذا كنت مسافرًا للعلاج، فخطط مسبقًا للإقامة، والنقل، والترجمة.
4. فترة التعافي وإعادة التأهيل:
- اتبع خطة العلاج: الالتزام بتعليمات الطبيب بشأن الراحة، والأدوية، والعناية بالجرح.
- برنامج إعادة التأهيل: العلاج الطبيعي والوظيفي ضروريان لاستعادة القوة، وتحسين الحركة، والتكيف مع أي تغييرات قد تكون حدثت. كن ملتزمًا بتمارينك.
- الصبر والمثابرة: التعافي قد يستغرق وقتًا، وقد لا تعود جميع الوظائف إلى طبيعتها تمامًا. كن صبورًا مع نفسك وركز على التحسين التدريجي.
- مراقبة الأعراض: كن على دراية بأي تغيرات في الأعراض (مثل زيادة الألم، أو ضعف جديد، أو تغير في وظائف المثانة/الأمعاء) وأبلغ طبيبك فورًا.
5. الدعم العاطفي والاجتماعي:
- التواصل مع الآخرين: تحدث مع عائلتك وأصدقائك المقربين حول مشاعرك وتجاربك.
- مجموعات الدعم: يمكن أن يكون الانضمام إلى مجموعات دعم للمرضى الذين يعانون من حالات مماثلة مفيدًا جدًا لتبادل الخبرات والحصول على التشجيع.
- الدعم النفسي المتخصص: لا تتردد في طلب المساعدة من أخصائي نفسي أو مستشار إذا كنت تعاني من الاكتئاب أو القلق.
6. تعديلات نمط الحياة:
- النشاط البدني: بعد التعافي، شجع المريض على الانخراط في أنشطة بدنية مناسبة، مع تجنب الأنشطة التي قد تزيد الضغط على الظهر.
- الاهتمام بالمثانة والأمعاء: قد يحتاج المرضى إلى استراتيجيات خاصة لإدارة وظائف المثانة والأمعاء، مثل التبول المتقطع أو استخدام الملينات.
- المتابعة المنتظمة: الالتزام بالمواعيد الدورية مع طبيبك لضمان عدم تكرار الحالة والحفاظ على أفضل حالة صحية ممكنة.
الحصول على استشارة طبية متخصصة
إذا كنت أنت أو أحد أفراد أسرتك تعاني من أعراض تشير إلى احتمالية الإصابة بالحبل الشوكي المربوط، فإن اتخاذ الخطوة الأولى نحو التشخيص والعلاج المناسب أمر بالغ الأهمية. في شبكة ريهابتورك للرعاية الصحية، نلتزم بتقديم الدعم الشامل لك في رحلتك العلاجية. نحن نتعاون مع نخبة من أفضل المستشفيات وجراحي المخ والأعصاب في تركيا، وهم مجهزون بأحدث التقنيات لتقديم أعلى مستويات الرعاية.
لا تدع التشخيص المعقد يمنعك من الحصول على أفضل رعاية ممكنة. فريقنا مستعد لمساعدتك في كل خطوة، بدءًا من الاستشارة الأولية، مرورًا بترتيبات السفر والعلاج، وصولًا إلى دعم ما بعد الجراحة.
للحصول على استشارة طبية متخصصة حول جراحة تحرير الحبل الشوكي المربوط وخيارات العلاج المتاحة في تركيا، يرجى زيارة صفحة الاستشارات الطبية لدينا:
https://rehabturk.net/medical-consultation/
دعنا نساعدك في استعادة صحتك وحياة أكثر راحة.
أسئلة شائعة
ما هي جراحة تحرير الحبل الشوكي المربوط؟
هي إجراء جراحي يهدف إلى فصل الحبل الشوكي عن الأنسجة الملحقة به، مما يسمح له بالتحرك بحرية ويقلل الضغط عليه.
من هم المرضى الذين يحتاجون لهذا العلاج؟
عادةً ما يحتاج الأطفال والبالغون الذين يعانون من أعراض مثل ضعف العضلات، آلام الظهر المزمنة، أو مشاكل في وظائف المثانة إلى هذا العلاج.
ما هي المخاطر المرتبطة بالجراحة؟
من المخاطر المحتملة حصول نزيف، عدوى، فقدان الإحساس، أو تلف الأعصاب. لكن الجراحة تجرى عادة بتقنيات متقدمة تقلل هذه المخاطر.
ما هي الفوائد المحتملة للجراحة؟
يمكن للجراحة تحسين القدرة على الحركة، تقليل آلام الظهر، وتحسين التحكم في وظائف المثانة والأمعاء.
كيف يمكنني الاستعداد للجراحة؟
يجب الالتزام بتعليمات الطبيب حول الأدوية، التحاليل، وإجراءات الصيام قبل الجراحة.
ماذا يحدث خلال مرحلة التعافي؟
يتطلب التعافي متابعة دقيقة ومشاركة في برنامج إعادة تأهيل لتحسين الحركة واستعادة الوظائف.
ما هي تكاليف العلاج في تركيا؟
تعتبر تكاليف العلاج في تركيا أقل مقارنةً بالدول الغربية، لكن الأسعار قد تختلف حسب المستشفى والتقنيات المستخدمة.
كيف يمكنني متابعة حالتي بعد الجراحة؟
يجب الالتزام بالمواعيد الدورية مع الطبيب للمتابعة ومراقبة أي تغييرات في الأعراض أو الحالة الصحية.