علاج داء المفصل الكاذب في تركيا
داء المفصل الكاذب هو مرض يحدث عندما يفشل العظم المكسور في الشفاء بعد الكسر ما لم يتم إجراء التدخل (الجراحة). يشبه الكسر من الناحية الهيكلية المفصل الليفي ، ولهذا السبب يسمى المفصل الزائف أو داء المفصل الكاذب.
وهو أكثر شيوعًا عند البالغين ويحدث عادةً بعد الصدمة أو الجراحة. يمكن أن يعاني الأطفال من داء المفصل الكاذب خلقيًا ، حيث ينكسر العظم تلقائيًا.
أسباب داء المفصل الكاذب
السبب الكامن وراء داء المفصل الكاذب غير معروف، لكن العلماء يعتقدون أن الاستعداد الوراثي هو عامل مهم.
هناك بعض عوامل الخطر المرتبطة بالمرض:
- صحة المريض: الشيخوخة، والنظام الغذائي السيئ، واستهلاك الكحول، والتدخين، وفرط نشاط الغدة الدرقية من العوامل المساهمة في إبطاء عملية التئام الجروح.
- حول الكسور: يمكن أن يحدث داء المفصل الكاذب في حالة إصابة الكسر بالعدوى، أو في حالة تلف العضلات المحيطة، أو في حالة فقدان العظام، وإذا كان تدفق الدم إلى الكسر غير كافٍ. يمكن أن يؤدي انقطاع إمداد الدم إلى نخر لا وعائي، وموت أنسجة العظام، مما يؤدي تدريجياً إلى الألم ونقص القدرة على الحركة.
- العلاج غير المناسب بعد الكسر: يمكن أن يؤدي عدم الراحة بعد الكسر والتطبيق غير السليم لأجهزة التثبيت، مثل الألواح المعدنية التي تثبت الكسر، إلى داء المفصل الكاذب.
هناك العديد من عوامل الخطر التي تزيد من احتمالية حدوث كسر يؤدي إلى داء مفصل كاذب:
- يمنع استخدام التبغ أو النيكوتين التئام الكسور ويزيد من احتمالية الإصابة بداء المفصل الكاذب
- الشيخوخة
- فقر الدم الشديد
- مرض السكري
- انخفاض مستويات فيتامين د
- قصور الغدة الدرقية
- نظام غذائي سيء
- استخدام الأدوية سيئة السمعة مثل حمض أسيتيل الساليسيليك والأيبوبروفين والكورتيزون (يجب أن يكون الأطباء على دراية بالأدوية التي يتناولها المرضى الذين يعانون من كسور لتقييم إمكانية التوقف عن العلاج أثناء شفاء الكسر)
- العدوى
- كسر مكشوف (عندما يخرج العظم من الجلد)
- ضعف الأوعية الدموية
تتمتع بعض العظام، مثل عظام القدم، بثبات جوهري ممتاز وإمداد بالدم، وفي هذه الحالة يمكن أن تلتئم حتى مع العلاج غير الجراحي والحد الأدنى من الاستقرار.
في بعض العظام، مثل رأس الفخذ أو الزورق في الرسغ، يمكن أن تتسبب الكسور في تمزق الأوعية الدموية، لذلك هناك خطر كبير للإصابة بداء المفصل الكاذب.
بعض العظام، مثل قصبة الساق، لديها إمدادات دم غير كافية ؛ الصدمات يمكن أن تضعف حالة الجلد وتعزز التهاب المفاصل الكاذب في المنطقة.
أعراض داء المفصل الكاذب
عادة ما يكون داء المفصل الكاذب مؤلمًا، وعند حدوثه يحدث بعد فترة راحة بعد علاج الكسر، ثم يبدأ الألم بعد أشهر من الكسر وقد يستمر لأشهر أو سنوات، أو قد يحدث بعد استخدام الذراع أو الساق المكسورة، أو قد توجد حتى في حالة الراحة.
تشخيص داء المفصل الكاذب
لتشخيص داء المفصل الكاذب، يستخدم جراحو العظام الأشعة السينية، واعتمادًا على المنطقة المصابة، قد تكون هناك حاجة إلى أشعة سينية بسيطة أو فحوصات أكثر تخصصًا مثل التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي.
من خلال هذه التحقيقات، يحدد الأطباء مدى تقدم الشفاء أو ما إذا كان داء المفصل الكاذب موجودًا.
عادةً ما يُفترض وجود داء المفصل الكاذب عندما يكتشفه جراح العظام في الفحص السريري والتصوير الشعاعي
- ألم مستمر لأكثر من 6 أشهر في موقع الكسر
- انخفاض تكوين الكالس خلال إطار زمني بيولوجي مناسب وفي فحوصات المتابعة خلال الأشهر التالية
- ارتشاف جذوع الكسر أو المسافة بينهما
إذا تم تشخيص داء المفصل الكاذب، فقد يطلب طبيبك بعض اختبارات الدم للتحقق من نقص الفيتامينات أو الكالسيوم، واضطرابات التمثيل الغذائي مثل مرض السكري وقصور الغدة الدرقية، أو للعدوى.
علاج داء المفصل الكاذب
يمكن أن يكون العلاج جراحيًا أو غير جراحي، وسوف يناقش جراح العظام معك أفضل خيارات العلاج لحالتك ويحدد مخاطر وفوائد اختيار معالجة داء المفاصل الكاذب.
1) العلاج غير الجراحي. يطبق على الجلد في مناطق داء المفصل الكاذب باستخدام العلاج المغناطيسي أو محفز العظام مثل PEMF (المجال الكهرومغناطيسي النبضي)، وهو جهاز صغير يرسل الموجات الكهرومغناطيسية فوق الصوتية أو النبضات التي تحفز التئام العظام. يجب استخدام الجهاز من 20 دقيقة إلى عدة ساعات يوميًا، حسب اتبع تعليمات طبيب العظام أو أخصائي العلاج الطبيعي.
2) العلاج الجراحي. الجراحة ضرورية عندما تكون العلاجات التقليدية غير فعالة. إذا لم يلتئم الكسر بالعلاج الأول، فقد تكون هناك حاجة لعملية جراحية جديدة. تشمل الخيارات الجراحية إصلاح الكسر، والتطعيم الذاتي، وتطعيم العظام من متبرع بالأعضاء (طعم خيفي)، وبدائل العظام، والطعوم الداخلية و / أو الخارجية.
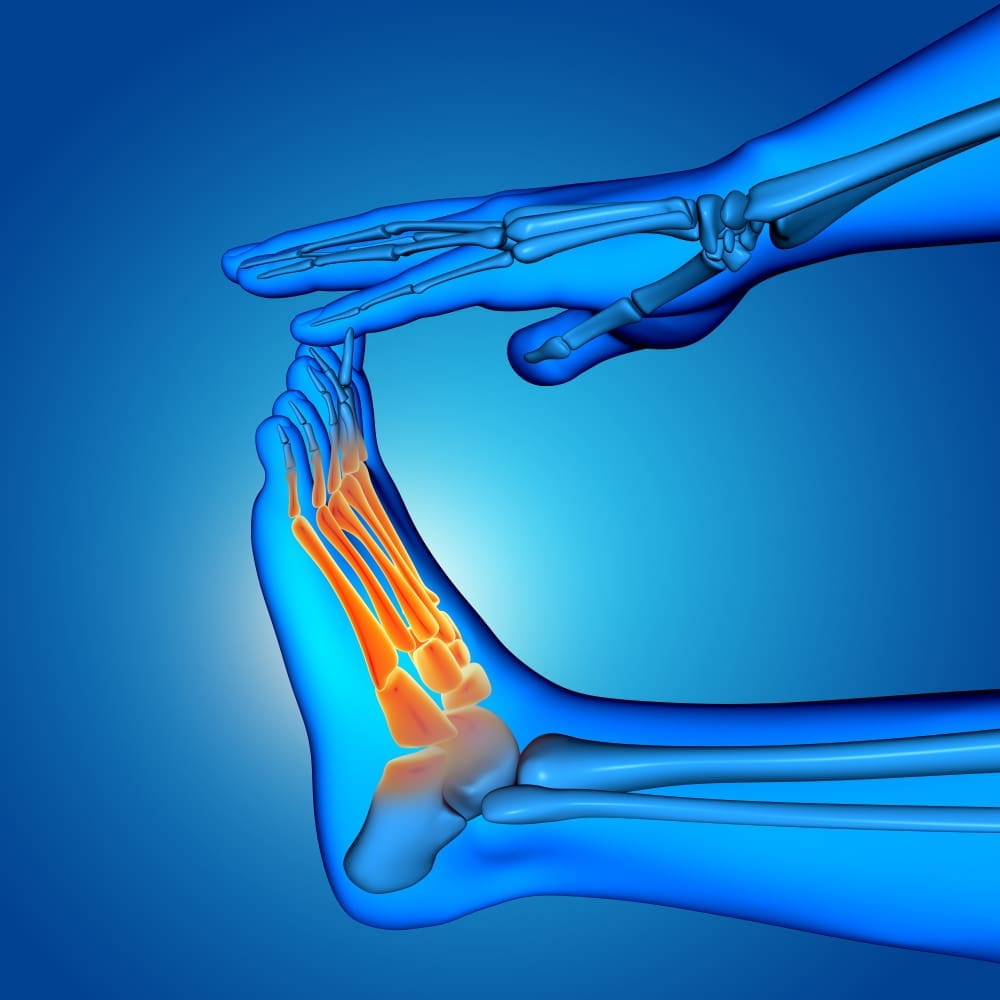
- ترقيع عظمي ذاتي: في هذا الإجراء، يأخذ جراح العظام العظام من منطقة أخرى، مثل الحوض، ويضعها في موقع داء المفصل الكاذب بعد إزالة الكالس المرضي من الكسر. العظام المستخدمة لها وظيفة داعمة وظيفية وبيولوجية، وهي تعزيز الاستقرار الهيكلي وتوفير الخلايا وعوامل الشفاء لموقع الكسر. الموقع الأكثر شيوعًا لحصاد العظام هو الحوض، وفي هذه الحالة يقوم الجراح بعمل شق على حافة القمة الحرقفية ويجمع ما يكفي من أنسجة العظام من هناك لعلاج داء المفصل الكاذب.
- Allograft (الطعم المتبرع بالأعضاء): نوع من الطعم الخيفي الذي يتجنب أخذ العظام من المريض، مما يقلل من وقت الجراحة وآلام ما بعد الجراحة. إنه يوفر نقطة تثبيت وبالتالي دعمًا وظيفيًا لتثبيت الكسر، ولكن ليس له مساهمة بيولوجية لأنه ليس عظمًا حيًا، ولهذا السبب غالبًا ما يستخدم مع العظام المأخوذة من حوض المريض. بمرور الوقت، سيتم امتصاص الطعم الخيفي أو استبداله بعظم حي.
- بدائل العظام: مثل الطعم الخيفي، تتمتع بدائل العظام بميزة تقصير وقت العملية وتقليل آلام ما بعد الجراحة. عند استخدامها بمفردها، فإنها لا توفر أي وظيفة أو دعمًا بيولوجيًا لأنها تعالج بمواد تنشط وتشجع تكوين العظام.
في كثير من الأحيان، لا يتم توفير الاستقرار في داء المفصل الكاذب عن طريق التطعيم العظمي ولكن يجب تحقيق ذلك من خلال التثبيت مع المثبتات الداخلية مثل الألواح والبراغي أو المسامير أو المثبتات الخارجية:
- التثبيت الداخلي: إذا ظهر داء المفصل الكاذب بعد إجراء بديل صناعي، فقد يكون الخيار الجراحي عبارة عن بدلة داخلية جديدة لمزيد من الثبات. يمكن للجراح أن يختار استبدال الظفر داخل النخاع بقطر أكبر لزيادة ثبات الكسر وزيادة النزيف في موقع داء المفصل الكاذب أو استبدال الصفيحة بطعم عظمي لزيادة الثبات كما يعزز الشفاء.
- المثبت الخارجي عبارة عن دعامة خارجية يتم تثبيتها بالعظم، بعيدًا عن الكسر، مع دبابيس Fiches الصلبة، على الجزء الخارجي من هذه المسامير، يتم استخدام الدعامة لتثبيت الكسر. يمكن أيضًا استخدام التثبيت الخارجي في حالة تطور الفصال الكاذب بعد إزالة جهاز التثبيت الداخلي.
الأسئلة الشائعة
العلاج في تركيا:
يمكن أن يقدم الطاقم الطبي من فرق الجراحة والأطباء والمستشارين في ريهاب تورك أفضل خيارات العلاج والاستشارات المجانية – وذلك عبر سعيهم الدؤوب لمواكبة أحدث التقنيات والأساليب الطبية.
اقراء أيضا…..
