علاج المثانة العصبية وأحدث العلاجات المتاحة من شبكة ريهابتورك
- دليل شامل حول المثانة العصبية.
- أحدث الخيارات العلاجية المتاحة.
- أسباب وأعراض المثانة العصبية.
- خبرات المستشفيات في تركيا.
- نصائح للمرضى وإدارتها بطريقة فعالة.
جدول المحتويات
- علاج المثانة العصبية وأحدث العلاجات المتاحة من شبكة ريهابتورك
- ما هي المثانة العصبية؟
- الأسباب وعوامل الخطر المرتبطة بالمثانة العصبية
- الأعراض والتشخيص للمثانة العصبية
- أحدث العلاجات والابتكارات في علاج المثانة العصبية
- خبرات المستشفيات التركية في شبكة ريهابتورك لعلاج المثانة العصبية
- نصائح عملية للمرضى وعائلاتهم للتعايش مع المثانة العصبية
- أسئلة شائعة
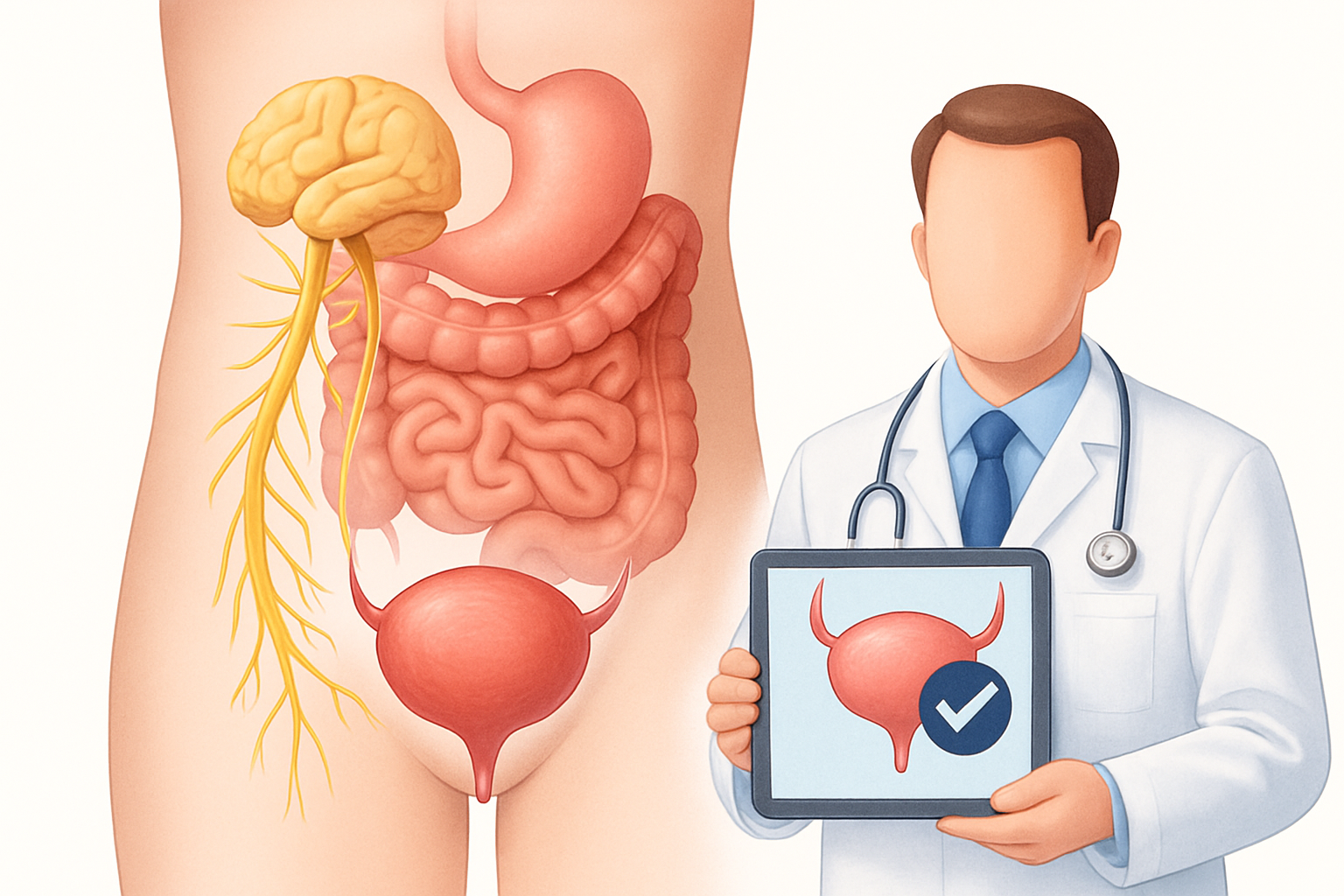
ما هي المثانة العصبية؟
تُعد المثانة العصبية (Neurogenic Bladder) حالة طبية معقدة تؤثر على قدرة الشخص على التحكم في وظيفة المثانة. تتضمن هذه الحالة خللاً في الإشارات العصبية بين الدماغ والمثانة والحبل الشوكي، مما يؤدي إلى مشاكل في تخزين البول وإفراغه. يمكن أن تتراوح الأعراض من سلس البول الخفيف إلى احتباس البول الكامل، مما يؤثر بشكل كبير على جودة حياة المريض. في شبكة ريهابتورك للرعاية الصحية، ندرك أهمية تقديم معلومات دقيقة وشاملة حول هذه الحالة، بالإضافة إلى تسليط الضوء على أحدث خيارات العلاج المتاحة والخبرات الطبية المتميزة في تركيا. يهدف هذا الدليل إلى توفير فهم عميق للمثانة العصبية، من أسبابها وعوامل الخطر، مروراً بالأعراض والتشخيص، وصولاً إلى أحدث التطورات العلاجية، مع التركيز على ما تقدمه شبكتنا من رعاية متميزة.
الأسباب وعوامل الخطر المرتبطة بالمثانة العصبية
يمكن أن تنجم المثانة العصبية عن مجموعة واسعة من الحالات التي تؤثر على الجهاز العصبي. كلما زاد الضرر الذي يلحق بالأعصاب المسؤولة عن التحكم في المثانة، زاد احتمال تطور المثانة العصبية. تشمل الأسباب الرئيسية ما يلي:
1. إصابات الحبل الشوكي
تُعد إصابات الحبل الشوكي، سواء كانت ناتجة عن حوادث سيارات، سقوط، أو عنف، سبباً شائعاً للمثانة العصبية. يعتمد نوع وشدة خلل المثانة على مستوى وطبيعة الإصابة في الحبل الشوكي.
- الإصابات فوق القطنية (Thoracic and Lumbar Injuries): غالباً ما تؤدي إلى فرط نشاط المثانة.
- الإصابات القطنية والعجزية (Lumbar and Sacral Injuries): قد تؤدي إلى قصور المثانة أو عدم انتظام في الانقباضات.
2. أمراض الجهاز العصبي المركزي
العديد من الأمراض التي تؤثر على الدماغ والحبل الشوكي يمكن أن تؤدي إلى تلف الأعصاب المسؤولة عن التحكم في المثانة:
- التصلب المتعدد (Multiple Sclerosis – MS): يؤثر على الغشاء المياليني الذي يغطي الأعصاب، مما يعيق انتقال الإشارات العصبية.
- مرض باركنسون (Parkinson’s Disease): يؤثر على الخلايا العصبية في الدماغ المسؤولة عن الحركة والتحكم، بما في ذلك التحكم في المثانة.
- السكتة الدماغية (Stroke): يمكن أن تتلف مناطق الدماغ المسؤولة عن وظائف المثانة.
- أورام الدماغ والحبل الشوكي: يمكن أن تضغط على المسارات العصبية وتعيق عملها.
- إصابات الدماغ الرضحية (Traumatic Brain Injury – TBI): تؤثر على الإشارات العصبية الصادرة من الدماغ.
3. أمراض الأعصاب الطرفية
يمكن أن تؤثر أمراض أو تلف الأعصاب خارج الدماغ والحبل الشوكي على التحكم في المثانة:
- اعتلال الأعصاب السكري (Diabetic Neuropathy): يُعد مرض السكري من الأسباب الشائعة للمثانة العصبية، حيث يتلف ارتفاع السكر في الدم الأعصاب بمرور الوقت.
- الانزلاق الغضروفي (Herniated Disc): يمكن أن يضغط على الأعصاب التي تنزل إلى المثانة.
- التهاب النخاع الشوكي (Myelitis): التهاب الحبل الشوكي يمكن أن يؤدي إلى تلف الأعصاب.
- متلازمة غيلان باريه (Guillain-Barré Syndrome): حالة نادرة حيث يهاجم الجهاز المناعي الأعصاب، مما قد يؤثر على وظائف المثانة.
4. العوامل الخلقية
في بعض الحالات، يمكن أن تولد بعض العيوب الخلقية التي تؤثر على تطور الجهاز العصبي والمثانة:
- السنسنة المشقوقة (Spina Bifida): عيب خلقي في الحبل الشوكي يمكن أن يؤدي إلى مشاكل عصبية واسعة النطاق، بما في ذلك ضعف التحكم في المثانة.
- استسقاء الرأس (Hydrocephalus): تراكم السائل في الدماغ يمكن أن يسبب ضغطاً على المسارات العصبية.
5. الجراحة أو العلاج الإشعاعي
بعض العمليات الجراحية في منطقة الحوض، مثل جراحة البروستاتا أو سرطان المثانة، أو العلاج الإشعاعي لهذه المناطق، يمكن أن تلحق الضرر بالأعصاب المحيطة بالمثانة.
عوامل الخطر
بالإضافة إلى الأسباب المذكورة أعلاه، هناك عوامل قد تزيد من خطر الإصابة بالمثانة العصبية أو تفاقمها:
- التقدم في العمر: مع التقدم في العمر، قد تصبح الأعصاب أقل كفاءة.
- أمراض مزمنة أخرى: مثل أمراض القلب والأوعية الدموية التي تؤثر على تدفق الدم إلى الأعصاب.
- السمنة: يمكن أن تزيد الضغط على منطقة الحوض.
الأعراض والتشخيص للمثانة العصبية
تختلف أعراض المثانة العصبية بشكل كبير من شخص لآخر، اعتماداً على طبيعة وشدة الخلل العصبي الكامن. يمكن أن تكون هذه الأعراض مزعجة وتؤثر بشكل كبير على جودة الحياة اليومية، والصحة النفسية، وحتى على وظائف الكلى على المدى الطويل إذا لم تعالج.
الأعراض الشائعة للمثانة العصبية
تشمل الأعراض الرئيسية ما يلي:
- سلس البول (Urinary Incontinence): هو العرض الأكثر شيوعاً، وقد يتخذ أشكالاً مختلفة:
- سلس البول الإلحاحي (Urge Incontinence): شعور مفاجئ وملحّ بالتبول لا يمكن تأجيله، مما يؤدي إلى تسرب البول قبل الوصول إلى المرحاض. يحدث هذا عادة بسبب فرط نشاط المثانة.
- سلس البول الإجهادي (Stress Incontinence): تسرب البول عند القيام بأنشطة تزيد الضغط على البطن مثل السعال، العطس، الضحك، أو رفع الأثقال. هذا النوع أقل شيوعاً في المثانة العصبية إلا إذا كان هناك ضعف في العضلات العاصرة.
- سلس البول الفيضي (Overflow Incontinence): يحدث عندما تكون المثانة ممتلئة بشكل مفرط وغير قادرة على التفريغ، مما يؤدي إلى تسرب البول بشكل مستمر أو متقطع. يرتبط هذا عادة بقصور المثانة أو انسداد عنق المثانة.
- الحاجة المتكررة للتبول (Urinary Frequency): الشعور بالحاجة للتبول أكثر من 8 مرات في اليوم.
- التبول الليلي (Nocturia): الاستيقاظ المتكرر ليلاً للتبول.
- صعوبة البدء في التبول (Hesitancy): الحاجة إلى بذل جهد أو وقت أطول لبدء تدفق البول.
- ضعف تدفق البول (Weak Stream): تدفق البول أبطأ أو أقل قوة من المعتاد.
- الشعور بعدم إفراغ المثانة بالكامل (Incomplete Emptying): الشعور بأن المثانة لا تزال ممتلئة بالبول بعد الانتهاء من التبول.
- احتباس البول (Urinary Retention): عدم القدرة على إخراج البول بشكل كامل أو على الإطلاق، وهي حالة طبية طارئة تتطلب تدخلاً فورياً.
- التهابات المسالك البولية المتكررة (Recurrent Urinary Tract Infections – UTIs): عدم القدرة على تفريغ المثانة بالكامل يمكن أن يؤدي إلى ركود البول، مما يخلق بيئة مثالية لنمو البكتيريا.
- تلف الكلى: في الحالات الشديدة وغير المعالجة، يمكن أن يؤدي ارتفاع الضغط داخل المثانة بسبب عدم القدرة على الإفراغ إلى ارتجاع البول إلى الكلى، مما قد يسبب تلفاً كلوياً مزمناً وقصوراً كلوياً.
عملية التشخيص
يعتمد تشخيص المثانة العصبية على تقييم شامل لتاريخ المريض الطبي، والفحص البدني، ومجموعة من الاختبارات لتحديد سبب المشكلة وتقييم وظيفة المثانة. يهدف التشخيص إلى:
- تحديد ما إذا كانت هناك مشكلة عصبية كامنة.
- تقييم مدى تأثير المشكلة العصبية على المثانة.
- تحديد نوع خلل المثانة (فرط نشاط، قصور، أو مزيج).
- تقييم صحة الكلى.
تتضمن الخطوات التشخيصية عادة ما يلي:
1. التاريخ الطبي المفصل والفحص البدني
سيقوم الطبيب بطرح أسئلة مفصلة حول:
- الأعراض الحالية (متى بدأت، شدتها، تكرارها).
- الحالات الطبية الأخرى التي يعاني منها المريض (مثل السكري، التصلب المتعدد، إصابات الحبل الشوكي).
- الأدوية التي يتناولها المريض.
- تاريخ الجراحة أو الإصابات.
يشمل الفحص البدني تقييماً عاماً، وقد يشمل فحصاً عصبياً لتقييم ردود الفعل الحسية والحركية، وتقييماً لمنطقة الحوض. قد يقوم الطبيب أيضاً بإجراء فحص للمستقيم لتقييم توتر العضلة العاصرة الشرجية، والذي يمكن أن يعطي مؤشرات حول الوظيفة العصبية.
2. تحاليل البول (Urinalysis)
للكشف عن وجود عدوى، دم، أو مشاكل أخرى في البول.
3. اختبارات وظائف المثانة
هذه الاختبارات أساسية لتقييم كيفية عمل المثانة:
- دراسات ديناميكا البول (Urodynamics): وهي مجموعة من الاختبارات التي تقيم قدرة المثانة على تخزين البول وتفريغه. تشمل هذه الاختبارات عادة:
- قياس ضغط المثانة (Cystometry): يتم ملء المثانة تدريجياً بسائل معقم وتسجيل الضغط داخل المثانة. يساعد هذا في تحديد ما إذا كانت المثانة تنقبض بشكل لا إرادي (فرط نشاط) أو إذا كان هناك زيادة في الضغط عند امتلاء المثانة.
- قياس تدفق البول (Uroflowmetry): يقيس سرعة وكمية البول أثناء التبول.
- قياس الضغط والتدفق (Pressure-Flow Studies): تجمع بين قياس الضغط داخل المثانة ومعدل تدفق البول لتحديد وجود انسداد أو ضعف في الانقباض.
- قياس الضغط الشرجي (Rectal Pressure Measurement): يستخدم لمقارنة الضغط في البطن مع الضغط في المثانة، مما يساعد في تمييز الانقباضات الإرادية وغير الإرادية.
- تقدير كمية البول المتبقي بعد التبول (Post-Void Residual – PVR): يتم قياس كمية البول المتبقية في المثانة باستخدام الموجات فوق الصوتية (Ultrasound) أو القسطرة البولية بعد التبول. يشير وجود كمية كبيرة من البول المتبقي إلى عدم إفراغ المثانة بشكل كامل.
4. اختبارات التصوير
تستخدم لتقييم بنية المسالك البولية والكلى:
- الموجات فوق الصوتية (Ultrasound): لتقييم المثانة والكلى، والكشف عن أي تضخم أو حصوات، وقياس كمية البول المتبقي.
- التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT Scan): لتحديد سبب المشكلة العصبية الكامنة، مثل الأورام، التصلب المتعدد، أو إصابات الحبل الشوكي.
- تصوير الجهاز البولي بالموجات فوق الصوتية (Renal Ultrasound): لتقييم الكلى والكشف عن أي علامات لتلف ناتج عن ارتجاع البول.
5. فحوصات أخرى
قد يحتاج المريض إلى:
- تحاليل الدم: لتقييم وظائف الكلى ومستويات السكر والهرمونات.
- تنظير المثانة (Cystoscopy): أحياناً، يمكن أن يطلب الطبيب إجراء تنظير للمثانة لرؤية بطانة المثانة الداخلية وتقييم أي تشوهات.
بمجرد التشخيص، يمكن للطبيب وضع خطة علاج مخصصة تعتمد على السبب الكامن، شدة الأعراض، والحالة الصحية العامة للمريض.
أحدث العلاجات والابتكارات في علاج المثانة العصبية (آخر 6 أشهر)
يشهد مجال علاج المثانة العصبية تطورات مستمرة، مع تركيز الأبحاث الحديثة على تحسين فعالية العلاجات الحالية واستكشاف تقنيات جديدة لتعزيز وظائف المثانة وتقليل الأعراض. في الأشهر الستة الماضية، ظهرت بعض التطورات والتوجهات الواعدة التي تستحق الذكر.
1. التطورات في التحفيز العصبي (Neuromodulation)
يُعد التحفيز العصبي، وخاصة تحفيز الأعصاب الطرفية، مجالاً نشطاً للبحث والتطوير. تهدف هذه التقنيات إلى تعديل الإشارات العصبية التي تتحكم في المثانة.
- التحفيز العصبي للعصب الظنبوبي الخلفي (Percutaneous Tibial Nerve Stimulation – PTNS): أظهرت الدراسات الحديثة استمرار فعالية PTNS كخيار علاجي غير جراحي لفرط نشاط المثانة المرتبط بالحالات العصبية. تحسن PTNS في استهداف الإشارات العصبية من خلال إدخال إبرة صغيرة بالقرب من العصب الظنبوبي. تهدف الأبحاث الحالية إلى تحسين بروتوكولات العلاج ومدة الجلسات لزيادة فعاليته على المدى الطويل. (مرجع محتمل: دراسات تحليلية حديثة حول PTNS في إدارة المثانة العصبية).
- التحفيز العميق للحبل الشوكي (Deep Brain Stimulation – DBS) وتقنيات التحفيز الأخرى: على الرغم من أن DBS ليست علاجاً مباشراً للمثانة العصبية، إلا أن الأبحاث في التحفيز العصبي للمناطق الدماغية أو الحبل الشوكي ذات الصلة بالتحكم في المثانة مستمرة. يتم استكشاف تقنيات تحفيز الحبل الشوكي “الموجه” (Targeted Spinal Cord Stimulation) لتقديم تحفيز أكثر دقة للمسارات العصبية المعنية، مما قد يحسن القدرة على التحكم في المثانة بشكل انتقائي. (مثال محتمل: أبحاث حول الواجهات العصبية القابلة للزرع والتطبيقات العلاجية).
2. العلاجات الدوائية المبتكرة
بينما تظل الأدوية مثل مضادات الكولين (Anticholinergics) والبيتا-3 ناهضات (Beta-3 Agonists) في صميم العلاج الدوائي، هناك جهود مستمرة لتطوير أدوية ذات آثار جانبية أقل وفعالية أكبر.
- أدوية جديدة تستهدف مسارات عصبية مختلفة: تبحث الدراسات الحالية عن أدوية جديدة تؤثر على مستقبلات أو مسارات عصبية أخرى تشارك في تنظيم وظائف المثانة، مع التركيز على تقليل الآثار الجانبية التي تؤثر على الجهاز العصبي المركزي (مثل التشوش الذهني أو جفاف الفم). (مرجع محتمل: دراسات في مراحل متقدمة عن أدوية جديدة لفرط نشاط المثانة).
3. التقدم في تقنيات القسطرة والإدارة الذاتية
بالنسبة للمرضى الذين يعانون من احتباس البول أو صعوبة في الإفراغ، فإن تحسين تقنيات القسطرة والرعاية الذاتية أمر حيوي.
- القسطرة المتقطعة النظيفة (Clean Intermittent Catheterization – CIC): تستمر الأبحاث في تطوير أنواع جديدة من القسطرات لتكون أسهل في الاستخدام وأكثر راحة، مع تقليل خطر العدوى.
- الأجهزة المساعدة للقسطرة: يتم تطوير أجهزة مساعدة لتسهيل عملية القسطرة، خاصة للمرضى الذين يعانون من صعوبات حركية.
4. التطورات في الأبحاث حول الخلايا الجذعية وتجديد الأعصاب
على الرغم من أنها لا تزال في مراحلها الأولى، إلا أن الأبحاث حول استخدام الخلايا الجذعية لتجديد الأعصاب التالفة في حالات إصابات الحبل الشوكي أو الأمراض العصبية قد تحمل أملاً للمستقبل. تهدف هذه الأبحاث إلى استعادة وظائف الأعصاب المفقودة، بما في ذلك التحكم في المثانة.
- دراسات الحالة (Case Studies) والتجارب الأولية: تشير بعض التقارير الحديثة إلى نتائج أولية واعدة في نماذج حيوانية، ولكن التطبيقات السريرية على البشر لا تزال قيد البحث المكثف. (مثال: مقالات بحثية عن استخدام الخلايا الجذعية في التئام إصابات الحبل الشوكي).
5. الذكاء الاصطناعي وتحليل البيانات
يتم استخدام الذكاء الاصطناعي لتحليل كميات كبيرة من البيانات المتعلقة بوظائف المثانة، استجابة المرضى للعلاجات المختلفة، والتنبؤ بالمخاطر. هذا يمكن أن يساعد الأطباء في وضع خطط علاجية أكثر تخصيصاً ودقة.
6. جراحة المثانة العصبية المتقدمة
في حالات معينة، قد تكون الجراحة خياراً. تشمل التطورات الحديثة في الجراحة:
- تقنيات جراحية طفيفة التوغل: لتقليل وقت التعافي والمضاعفات.
- زرع أجهزة تحفيز متقدمة: لتحسين التحكم في المثانة.
من المهم ملاحظة أن العديد من هذه التطورات لا تزال قيد البحث أو الاستخدام في مراكز طبية متخصصة. لدى شبكة ريهابتورك للرعاية الصحية التزام بالبقاء على اطلاع دائم بأحدث الأبحاث والتقنيات لتقديم أفضل رعاية ممكنة لمرضانا.
خبرات المستشفيات التركية في شبكة ريهابتورك لعلاج المثانة العصبية
تفتخر شبكة ريهابتورك للرعاية الصحية بتقديم وصول إلى شبكة من المستشفيات والمراكز الطبية الرائدة في تركيا، والتي تتميز بامتلاكها خبرات واسعة ومتطورة في تشخيص وعلاج المثانة العصبية. تجمع هذه المؤسسات بين الكفاءات الطبية العالية، أحدث التقنيات، والنهج المتمحور حول المريض لضمان أفضل النتائج الممكنة.
1. فرق طبية متعددة التخصصات
يتم التعامل مع المثانة العصبية غالباً من قبل فرق طبية تتكون من:
- أخصائيي المسالك البولية (Urologists): لديهم خبرة عميقة في تشخيص وعلاج أمراض المثانة والمسالك البولية.
- أخصائيي جراحة المخ والأعصاب (Neurosurgeons): لتقييم وعلاج الأسباب العصبية الكامنة مثل إصابات الحبل الشوكي وأورام الدماغ.
- أخصائيي الأمراض العصبية (Neurologists): لتشخيص وإدارة أمراض الجهاز العصبي المركزي والطرفي.
- أخصائيي إعادة التأهيل الطبي (Physical Medicine and Rehabilitation Specialists): يلعبون دوراً حاسماً في تطوير برامج إعادة التأهيل للمساعدة في استعادة الوظائف وتحسين نوعية الحياة.
- أخصائيي علاج طبيعي (Physiotherapists): لتقديم التدريب على تمارين قاع الحوض وتقنيات التحكم في المثانة.
- أخصائيي التمريض المتخصصين: لتقديم الرعاية اليومية، تثقيف المرضى، والمساعدة في إدارة العلاجات.
تتعاون هذه الفرق بشكل وثيق في المستشفيات الشريكة لشبكة ريهابتورك لتقديم خطة علاج شاملة ومخصصة لكل مريض.
2. التكنولوجيا الطبية المتقدمة
تستثمر المستشفيات التركية المتميزة في أحدث التقنيات التشخيصية والعلاجية، بما في ذلك:
- أجهزة ديناميكا البول المتطورة: لتشخيص دقيق لوظائف المثانة.
- أجهزة التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT) عالية الدقة: لتحديد الأسباب العصبية بدقة.
- أنظمة التحفيز العصبي الحديثة: مثل أجهزة PTNS المتقدمة وأنظمة التحفيز العصبي المعتمدة في بعض المراكز.
- تقنيات الجراحة طفيفة التوغل: لتقليل المخاطر وفترات التعافي.
- أجهزة الموجات فوق الصوتية عالية الجودة: لتقييم الكلى والمثانة بسهولة وسرعة.
3. مراكز متخصصة لإعادة التأهيل
تُعد إعادة التأهيل جزءاً لا يتجزأ من علاج المثانة العصبية. تمتلك المستشفيات الشريكة مراكز متخصصة تقدم برامج إعادة تأهيل مكثفة تشمل:
- تمارين قاع الحوض: لتقوية العضلات الداعمة.
- تقنيات التدريب على المثانة: لتحسين قدرة المثانة على التخزين والتحكم.
- إدارة القسطرة وتدريب المرضى: على إجراء القسطرة المتقطعة بأمان.
- التدريب على الحياة اليومية: للتكيف مع التحديات التي تفرضها المثانة العصبية.
4. التركيز على رعاية المرضى وتجربتهم
تضع المستشفيات في شبكة ريهابتورك المريض في المقام الأول. يتم التركيز على:
- التواصل الواضح والمستمر: مع المرضى وعائلاتهم لشرح التشخيص والعلاج.
- بيئة داعمة ومريحة: لتقليل القلق والتوتر.
- توفير المعلومات والإرشاد: لمساعدة المرضى على فهم حالتهم وكيفية إدارتها.
- متابعة ما بعد العلاج: لضمان استمرارية التحسن ومنع المضاعفات.
5. الخبرة في الحالات المعقدة
تتمتع المستشفيات الشريكة بخبرة في التعامل مع الحالات المعقدة للمثانة العصبية الناتجة عن:
- إصابات الحبل الشوكي الشديدة.
- أمراض مثل التصلب المتعدد وباركنسون.
- الآثار الجانبية لجراحات الحوض أو العلاج الإشعاعي.
- تشوهات العمود الفقري الخلقية مثل السنسنة المشقوقة.
من خلال شبكة ريهابتورك، يمكن للمرضى الوصول إلى هذه الخبرات المتميزة في تركيا، مما يضمن حصولهم على أعلى مستوى من الرعاية الطبية.
نصائح عملية للمرضى وعائلاتهم للتعايش مع المثانة العصبية
التعايش مع المثانة العصبية يتطلب أكثر من مجرد العلاج الطبي. يتطلب تكيّفاً، فهماً، وبعض التغييرات في نمط الحياة. إليكم بعض النصائح العملية التي يمكن أن تساعد المرضى وعائلاتهم في إدارة الحالة بفعالية:
1. الالتزام بخطة العلاج
اتباع تعليمات الطبيب بدقة: تناول الأدوية في مواعيدها، والالتزام بجدول القسطرة المتقطعة (إذا كان موصوفاً)، وحضور جميع مواعيد المتابعة.
التواصل مع الفريق الطبي: لا تتردد في طرح الأسئلة أو الإبلاغ عن أي تغييرات في الأعراض أو أي آثار جانبية غير متوقعة للأدوية. الفريق الطبي هنا لمساعدتك.
2. إدارة السوائل
توزيع كمية السوائل على مدار اليوم: تجنب شرب كميات كبيرة من السوائل دفعة واحدة، خاصة قبل النوم. توزيعها على مدار اليوم يساعد في تنظيم كمية البول.
تقليل المشروبات المهيجة للمثانة: مثل الكافيين (القهوة، الشاي، المشروبات الغازية)، الكحول، والمشروبات الحمضية، حيث يمكن أن تزيد من تكرار وشدة الإلحاح البولي.
الاستماع إلى جسدك: اشرب كمية كافية من الماء للحفاظ على رطوبة الجسم، ولكن استشر طبيبك حول الكمية المثالية لك.
3. العناية بالنظافة والوقاية من العدوى
النظافة الشخصية: حافظ على نظافة المنطقة التناسلية، خاصة عند استخدام القسطرة. اغسل يديك جيداً قبل وبعد استخدام القسطرة.
الوقاية من التهابات المسالك البولية (UTIs): شرب كميات كافية من السوائل يساعد على طرد البكتيريا. إذا لاحظت أعراضاً للعدوى (مثل الحمى، الألم عند التبول، البول العكر أو ذو الرائحة القوية)، استشر طبيبك فوراً.
تغيير الملابس بسرعة: إذا حدث تسرب للبول، قم بتغيير الملابس والسراويل الداخلية بسرعة للحفاظ على الراحة ومنع تهيج الجلد.
4. استخدام المنتجات المساعدة
الفوط الصحية والملابس الداخلية الماصة: هناك مجموعة متنوعة من المنتجات المتاحة للمساعدة في إدارة سلس البول. استشر طبيبك أو ممرضتك لاختيار الأنسب لك.
معدات القسطرة: تعلم كيفية استخدام القسطرة المتقطعة بأمان وكفاءة، وتأكد من أن لديك إمدادات كافية.
5. تعديلات نمط الحياة
التغذية الصحية: الحفاظ على وزن صحي يمكن أن يقلل الضغط على منطقة الحوض. اتباع نظام غذائي متوازن يدعم الصحة العامة.
النشاط البدني المنتظم: مارس التمارين الرياضية الخفيفة إلى المعتدلة (مثل المشي، السباحة) حسب قدرتك. يمكن أن يحسن النشاط البدني الصحة العامة ويساعد في إدارة الوزن.
إدارة الإمساك: الإمساك يمكن أن يضغط على المثانة ويزيد من مشاكل التبول. تناول الألياف وشرب السوائل الكافية يمكن أن يساعد في الوقاية منه.
6. الدعم النفسي والاجتماعي
التحدث عن مشاعرك: يمكن أن تكون المثانة العصبية مرهقة نفسياً. تحدث مع شريك حياتك، عائلتك، أصدقائك، أو انضم إلى مجموعات دعم للمرضى.
طلب المساعدة المتخصصة: إذا كنت تعاني من القلق أو الاكتئاب، فلا تتردد في استشارة أخصائي صحة نفسية.
التركيز على ما يمكنك فعله: بدلاً من التركيز على القيود، ركز على الأنشطة التي يمكنك الاستمتاع بها وتكييفها لتناسب وضعك.
7. تثقيف العائلة ومقدمي الرعاية
شارك المعلومات: تأكد من أن أفراد عائلتك ومقدمي الرعاية يفهمون حالتك وكيف يمكنهم المساعدة.
التشجيع والدعم: الدعم العاطفي من العائلة أمر بالغ الأهمية.
8. التخطيط المسبق
تخطيط الرحلات: إذا كنت تخطط للسفر، قم بالبحث المسبق عن المرافق الصحية، واحمل معك إمدادات كافية من الأدوية ومعدات القسطرة.
التأهب للطوارئ: تعرف على علامات احتباس البول وكيفية التصرف في حالات الطوارئ.
تذكر أن المثانة العصبية يمكن إدارتها بفعالية من خلال النهج الصحيح. بالتعاون مع فريقك الطبي، واتباع النصائح العملية، يمكنك الحفاظ على نوعية حياة جيدة.
أسئلة شائعة
ما هي المثانة العصبية؟
المثانة العصبية هي حالة تصف المشاكل الناتجة عن تلف الأعصاب التي تتحكم في المثانة. يمكن أن تتسبب في سلس البول أو احتباسه.
من يحتاج إلى علاج للمثانة العصبية؟
يحتاج إلى علاج الأشخاص الذين يعانون من الأعراض مثل سلس البول، احتباس البول، أو صعوبة التحكم في عملية التبول. العلاج يساعد في تحسين جودة الحياة.
ما هي المخاطر المحتملة للعلاج؟
قد تشمل المخاطر احتما الإصابة بعدوى، آثار جانبية للأدوية، أو مضاعفات جراحية. ولكن فوائد العلاج غالبًا ما تفوق المخاطر.
ما هي فوائد العلاج للمثانة العصبية؟
تشمل الفوائد تخفيف الأعراض، تحسين نوعية الحياة، والحد من التعقيدات الصحية مثل التهابات المسالك البولية أو تلف الكلى.
كيف يمكنني الاستعداد للعلاج؟
يمكنك الاستعداد من خلال إجراء الفحوصات المطلوبة، التحدث مع فريق الرعاية الصحية حول خطتك العلاجية، وتحديد الأهداف العلاجية.
ما هي فترة التعافي بعد العلاج؟
فترة التعافي تعتمد على نوع العلاج؛ يمكن أن تتراوح بين بضعة أيام إلى عدة أسابيع، ويحتاج المريض للتشاور مع الطبيبة لتحديد خطة تعافي مناسبة.
ما هي التكاليف المرتبطة بعلاج المثانة العصبية؟
تختلف التكاليف بناءً على نوع العلاج والمستشفى. يمكن أن تشمل الكشوفات، الأدوية، والإجراءات الطبية.
كيف يتم متابعة حالة المريض بعد العلاج؟
يتضمن ذلك مواعيد متابعة منتظمة مع الأطباء ومراقبة الأعراض للتأكد من فعالية العلاج وإجراء أي تعديلات إذا لزم الأمر.